Хронический гайморит
Хронический гайморит - хроническое воспаление верхнечелюстной пазухи, хронический максиллярный синусит (sinusitis maxillam chronica, highmoritis chronica).
Способом массового неинвазивного обследования большого контингента людей могла бы стать диафаноскопия верхнечелюстных пазух или флюорография околоносовых пазух.
Эпидемиология
Эпидемиология заболевания не связаная с проживанием в том или ином регионе мира. В различных областях Украины и и ряде других стран микробная флора при хронических околоносовых синуситах часто близка по составу. Регулярно повторяющиеся эпидемии гриппа и респираторно-вирусных инфекций вызывают снижение всех факторов защиты полости носа и околоносовых пазух. В последние годы стали прослеживать связь между возникновением синуситов и неблагоприятными факторами внешней среды: пылью, дымом, газом, токсическими выбросами в атмосферу.
Причины хронического гайморита
Возбудителями заболевания часто являются представители кокковой микрофлоры, в частности стрептококки. В последние годы появились сообщения о выделении в качестве возбудителей трёх условно патогенных микроорганизмов - Haemophilus influenzae , Streptococcus pneumoniae и Moraxella catharrhalis . Часто стали высевать грибы, анаэробы, вирусы. Отмечают также образование различного вида агрессивных ассоциаций, повышающих вирулентность возбудителей.
Патогенез
Нижняя стенка пазухи образована альвеолярным отростком: у значительного количества людей в просвет пазухи выступают корни 4 или 5 зубов, которые у части из них даже не покрыты слизистой оболочкой. В связи с этим воспалительный процесс из полости рта нередко распространяется в просвет верхнечелюстной пазухи. При развитии гранулёмы зуба он длительное время может протекать скрыто и выявляться случайно.
Верхняя стенка пазухи, являющаяся нижней стенкой орбиты, очень тонкая, в ней имеется большое количество дегисценций, через которые сосуды и нервы слизистой оболочки сообщаются с аналогичными образованиями глазницы. При повышении давления в просвете пазухи патологическое отделяемое может распространяться в орбиту.
Доказано, что заболевание часто развивается у людей с мезоморфным типом строения лицевого скелета, Основная роль принадлежит той или иной степени обструкции естественного выводного отверстия верхнечелюстной пазухи, что вызывает нарушение дренажа и аэрации ее слизистой оболочки. Немаловажное значение имеет нарушение носового дыхания, связанное с деформациями перегородки носа, синехиями, аденоидами и др. Развитию заболевания способствуют повышение агрессивности патогенных микроорганизмов, формирование их ассоциаций (бактериально-бактериальных, бактериально-вирусных, вирусно-вирусных), снижение скорости мукоциллиарного транспорта в просвете пазухи и в полости носа. Кроме того, предрасполагающим фактором считают неполное излечение от острого ринита, когда воспалительные явления слизистой оболочки полости носа распространяются на структуры остиомеаталмшго комплекса, в особенности при наличии патологии строения составляющих его структур. Это нарушает движение воздуха и мухоииллиарный транспорт, способствует формированию синусита. Гайморит нередко сопровождается вовлечением в воспалительный процесс близлежащих околоносовых пазух (решетчатых и лобных). В настоящее время считают, что в развитии синусита, в том числе и верхнечелюстного, играют роль факторы аллергии, состояние общего и местного иммунитета, нарушения микроциркуляции слизистой оболочки, вазомоторного и секреторного компонентов, значительное нарушение сосудистой и тканевой проницаемости.
Патологическая анатомия. Определенный клинический интерес представляет упомянутая выше классификация M.Lazeanu, применительно к хроническому гаймориту, которая, хотя и не отличается принципиально от классификации Б.С.Преображенского, позволяет взглянуть на проблему с точки зрения понятий и трактовок, принятых за рубежом. Автор выделяет следующие патоморфологические формы:
- хронический катаральный верхнечелюстной синусит vacuo (закрытая форма), при котором дренажная функция пазухи отсутствует или сведена к уровню, не обеспечивающему нормальную вентиляцию; при этой форме слизистая оболочка пазухи диффузно гиперемирована, утолщена, в пазухе имеется серозный транссудат; отличается частыми обострениями;
- хронический гнойный верхнечелюстной синусит; характеризуется наличием в пазухе «старого» густого гноя с казеозными массами, чрезвычайно зловонного; слизистая оболочка продуктивно утолщена, желатинозного вида, серого цвета, иногда мясисто-красная, с участками изъязвления, обширными зонами некробиоза, на уровне которых обнаруживаются участки обнаженной кости с элементами остеита и остеомиелита;
- хронический полинозный верхнечелюстной синусит, при котором в слизистой оболочке могут встречаться различного вида натоморфологические изменения; наиболее типичное из них - пролиферация эпителия, который чаще всего сохраняет многослойную цилиндрическую структуру реснитчатого эпителия и способность к секретированию слизистых желез; такой вид пролиферации многослойного цилиндрического эпителия получил название «зубья пилы» и, с учетом обильной секреции бокаловидных клеток и слизистых желез, именно он составляет основу формирования полипозных масс;
- хронический кистозный верхнечелюстной синусит, возникновение которого обусловлено ретенцией секрета слизистых желез; образующиеся микрокисты могут быть тонкостенными, лежащими в поверхностном слое слизистой оболочке и толстостенными, лежащими в глубоких слоях слизистой оболочки пазухи;
- хронический гиперпластический верхнечелюстной синусит характеризуется утолщением и гиалинизацией сосудистых сплетений, сочетающийся с фиброзом слизистой оболочки;
- хронический казеозный верхнечелюстной синусит характеризуется заполнением зловонными казеозными массами всей верхнечелюстной пазухи, которые, оказывая давление на окружающие ткани, разрушают их и распространяются в полость носа, образуя обширные сообщения последней не только с верхнечелюстной пазухой, но и с решетчатым лабиринтом и лобным синусом;
- хронический холестеатомный верхнечелюстной синусит возникает при условии проникновения в полость синуса эпидермиса, который образует своеобразную оболочку белого цвета с перламутровым отливом (matrix), состоящую из мельчайших эпителиальных чешуек, внутри которой находится пастообразная жироподобная масса, обладающая чрезвычайно неприятным запахом.
Такова патологоанатомическая картина хронических гнойных верхнечелюстных синуситов. Различные их формы могут встречаться в различных комбинациях, но всегда прогрессируют в отмеченной выше последовательности.
Симптомы хронического гайморита
Довольно часто единственной жалобой больных вне обострения становится затруднение носового дыхания, выраженное в различной степени, вплоть до его отсутствия. Выделения из носа при остром гайморите обильные, характер их слизистый, слизисто-гнойный, часто гнойный, особенно в периоды обострении. Патогномоничным признаком считают наибольшее количество выделений в утренние часы,
При гайморите часто имеются жалобы на ощущение "давления" или "тяжести" и области клыковой ямки и корня носа на стороне воспаления, причём боль может иррадиировать в надбровную или височную области. При хроническом процессе, особенно в периоды обострений, характер боли разлитой, клиническая картина аналогична невралгии тройничного нерва.
Нередко хронический воспалительный процесс в верхнечелюстной пазухе сопровождается нарушением обоняния в виде гипосмии, иногда - аносмии. Довольно редко появляется слезотечение вследствие закрытия носо-слезного канала.
Гайморит часто бывает двусторонним. Обострение отличается гипертермией с фебрильными цифрами, недомоганием и общей слабостью с сохранением всех указанных признаков заболевания.
Клинические формы хронических синуситов классифицируются некоторыми авторами по следующим признакам:
- по этиологии и патогенезу - ринопатии и одонтогенные синуситы;
- по патоморфологическим признакам - катаральные, гнойные, полипозные, гиперпластические, остеомиелитические, инфекционно-аллергические и др.;
- по микробиологическому признаку - банальная микробиота, гриппозные, специфические, микотические, вирусные и д.р;
- по признаку доминирующего симптома - секреторные, обструктивные, цефалгические, аносмические и др.;
- по признаку клинической выраженности - латентные, часто обостряющиеся и постоянные формы;
- по признаку распространенности - моносинусит, гемисинусит, полигемисинусит, пансинусит;
- по признаку осложненности - простые неосложненные и осложненные формы;
- по возрастному признаку - синуситы детского и старческого возраста.
Следует, однако, отметить, что эта классификация носит сугубо дидактический характер, указывая лишь на различные стороны единого патогенетического процесса, в развитии которого присутствуют все или большинство из указанных признаков, причем появление некоторых признаков может носить последовательный характер, а может проявляться и одновременно.
Симптомы хронического гайморита делятся на местные субъективные, местные объективные и общие.
Субъективные местные симптомы хронического гайморита отражаются в жалобах больных на односторонние гнойные выделения из носа (при моносинусите), на постоянные головные боли, которые периодически усиливаются с локализацией болезненного очага в области верхнечелюстной пазухи. Болевой криз совпадает с периодами обострения хронического процесса, боли иррадиируют в височную и орбитальную область. При одонтогенных хронических гайморитах боли сочетаются с одонталгией на уровне больного зуба. Больные предъявляют жалобы также на ощущение полноты и распирания в области пораженной пазухи и окружающих тканей, неприятный, порой гнилостный запах из носа (субъективная какосмия), который вызывает у больного тошноту и потерю аппетита. Одним из основных субъективных симптомов является жалоба на затруднение носового дыхания, заложенность носа, ухудшение обоняния, носящее обструктивный характер.
Объективные местные симптомы хронического гайморита. При осмотре больного обращают на себя внимание диффузная гиперемия и отечность наружных оболочек глаза и слизистой оболочки слезных путей, явления хронического дерматита в области преддверия носа и верхней губы, обусловленные постоянными гнойными выделениями из соответствующей половины носа (импетиго, экзема, экскориации, трещины и т. п.), которые иногда провоцируют возникновение сикоза и фурункулов преддверия носа. При обострениях хронического гайморита выявляется болезненность при пальпации соответствующих точек: в области выхода нижнеглазничного нерва, в области собачей ямки и внутреннего угла глаза. Проба с пушинкой В.И.Воячека или риноманометрия указывает на одностороннее неполное или полное затруднение носового дыхания. При осмотре использованного носового платка обнаруживаются желтые пятна с плотными казеозными включениями и прожилками крови. Во влажном состоянии эти пятна издают чрезвычайно неприятный гнилостный запах, отличающийся, однако, от зловонного запаха при озене и сладковато-приторного запаха при риносклероме. При этом определяется и объективная какосмия. Обычно при банальном хроническом гайморите обоняние сохранено, о чем свидетельствует субъективная какосмия, однако при вовлечении в процесс ячеек решетчатого лабиринта и образовании обтурирующих обонятельную щель полипов наблюдается односторонняя, реже двусторонняя гипо- или аносмия. Отмечаются также и объективные признаки нарушения функции слезовыделительной функции из-за отека слизистой оболочки в области слезной точки и нарушений насосной функции СлМ.
При передней риноскопии в носовых ходах соответствующей стороны определяются густые слизисто-гнойные или сливкообразные выделения, нередко с примесью казеозных масс, грязно-желтого цвета, высыхающие в трудно отделяемые от слизистой оболочки корки. Нередко в среднем и общем носовых ходах обнаруживаются полипы разной величины; средняя и нижняя носовые раковины увеличены, гипертрофированы и гиперемированы. Нередко наблюдается картина ложной двойной средней носовой раковины, которая обусловлена отеком слизистой оболочки infundibulum, пролабирующей из верхнего отдела среднего носового хода в общий носовой ход (подушечка Кауфманна). Средняя носовая раковина часто имеет буллезный вид, гиперемирована и утолщена.
При анемизации слизистой оболочки в области среднего носового хода выявляется признак обильного выделения гнойных выделений из верхнечелюстной пазухи, которые при наклоне головы вперед непрерывно стекают по нижней носовой раковине и скапливаются на дне полости носа. Их удаление приводит к новому накоплению гноя, что говорит о наличии объемистого резервуара выделений в верхнечелюстной пазухе. При задней риноскопии отмечается наличие гнойных масс в хоанах, которые выделяются из среднего носового хода к заднему концу средней носовой раковины в направлении носоглотки. Нередко задний конец этой раковины при хроническом гайморите приобретает вид полипа и увеличивается до размеров хоанального полипа.
Обследование зубов соответствующей половины альвеолярного отростка может выявить их заболевания (глубокий кариес, пародонтит, апикальную гранулему, фистулу в области десны и др.).
Общие симптомы хронического гайморита. Головные боли, усиливающиеся в период обострений и при наклонах головы, кашле, чиханье, сморкании, потряхивании головой. Черепно-шейно-лицевые невралгические кризы, возникающие в периоды обострений, чаще всего в холодное время года; общее физическое и интеллектуальное утомление; признаки наличия хронического очага инфекции.
Клиническое течение характеризуется периодами ремиссий и обострений. В теплое время года могут наступать периоды кажущегося выздоровления, однако с наступлением холодов болезнь возобновляется с новой силой: возникают общие и иррадиирующие головные боли, появляются слизисто-гнойные, затем гнойные и гнилостные выделения из носа, ухудшается носовое дыхание, возрастает общая слабость, повышается температура тела, в крови появляются признаки общего инфекционного заболевания.
Формы
Различают катаральный, гнойный, пристеночно-гиперпластический, полипозный, фиброзный, кистозный (смешанные формы), осложнённый и аллергический гаймориты.
Диагностика хронического гайморита
На этапе оценки анамнестических данных важным является сбор сведений о предшествующих заболеваниях дыхательных путей, в том числе и других околоносовых синуситах, ОРВИ. Следует подробно расспросить пациента о наличии боли и области верхней челюсти, осмотрах стоматолога, возможных манипуляциях и вмешательствах на зубах и структурах альвеолярного отростка. Обязателен расспрос предшествующих обострениях заболевания, их частоте, особенностях лечения хирургических вмешательствах на структурах носа и околоносовых пазух, течении послеоперационного периода,
Физикальное исследование
Пальпация в области проекции передней стенки верхнечелюстной пазухи у больного хроническим гайморитом вызывает незначительное усиление локальной боли, которая иногда отсутствует. Перкуссия передней стенки пазухи недостаточно информативна, так как над ней расположен значительный массив мягких тканей
Анализы
При отсутствии осложнений заболевания общие анализы крови и мочи малоинформативны.
Инструментальные исследования
Передняя риноскопия выявляет гиперемию и отёк слизистой оболочки полости носа, при этот просвет среднего носового хода нередко закрыт. В этих случаях производят анемизацию слизистой оболочки. Патогномоничным риноскопическим симптомом для гайморита является «полоска гноя» в среднем носовом ходе, т е. из-под середины средней носовой раковины,
Наличие полипов в полости носа указывает на причину нарушения дренажной функции естественных выводных отверстий одной или нескольких пазух. Полипозный процесс редко бывает изолированным и почти всегда двусторонний.
Во время орофарингоскопии обращают внимание на особенности слизистой оболочки дёсен, состояние зубов со стороны воспалённой верхнечелюстной пазухи, кариозные зубы и пломбы. При наличии пломбированного зуба проводят перкуссию его поверхности, в случае патологических изменений в нем она будет болезненной. В этом случае обязательна консультация стоматолога.
Неинвазивным методом диагностики является диафаноскопия лампочкой Геринга. В затемненной комнате её вводят в полость рта больного, который затем плотно обхватывает её основание губами. Прозрачность воспалённой верхнечелюстной пазухи всегда снижена. Способ обязателен для использования у беременный и детей. Следует помнить, что снижение интенсивности свечения верхнечелюстной пазухи не всегда свидетельствует о развитии в ней воспалительного процесса.
Основным методом инструментальной диагностики является рентгенография. При необходимости выполняют рентген о контрастное исследование пазухи во время её диагностической пункции, вводя в её просвет 1-1,5 ми контрастного препарата. Лучше всего осуществлять его введение непосредственно в рентгеновском кабинете. Рекомендуют проводить процедуру в положении больного лёжа на спине для съёмки в полу аксиальной проекции, а затем - в боковой, на стороне воспалённой пазухи. Иногда на рентгенограммах с контрастным препаратом можно видеть округлую тень в области альвеолярного отростка, свидетельствующую о наличии кисты, или симптом «зубчатки», указывающий на наличие полипов в просвете пазухи.
С помощью КТ можно получить более точные данные о характере разрушений в стенках верхнечелюстной пазухи, вовлечении в воспалительный процесс других околоносовых пазух и близлежащих структур лицевого скелета. МРТ даёт больше информации при наличии в просвете пазухи мягкотканных образований.
При отсутствии четких доказательств наличия воспалительного процесса в верхнечелюстной пазухе, но присутствии косвенных признаков можно провести диагностическую пункцию с помощью иглы Куликовского. Иглу вводят в свод нижнего носового хода, затем разворачивают изогнутой частью медиально и прокалывают стенку пазухи.
Ещё одним методом инвазивной диагностики стала эндоскопия, позволяющая уточнить характер и особенности воспалительного процесса посредством прямого визуального осмотра. Исследование проводят после микрогайморотомии с помощью троакара или фрезы путём введения оптического эндоскопа с определённым углом зрения.
Дифференциальная диагностика
В первую очередь следует дифференцировать заболевание от невралгии тройничного нерва, при которой боли носят «жгучий» характер, появляются внезапно, их появление может спровоцировать стрессовая ситуация или переход из тёплого помещения на улицу, где более низкая температура. Боли носят приступообразный характер, выражены при пальпации волосистой части головы, часто сопровождаются парестезиями и синестезиями половины лица. Надавливание на точки выхода ветвей тройничного нерва вызывает резкую боль в отличие от больных гайморитом.
Когда в клинической симптоматике доминирует локальная головная боль, а выделения из носа отсутствуют, решающим элементом дифференциальной диагностики становится анемизация слизистой оболочки среднего носового хода, после которой в полости носа появляется экссудат или «полоска гноя», что свидетельствует о блоке естественного выводного отверстия верхнечелюстной пазухи.
Показания к консультации других специалистов
Наличие патологии зубов или полости рта требует консультации стоматолога. При необходимости санационных мероприятий: лечения кариозных зубов, экстракция их или их корней и др. Иногда может потребоваться консультация специалиста по челюстно-лицевой хирургии. При клинических признаках невралгии тройничного нерва для проведения тщательной дифференциальной диагностики показана консультация невропатолога.
Лечение хронического гайморита
Цели печения хронического гайморита: восстановление дренажа и аэрации поражённой пазухи, удаление из ее просвета патологического отделяемого, стимуляция репаративных процессов.
Показания к госпитализации
Наличие признаков обострений хронического гайморита: выраженная локальная боль, выделения из носа на фоне гипертермии, подтверждённые рентгенологические признаки заболевания, а также отсутствие эффекта от консервативного лечения в течение 2-3 дней, появление клинических признаков осложнений.
Немедикаментозное лечение хронического гайморита
Физиотерапевтическое лечение: электрофорез с антибиотиками на переднюю стенку пазухи, фонофорез гидрокортизона, в том числе в комбинации с окситетрациклином, воздействие ультразвуковых или сверхвысоких частот на область пазух, излучение терапевтического гелий-неонового лазера, внутрипазушный фоноофорез или облучение гелий-неоновым лазером.
При «свежих» формах хронического гайморита, которые характеризуются вовлечением в патологический процесс слизистой оболочки пазухи и ограниченных участков периоста излечения, можно добиться неоперативными методами (как и при остром гайморите), включая пункции, дренаж, введение в пазуху протеолитических ферментов с последующим промыванием пазухи, удалением лизированного гноя и введением антибиотиков в смеси с гидрокортизоном. Неоперативное лечение дает быстрый эффект при одновременной санации причинных очагов инфекции одонтогенной или лимфоаденоидной локализации, при применении медикаментозного воздействия на эндоназальные структуры, а также удаление полипозных образований из полости носа для улучшения дренажной функции остальных околоносовых пазух. Большое значение при неоперативном лечении приобретают противоаллергические мероприятия с применением антигистаминных препаратов.
С.З. Пискунов и соавт. (1989) предложили оригинальный способ лечения хронического гайморита с применением лекарственных веществ на полимерной основе. В качестве лекарственных веществ авторы указывают на антибиотики, кортикостероиды и ферменты, а в качестве полимерного носителя могут быть использованы производные целлюлозы (метилцеллюлоза, натриевая соль КМЦ, оксипропилметилцеллюлоза и поливиниловый спирт).
Повторные превентивные курсы, проводимые в холодное время года, когда обострения хронического гайморита возникают особенно часто, как правило, не всегда приводят к полному выздоровлению даже при соблюдении ряда профилактических мер и радикального устранения факторов риска для данного заболевания (санация очагов инфекции, укрепление иммунитета, исключение вредных привычек и др.).
Таким образом, несмотря на продолжающееся совершенствование способов неоперативного лечения воспалительных заболеваний околоносовых пазух, в последнее время их количество не снижается, а по некоторым данным, даже возрастает. Это, по мнению многих авторов, обусловлено как тенденцией к изменению патоморфоза микробиоты в целом, так и изменениями не в лучшую сторону иммунной защиты организма. Как отмечают В.С.Агапов и соавт. (2000), иммунодефицитное состояние по различным показателям наблюдается почти у 50% здоровых доноров, и степень его увеличиваегся при развитии воспалительного процесса в организме. Отчасти это связано с увеличением антибиотикорезистентных форм микроорганизмов в результате широкого и порой нерационального применения биологических антибактериальных препаратов, а также общих изменений в организме в сторону ослабления системного и локального гомеостаза при использовании химиотерапевтических средств, действия неблагоприятных экологических бытовых и производственных условий, других факторов риска. Все это приводит к снижению активности иммунологической и неспецифической реактивности, нарушению нейротрофических функций как на уровне макросистем, так и в области клеточных мембран. Поэтому в комплексное лечение больных с заболеваниями околоносовых пазух и ЛОР-органов в целом, помимо общепринятых симптоматических и антибактериальных средств, необходимо включать иммуномодулирующую и иммунокорректирующую терапию.
В настоящее время, несмотря на достаточно полный арсенал медикаментозных средств воздействия на реактивность организма в целом и на местные репаративно-регенеративные раневые процессы, нельзя с уверенностью говорить о существовании научно апробированной системы комплексного, эффективно «работающей» в указанном направлении. В большинстве своем назначение соответствующих препаратов носит эмпирический характер и основано в основном на принципе «проб и ошибок». При этом предпочтение отдается химио- и биологическим лекарственным средствам, а к системному повышению иммунитета и неспецифической резистентности прибегают лишь тогда, когда традиционное лечение не дает желанного результата. При использовании химиопрепаратов и антибиотиков, как справедливо отмечают В.Сагапов и соавт. (2000), они неизменно включаются в обмен веществ в макроорганизме, что нередко ведет к возникновению аллергических и токсических реакций и как следствие - к развитию существенных нарушений естественных механизмов специфической и неспецифической защиты организма.
Приведенные положения побуждают ученых к поиску новых, порой нетрадиционных средств лечения воспалительных заболеваний бактериального генеза различных органов и систем, в том числе ЛОР-органов и челюстно-лицевой системы. Морфогенетическое, иннервационное, адаптационно-трофическое, кровеносное и т. д. единство последних двух органных систем позволяет говорить и об общности и возможности применения к ним идентичных принципов терапии и одинаковых средств лечения при возникновении хронических гнойно-воспалительных заболеваний.
Как в стоматологии, так и в оториноларингологии разрабатываются методы фитотерапии с применением настоев, отваров, экстрактов растительного происхождения. Однако, кроме фитотерапии, существуют и другие возможности использования так называемых нетрадиционных средств для лечения рассматриваемого в данном разделе патологического состояния. Так, новое перспективное направление в лечении хронических гнойных процессов в стоматологии разрабатывается под руководством проф. В.С.Агапова, что, вероятно, должно представить определенный интерес и для ЛОР-специалистов. Речь идет о применении озона в комплексном лечении хронических вялотекущих гнойных инфекционно-воспалительных заболеваний челюстно-лицевой области. Лечебный эффект озона определяется его высокими окислительно-восстановительными свойствами, которые при местном применении губительно действуют на бактерии (особенно эффективно на анаэробы), вирусы и грибы. Исследования показали, что системное действие озона направлено на оптимизацию метаболических процессов в отношении белково-липидных комплексов клеточных мембран, на повышение в их плазме концентрации кислорода, синтез биологически активных веществ, усиление активности иммунокомпетентных клеток, нейтрофилов, улучшение реологических свойств и кислородтранспортной функции крови, а также стимулирующее действие на все кислородозависимые процессы.
Медицинский озон - это озонокислородная смесь, получаемая из сверхчистого медицинского кислорода. Способы и области применения медицинского озона, а также его дозировка зависят в основном от его свойств, концентрации и экспозиции, устанавливаемых на конкретном этапе лечения. При более высоких концентрациях и продолжительном действии медицинский озон дает выраженный бактерицидный эффект, при более низких концентрациях - стимулирует репаративные и регенеративные процессы в поврежденных тканях, способствуя восстановлению их функции и структуры. На этом основании медицинский озон нередко включают в комплексное лечение больных с вяло текущими воспалительными процессами, в том числе при гнойных заболеваниях и недостаточной эффективности антибактериального лечения.
Под вялотекущим гнойным воспалением подразумевают патологический процесс с неуклонным прогрессированием при гипоэргическом течении, с трудом поддающийся традиционному неоперативному лечению. Используя в оториноларингологии опыт применения медицинского озона в челюстно-лицевой и пластической хирургии, можно добиться существенных успехов в комплексном лечении многих ЛОР-заболеваний, при которых эффективность лечения во многом может определяться именно свойствами медицинского озона. К таким заболеваниям могут быть отнесены озена, хронические гнойные синуситы и отиты в до- и послеоперационном периоде, абсцессы, флегмоны, остеомиелиты, раневые онкологические процессы в ЛОР-органах и др.
Местное применение медицинского озона заключается во введении по периферии воспалительных инфильтратов озонированного изотонического раствора натрия хлорида, промывании гнойных ран и полостей (например, околоносовых пазух, полости вскрытого перитонзиллярного абсцесса или полости отогенного или риногенного абсцесса головного мозга после оперативного вмешательства и т. д.) озонированной дистиллированной водой. Общая озонотерапия включает в себя внутривенные инфузии озонированного изотонического раствора натрия хлорида и малую аутогемозонтерапию, чередующиеся через день.
Медикаментозное лечение хронического гайморита
До получения результатов микробиологического исследования отделяемого можно использовать антибиотики широкого спектра действия - амоксициллин, в том числе в комбинации с клавулановой кислотой, цефотаксим, цефазолин, рокситромицин и др. По результатам посева следует назначать антибиотики направленного действия. Если отделяемое из пазухи отсутствует или не может быть получено, продолжают лечение прежним препаратом. В качестве одного из препаратов противовоспалительной терапии можно назначать фенспирид. Проводят антигистаминное лечение мебгидролином, хлоропирамином, збастином и др. Назначают сосудосуживающие капли в нос (деконгестанты), в начале лечения - мягкого действия (раствор эфедрина, диметинден с фенилэфрином, причём вместо ночного приема капель или спрея можно использовать гель), при отсутствии эффекта в течение 6-7 дней проводят лечение имидазоловыми препаратами (нафазолин, ксилометозолин, оксиметазолин и др.).
Анемизацию слизистой оболочки переднего отдела среднего носового хода проводят с помощью сосудосуживающих препаратов (растворы эпинефрина, оксиметаэолин, нафазолин, ксилометазолин и др.).
Перемещение лекарственных препаратов проводят после анемизации слизистой оболочки для введения в пазухи смесей лекарственных препаратов, в том числе антибиотихов широкого спектра действия и суспензии гидрокортизона. Перепад давления, за счёт которого смесь перемещается в просвет пазухи создается в результате изоляции полости носа и носоглотки мягким нёбом при произнесении больным гласного звука (например, "у") и отрицательным давлением в полости носа, создаваемым электроаспиратором.
При помощи ЯМИК-катетера в полости носа создается отрицательное давление, которое позволяет аспирировать патологическое содержимое из околоносовых пазух одной половины носа, а их просвет заполнить лекарственным средством или контрастным веществом.
Хирургическое лечение хронического гайморита
Пункционное лечение гайморита в нашей стране является "золотым стандартом" и применяется как в диагностических, так и лечебных целях - для эвакуации патологического содержимого из её просвета. При получении б промывной жидкости во время пункции пазухи белых, темно-коричневых или чёрного цвета масс можно заподозрить грибковое поражение, после чего необходимо отменить антибиотики и провести противогрибковое лечение. Если в качестве возбудителя предполагаются анаэробы (неприятный запах отделяемого, отрицательный результат бактериологического исследования содержимого), следует проводить оксигенацию просвета пазухи после промывания её полости увлажнённым кислородом в течение 15-20 мин.
В случае необходимости длительного дренирования пазухи и введения в её просвет лекарственных средств 2-3 раза в сутки в неё через нижний носовой ход устанавливают специальный синтетический дренаж из термопластической массы. который можно оставлять до 12 суток без нарушения трофики тканей.
Микрогайморотомию осуществляют с помощью специальных троакаров (Козлова - Карл Цейсе, Германия; Красноженз - МФС, Россия) в центре передней стенки пазухи над корнями 4-го зуба. После введения воронки в просвет пазухи проводят её осмотр жёсткими эндоскопами с оптикой 0° и 30° и осуществляют последующие лечебные манипуляции, выполняя поставленные задачи. Обязательным элементом вмешательства является удаление образований, препятствующих нормальному функционированию естественного выводного отверстия, и восстановление полноценных дренажа и аэрации пазухи. Наложение швов на рану мягких тканей не производят. В послеоперационном периоде проводят обычную антибактериальную терапию.
Экстраназальное вскрытие по Колдуэллу-Люку выполняют посредством разреза мягких тканей в области переходной складки от 2-го до 5-го зубов через переднюю стенку пазухи. Формируют отверстие, достаточное для осмотра и манипуляций в её просвете. Из пазухи удаляют патологические образования а отделяемое, в области внутренней стенки и в нижнем носовом ходе накладывают соустье с полостью носа. При удалении значительного количества изменённой слизистой оболочки на дно пазухи укладывают П-образный лоскут из её неизменённого участка. Мягкие ткани ушивают наглухо.
Дальнейшее ведение
В течение 4-5 дней используют сосудосуживающие препараты мягкого действия. В послеоперационном периоде необходим щадящий уход за раной - 7-8 дней не применяют зубной щётки, после еды проводят полоскания преддверия полости рта вяжущими препаратами,
Примерные сроки нетрудоспособности при обострении хронического гайморита без признаков осложнений в случае проведения консервативного лечения с пункциями пазухи составляют 8-10 дней. Использование экстраназального вмешательства удлиняет сроки на 2-4 дня.
Информация для пациента
- Остерегаться сквозняков.
- Провести вакцинацию противогриппозной сывороткой в осенне-зимний период.
- При первых признаках ОРВИ или гриппа обращаться к специалисту.
- При рекомендации лечащего врача провести хирургическую санацию полости носа для восстановления носового дыхания и нормальной архитектоники его структур.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность - "Лечебное дело"
Для систематизации, удобства хранения и обработки данных в медицинской сфере в виде всеобщего стандарта существует Международная классификация болезней 10-го пересмотра, созданная Всемирной организацией здравоохранения в 2007 году.
Кодирование по МКБ 10
Если рассматривать гайморит в МКБ 10, то данное заболевание относится к X классу – «Болезни органов дыхания» и соответственно шифруется. Зачем же это делается? У каждого заболевшего человека, который обратился в медицинское учреждение, есть история болезни, где на титульном листе проставляется код по МКБ 10. Обычно этим занимается врач-статист. Код обозначают только тогда, когда основной клинический диагноз уже окончательный и подтвержденный, а заболевание разрешилось (выздоровление, переход в хроническую форму, затяжное течение или летальный исход). Все результаты вносятся во всеобщую статистику заболеваемости и смертности среди населения. Благодаря этому, мы имеем представление о состоянии здоровья больших групп людей, о структуре заболеваемости и можем реформировать оказание медицинской помощи для улучшения ситуации.
О заболевании
Гайморит в МКБ – это острое или хроническое заболевание воспалительного генеза в верхнечелюстных пазухах. Данное заболевание является одним из наиболее часто встречающихся патологий органов дыхания.
Основные симптомы:
- болезненность возле носа и неприятные ощущения распирания в пазухе, усиливающиеся к вечеру;
- тяжесть в голове, боли различной интенсивности;
- постоянное нарушение носового дыхания – заложенность, нарушение голоса, постоянный насморк;
- слизистые и гнойные выделения из носовой полости;
- возможно повышение температуры тела;
- возможно учащенное чихание, кашель;
- зубная боль без четкой локализации;
- повышенная утомляемость, нарушение сна;
- ощущение боли при надавливании в точках, возле носа.
 Однако далеко не всегда проявляются все эти симптомы – обычно присутствуют лишь некоторые из них. Все будет зависеть от интенсивности воспалительного процесса в слизистой оболочке гайморовой пазухи и наличия нарушенного оттока, характера воспаления (асептическое или гнойное). В целом, состояние больного может быть охарактеризовано по трем степеням тяжести – легкая, среднетяжелая и тяжелая – учитывается температура, выраженность интоксикации, осложнения
.
Однако далеко не всегда проявляются все эти симптомы – обычно присутствуют лишь некоторые из них. Все будет зависеть от интенсивности воспалительного процесса в слизистой оболочке гайморовой пазухи и наличия нарушенного оттока, характера воспаления (асептическое или гнойное). В целом, состояние больного может быть охарактеризовано по трем степеням тяжести – легкая, среднетяжелая и тяжелая – учитывается температура, выраженность интоксикации, осложнения
.
Острый гайморит обычно является осложнением перенесенного ринита, различных вирусных заболеваний, таких как грипп, корь, краснуха, паротит или бактериальные инфекции. Спровоцировать гайморит может и общее переохлаждение организма или гнойные процессы в верхней челюсти, так как корни зубов могут находиться в полости пазухи (одонтогенный синусит). В МКБ 10 острый гайморит относится к разделу J00- J06 (кодирование), под названием «Острые респираторные инфекции верхних дыхательных путей».
Хроническим считается гайморит, который проявляется тремя и больше обострениями в течение года.
Развивается при постоянном нарушении оттока из пазухи, чаще всего это случается при искривленной носовой перегородке и частых насморках. Хронический гайморит код по МКБ 10 – J30- J39 и именуется как «Другие болезни верхних дыхательных путей».
Причины развития синусита
Как и любое другое заболевание, гайморит развивается вследствие определенных причин, влияющих на клинику, течение и симптомы. Основные этиологические факторы:
- Присоединение бактериальной инфекции – наиболее частая причина.
- Развитие воспаления после травмирования.
- Развитие грибкового поражения (чаще на фоне ослабленного иммунитета).
- Аллергическое воспаление.
- Вазомоторные изменения, наблюдающиеся при вегето-сосудистой дистонии.
- Развитие синусита после перенесенного ОРВИ.
- Одонтогенное распространение инфекции.
- Смешанные причины.
При идентификации возбудителя код гайморита по МКБ 10 дополняется: В95 –возбудители стрептококк или стафилококк, В96 — возбудитель другой бактериальной природы, В97-вирусная этиология.
Особенности клиники и терапии будут зависеть как раз от вышеперечисленных этиопатогенетических факторов.
Терапия
При возникновении симптомов гайморита целесообразно обратиться к ЛОР-врачу или терапевту. Ни в коем случае нельзя заниматься самолечением. Лучше обратиться в медицинское учреждение, где комплексно проведут обследование и назначат необходимое лечение.
Главная терапевтическая задача – убрать воспаление в полости пазухи, санировать ее, укрепить защитные силы организма и предотвратить возможные осложнения. Обычно проводят дренаж гайморовой пазухи с введением антибактериальных и антисептических средств туда, при тяжелых случаях применяется пунктирование полости. Лечение займет в среднем несколько недель.
Cинуситы — воспалительные заболевания околоносовых (придаточных) пазух, связанные с инфекцией или аллергическими реакциями. Частота — 10% населения. Чаще происходит поражение ячеек решётчатой кости, затем — верхнечелюстной, лобной и, наконец, клиновидной пазух.
Код по международной классификации болезней МКБ-10:
Классификация острых синуситов. Острый гайморит. Острый этмоидит. Острый фронтит. Острый сфеноидит.
Классификация хронических синуситов. Экссудативный синусит.. Гнойная форма.. Катаральная форма.. Серозная форма. Продуктивный синусит.. Пристеночно - гиперпластическая форма.. Полипозная форма.. Кистозная форма. Холестеатомный синусит. Некротический синусит. Атрофический синусит. Смешанные формы.
Причины
Этиология . Инфицирование пазух различной микрофлорой.. Для острых синуситов характерна монокультура: бактериальная инфекция (пневмококки, стрептококки, стафилококки; только у 13% больных), вирусная инфекция (вирус гриппа, парагриппа, аденовирусы) .. Для хронических синуситов характерна смешанная микрофлора: чаще стафилококк, синегнойная палочка, протей, кишечная палочка, грибковая инфекция (грибами родов Aspergillus, Penicillium, Cаndida) . Предшествующая ОРВИ. Тампонада носа при носовых кровотечениях.
Факторы риска. Отягощённый аллергологический анамнез. Иммунодефицитные состояния. Болезни зубочелюстной системы. Купание в загрязнённой воде.
Пути проникновения инфекции в носовые пазухи. Риногенный (через естественные соустья пазух) . Гематогенный. Одонтогенный. При травмах пазух.
Симптомы (признаки)
Острые синуситы. Общие симптомы острых синуситов.. Заложенность носа.. Головная боль.. Лихорадка.. Выделения из носа.. Симптомы простуды. Острый гайморит.. Заложенность носа.. Ощущение тяжести, напряжения в области щеки, особенно при наклоне туловища вперёд.. Ощущение давления на глаза.. Боль в зубах на стороне поражения.. Головная боль неопределённой локализации.. Выделения из носа слизисто - гнойного или гнойного характера.. Ухудшение обоняния.. Слезотечение (из - за нарушения проходимости носослёзного канала) . Острый этмоидит. Симптоматика мало отличается от острого гайморита. Дополнительно отмечают боль в области корня носа и глазницы. Острый фронтит — головная боль в области лба, особенно интенсивная по утрам (вследствие затруднения оттока из пазухи при горизонтальном положении больного) . Острый сфеноидит.. Головная боль в области затылка, в глубине глаза.. Стекание гнойных выделений из носоглотки по задней стенке глотки.. Неприятный запах.
Хронические синуситы. Клиническая картина хронических синуситов вне обострения менее выражена, чем при острых. Для грибковых синуситов характерны: .. резко выраженная односторонняя или двусторонняя заложенность носа; .. боли в области поражённой пазухи; .. резко выраженное ощущение давления в пазухе; .. зубная боль (при гайморитах) . Характер выделений зависит от возбудителя: .. при плесневых микозах — вязкое, серовато - белое или тёмное, желеобразное; .. при аспергиллёзе — серого цвета с черноватыми точками (напоминает холестеатому); .. при кандидозе — жёлтого или жёлто - белого цвета (напоминает творожистые массы) . Чаще, чем при других формах, наблюдают отёчность мягких тканей лица, а иногда и свищи. Обычно протекают как моносинуситы, чаще происходит поражение верхнечелюстной пазухи.
Диагностика
Методы исследования.
Риноскопия.. Острый гайморит... Гиперемия слизистой оболочки носа, наиболее выраженная в среднем носовом ходе. Из средней носовой раковины стекает гнойное отделяемое... Пальпация передней стенки гайморовой пазухи болезненна.. Острый этмоидит. Гнойное отделяемое обычно обнаруживают в среднем и верхнем носовых ходах (т.к. происходит поражение всех групп клеток решётчатой кости). Болезненная пальпация области ската носа у внутреннего угла глаза.. Острый фронтит — характерны выраженные изменения в области переднего отдела средней носовой раковины. Слизистая оболочка в этой области гиперемирована, отёчна. Локализация скоплений гноя в передних отделах среднего носового хода. Болезненная пальпация передней и особенно нижней стенок пазухи.. Острый сфеноидит — при передней риноскопии после анемизации слизистой оболочки видна полоска гноя в самых задних отделах верхнего носового хода. Задние отделы полости носа гиперемированы, отёчны. При задней риноскопии — скопление гноя в своде носоглотки.
Рентгенография пазух — скопление жидкости, уровень жидкости, утолщение слизистой оболочки в поражённых синусах.
Диагностическая пункция — определение наличия характера отделяемого.
КТ в некоторых неясных случаях хронического синусита.
Дифференциальная диагностика. Вирусный ринит. Аллергический ринит. Опухоли. Инородные тела. Гранулематоз Вегенера.
Лечение
ЛЕЧЕНИЕ
Острые синуситы. При неосложнённых синуситах лечение, как правило, консервативное.. Антибиотикотерапия (например, бензилпенициллин по 500 тыс ЕД 4-6 р/сут) в течение 7-10 дней.. Сульфаниламидные препараты (например, сульфадиметоксин в первый день 2 г, затем по 1 г/сут, ко - тримоксазол по 1 таблетке 3 р/сут после еды) .. Ненаркотические анальгетики.. Сосудосуживающие капли в нос, например 0,05-0,1% р - ры нафазолина или ксилометазолина; закапывание проводят, положив пациента на бок. Сосудосуживающий эффект постепенно уменьшается, поэтому после 5-7 дней применения рекомендован перерыв на несколько дней. Препараты противопоказаны при артериальной гипертензии, тахикардии и выраженном атеросклерозе.. Физиотерапия (при хорошем оттоке из пазухи), например микроволновая терапия (аппарат ЛУЧ - 2), токи УВЧ, лампа - соллюкс.. В амбулаторных условиях при острых гайморитах целесообразно провести пункцию пазухи с последующими промываниями её р - ром нитрофурала (1:5 000), йодинолом, 0,9% р - ром натрия хлорида и введением в неё антибактериальных средств, например бензилпенициллин (2 млн ЕД), 1% р - ра гидроксиметилхиноксилиндиоксида (назначают только взрослым, перед началом применения проводят пробу на переносимость, противопоказан при беременности), 20% р - ра сульфацетамида.. При выраженном отёке одновременно в пазуху вводят 1-2 мл суспензии гидрокортизона, 1% р - р дифенгидрамина.. При остром фронтите, этмоидите или сфеноидите и отсутствии эффекта от консервативной терапии показана госпитализация для проведения пункций или зондирования этих пазух. При осложнённых острых синуситах — хирургическое лечение.. Радикальные операции на пазухах.. Эндоскопические операции на пазухах.
Хронические синуситы
При обострении — сочетание общего и местного лечения. Особенности .. При стафилококковом поражении антибиотикотерапия не всегда эффективна. Применяют противостафилококковую плазму (250 мл 2 р/нед), стафилококковый g - глобулин (по 1 ампуле через день, всего 5 инъекций) .. При грибковых синуситах и вне обострения — сульфаниламидные препараты, противогрибковые препараты, например нистатин 3-4 млн ЕД/сут или леворин 2 млн ЕД/сут в течение 4 нед.. При аллергических синуситах — см. Ринит аллергический.
Дренирование верхнечелюстной пазухи выполняют с помощью пункции — при этом либо в полиэтиленовую трубку предварительно вводят иглу Куликовского, либо после пункции через иглу в пазухи проводят трубку меньшего размера. Аналогичным образом вводят дренаж в любую пазуху. Для осуществления дренирования лобной и клиновидной пазух через естественные отверстия целесообразно использовать зонд - проводник, на который надевают трубку. После проведения зондирования трубку оставляют, а зонд удаляют. Наружный конец трубки прикрепляют лейкопластырем к коже. В пазухи через дренаж вводят антибактериальные средства с учётом чувствительности к ним микрофлоры.. Для разжижения гноя в пазуху можно одновременно ввести ферменты (химотрипсин 25 мг или химопсин 25 мг) .. При аллергических синуситах в пазуху вводят суспензию гидрокортизона (2-3 мл) или антигистаминные средства.. При грибковых синуситах в пазуху вводят леворина натриевую соль или нистатин из расчёта 10 тыс ЕД на 1 мл 0,9% р - ра натрия хлорида, р - р хинозола 1:1 000 или амфотерицин В.
Физиотерапия: микроволны, грязелечение (противопоказано при обострении синуситов). Физиотерапия противопоказана при гиперпластических, полипозных и кистозных синуситах.
Хирургическое лечение — при полипозных, смешанных формах, а также при неэффективности консервативного лечения экссудативных форм.. Радикальные операции на пазухах с целью их санирования путём наложения искусственного соустья с носовым ходом (при гайморитах — методики по Калдвеллу-Люку, Дликеру-Иванову, при фронтитах — по Киллиану) .. Остеопластика закрытым способом (Мишенькин Н.В., 1997) .. Ультразвуковая хирургия.
Осложнения . Глазничные (орбитальные) .. Флегмона.. Неврит зрительного нерва (редко) .. Периостит глазницы.. Отёк, абсцесс ретробульбарной клетчатки. Панофтальм (воспаление всех тканей и оболочек глаза) — очень редко. Внутричерепные.. Менингит.. Арахноидит.. Экстра - и субдуральные абсцессы.. Абсцесс мозга.. Тромбофлебиты пещеристого синуса.. Тромбофлебит верхнего продольного синуса.. Септический кавернозный тромбоз.
Сопутствующая патология. Ринит. Баросинусит. Пансинусит.
Прогноз: при остром синусите благоприятный при своевременном лечении и профилактике осложнений, при хроническом может быть благоприятным, если элиминировать аллерген и обеспечить хороший дренаж.
Возрастные особенности. Дети и подростки.. Заболеваемость острым и хроническим синуситами увеличивается в позднем детском возрасте.. Наблюдают увеличение заболеваемости среди детей с тонзиллитом и аденоидами.. Наличие хронического синусита указывает на необходимость выяснения причины, лежащей в основе заболевания (деформация носа, инфекция, аденоиды) . Пожилые.. Увеличение заболеваемости к 75 годам, затем снижение.. Синусит труднее излечивается в этой возрастной группе.
МКБ-10 . J01 Острый синусит. J32 Хронический синусит
Практически каждый человек знает про гайморит. МКБ-10 классифицировало его, как и все остальные заболевания. Практически каждая отрасль знаний систематизировано и медицина не является исключением.
Гайморит в системе МКБ-10
Базовым нормативным документом в этой области является международная статистическая классификация болезней и проблем, которые связаны со здоровьем человека (МКБ). В состав этого издания входит 3 тома — это алфавитный указатель, инструкция и непосредственно сама классификация.
Этот сборник был составлен Всемирной организацией здравоохранения. Каждые 10 лет она производит пересмотр документа и вносит различные дополнения. Благодаря МКБ можно сопоставить данные по заболеваниям между различными странами. На данный момент действительным является документ после 10 пересмотра – МКБ-10.
Этот документ составлен для того, чтобы создать оптимальные условия для проведения обработки статистических данных и их анализа. Так можно проанализировать различные заболевания и уровень смертности, а также сравнить такие показатели между странами.
Благодаря классификации по МКБ-10 любой диагноз трансформируется в код, набор букв и цифр, что значительно облегчает процесс анализа и хранения информации.
Структура классификации
Структура достаточно проста. После введения десятой версии документа появилось новая особенность. Теперь кроме 4 цифр в коде будет присутствовать еще и буква. Благодаря такой хитрости размерные структуры увеличены в 2 раза, так как появилось примерно 300 новых категорий трехзначного вида.
Кстати все буквы взяты из латинского алфавита, а запасной осталась только U. Другим словами, коды U00-U49 применяются только в качестве временных. Они используются для обозначения заболеваний, которые на данный момент не имеют точно изученного происхождения. А вот коды U50-U99 используются только для различных исследований.
Кроме того номера кодов расширены от А00.0 до Z99.9, а все заболевания разделены на 21 класс. Кстати еще появились заболевания, которые появляются после медицинского вмешательства.
- хронического гайморита по МКБ-10 имеет код J32.0;
- фронтит имеет нумерацию J32.1;
- этмоидит – J32.2;
- сфеноидит – J32.3;
- пансинусит — J32.4.
Остальные разновидности синусита, в том числе и хроническая форма, должны быть отмечены под номером J32.8. Если он является неуточненным, то необходимо поставить код J32.9.
Разновидности гайморита в зависимости от места расположения воспаления
Гайморит является очень распространенным заболеванием. Причем ученые не установили зависимости от региона. Практически в каждой стране микрофлоры из микроорганизмов очень близки.

Самой распространенной причиной, которая вызывает это заболевание, является именно эпидемия гриппа, которая повторяется циклично. Отсюда и повышает риск появления хронического заболевания. А иммунитет человека постоянно ослабевает.
Однако в последние годы становится заметна еще одна взаимосвязь – между развитием болезни и неблагоприятными факторами окружающей среды. К примеру, влияет загазованность, токсические выбросы в атмосферу, запыленность.
Синусит часто путают с гайморитом, на самом деле это не одно и тоже заболевание. Синусит считается термином, который объединяет все заболевания, связанные с воспалительными процессами в пазухах около носа.
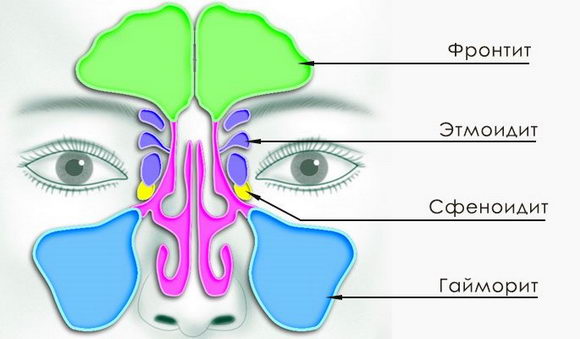
Выделяют 4 главные формы синусита:
- Гайморит – воспалительные процессы протекают в одной или двух верхнечелюстных пазухах.
- Фронтит – поражены только лобные пазухи.
- Этмоидит – воспаляется лабиринт.
- Сфеноидит – поражены пазухи клиновидного типа.
Отдельно еще выделяют риносинусит. Это заболевание, при котором одновременно воспаляются и слизистые оболочки носовых каналов, и придаточные пазухи. К примеру, при таком заболевании часто совмещен гайморит с простым насморком.
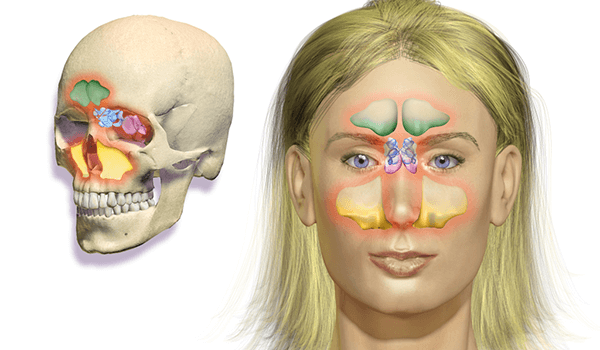
Гайморова пазуха является парной носовой пазухой. Если рассматривать проекцию на лицо, то получается, что они находятся прямо под глазами – с левой и правой стороны от переносицы. Гайморит может развиться на одной или на обеих пазухах. В зависимости от стороны поражения выделяют левосторонний, правосторонний или двусторонний.
Определить разновидность можно даже визуально, так как слизь будет выделяться только с одной ноздри. Сильная боль тоже ощущается с одной стороны лица. Воспалительные процессы всегда сопровождаются появлением отечности, так что под глазами будут мешки. По их появлению и можно определить разновидность болезни. Если отек появился только с одной стороны, то и воспаление тоже располагается в одной пазухе.
В этом случае применяются стандартные лечебные процедуры. Если это не помогло при острой форме, то придется делать прокол пазух.
Формы в зависимости от течения болезни
В зависимости от течения болезни существую следующие формы:
- острая;
- хроническая;
- экссудативная;
- продуктивная.
Есть отличия в симптомах, последствиях и длительности протекания болезни.
Острый гайморит
Является результатом появления осложнения. Обычно эта форма продолжается порядка месяца. При этом у больного появляется головная боль, повышается температура тела, возникает озноб. Он ощущает легкое недомогание.

Если часто наклонять голову вперед, то болезненные ощущения начнут становиться более интенсивными. Это связано с тем, что повышается давление со стороны лицевой поверхности пазуха. Иногда появляется светобоязнь и интенсивное выделение слез.
При этой форме через нос дышать очень трудно или совсем не получается из-за того, что сильно заложено. Пациент начинает беспокоиться из-за обильного выделения слизи и сгустков гноя в ней. Пропадет обоняние, веки отекают, а щеки припухают.
Лечение острой формы осуществляется консервативным методом. Применяются обязательно противовоспалительные препараты, промывание. Нельзя прогревать нос.
Хронический гайморит
Является продолжительным, обычно длится около 2 месяцев, а иногда и больше. При этом пациент все время мучается от недомогания, быстро устает, ощущает слабость. Головная боль становится сильнее вечером, как и заложенность.
Так как воспалительные процессы долго время не прекращаются, то они могут вызвать серьезные побочные эффекты. Например, отекает мозговая оболочка или клетчатка глазницы, развивается менингит, абсцесс мозга, венозный тромбоз.
Хронический гайморит лечат обычно физиотерапевтическими процедурами. Хорошо помогает , можно воспользоваться прогреванием сухого типа. Хронический форма гайморита лечится намного дольше, чем острая.
Необходимо помнить, что слизистые оболочки изменяются от болезней. Гайморит может сопровождаться активным выделением гноя и слизи или сама оболочка начнет активно изменяться. В зависимости от этого и выделяют экссудативную или продуктивную формы.
Экссудативный гайморит
Обильно выходит слизь и гной, из-за чего трудно дышать. В зависимости от самих выделений гайморит будет гнойным или катаральным. При катаральной форме выделения жидкие, но тягучие. Слизистые слои отекают, увеличивается интенсивность выделения. Это состояние является опасным из-за того, что если его не лечить, то застой слизи приводит к образованию гнойной формы.
Для лечения такой формы понадобятся медикаменты, которые имеют сосудосуживающие свойства. Это поможет уменьшить отечность. Также регулярно нужно делать промывание.
Продуктивная форма гайморита
При продуктивной форме не только развиваются воспалительные процессы, но и начинает меняться слизистая. В этом случае перерождение вызывает гайморит полипозного и гиперпластического типа.
При полипозной форме на слизистых можно обнаружить наросты – это полипы. Они могут полностью закрыть каналы, так что слизь не будет отходить. Возникают проблемы с дыханием и обонянием. В тяжелой форме человеку будет больно глотать.
При гиперпластической форме слизистые оболочки начинают утолщаться. Именно из-за этих процессов просвет каналов начинает становиться все тоньше. Иногда лечение осложняется тем, что перегородка носа искривлена. В таком случае понадобится хирургическая операция.
Воспалительные процессы в полостях около носа могут быть вызваны различными причинами. Это могут быть вирусные, бактериальные, грибковые инфекции, прием лекарственных препаратов, влияние токсических веществ, травмы.
Гайморит в классификации МКБ-10 значится, как разновидность синусита, хотя и является одним из самых известных заболеваний. Кстати, при неправильной диагностике действительно можно перепутать этот недуг с другими формами синусита, которые очень разнообразны.
Гайморит - это одна из разновидностей синусита, которая может протекать в острой или хронической форме. Он рассматривается как осложнение ринита, когда воспалительный процесс поражает верхнечелюстной синус (пазуху).
Среди всех синуситов гайморит занимает ведущие позиции. Им болеют взрослые и дети, а в обиходе слово «гайморит» встречается достаточно часто, даже когда на самом деле у пациента банальный насморк.
Люди, не имеющие медицинского образования, по-разному трактуют ринит. Одни говорят, что страдают соплями, другие - гайморитом, хотя на самом деле выделения из носа могут свидетельствовать о разных формах ринита или синусита, но иметь схожие симптомы болезни.
Иногда пациенты легкую форму насморка самостоятельно лечат «ударными» дозами назальных средств, а, в ряде случаев, наоборот, гайморит оставляют без внимания или закапывают слабые растворы. То и другое недопустимо.
Медики обязательно устанавливают причину выделений из носа, ставят диагноз, и на основании полученных исследований назначают схему лечения. Для удобства систематизации всевозможных патологий и их разновидностей разработана международная классификация болезней (МКБ-10), которая помогает медикам всего мира сгруппировать данные о нужном заболевании.
Острый и хронический гайморит код по мкб-10
В нормативной базе МКБ-10 гайморит, как и многие другие болезни, занимает свои ступени: классы, блоки, коды. Каждые 10 лет ВОЗ строго контролирует этот базисный документ и проверяет достоверность вносимой информации. Давайте остановимся на самом классификаторе, и определим, как кодируется гайморит.
Острый и хронический гайморит размещен в классе «Болезни органов дыхания» (J00-J99) , но эти две формы болезни находятся в разных блоках.
Острый гайморит помещен в блок «Острые респираторные инфекции верхних дыхательных путей» (J00-J06) под следующим названием и кодом - « Острый верхнечелюстной синусит» (J01.0).
Хронический гайморит зачислен к другому блоку -«Другие болезни дыхательных путей» (J30-J39) под кодовым названием - « Хронический верхнечелюстной синусит» (J32.0).
Когда найден возбудитель болезни (проведен бактериальный посев), рекомендуется применять дополнительную кодировку (вспомогательную):
- В95 - стрептококк или стафилококк являются причиной гайморита;
- В96 - различные бактерии, не включающие вышеуказанные;
- В97 - вирусная природа гайморита.
Представленная классификация активно используется в мировой практике, и врачи отоларингологи могут легко найти всю необходимую информацию о гайморите. А сейчас перейдем к острой и хронической форме гайморита, которую мы рассмотрели в классификаторе, и подробно остановимся на каждой.
Острый гайморит - «Острый верхнечелюстной синусит» (J01.0) по МКБ-10
Острая форма развивается стремительно и через пару дней заболевание имеет все характерные симптомы:
- дыхание носом затруднено;
- нарушение обоняния;
- температура тела значительно повышена;
- давящие головные боли;
- слезотечение;
- припухлость над зоной поражения;
- боль в лицевой области при жевании;
- высмаркивание не облегчает состояние больного;
- наблюдается болезненность в скулах и переносице;
- возникают желтые, зеленые или слизисто-гнойные выделения, иногда с неприятным запахом;
- апатия и отсутствие аппетита.
Острый процесс длится от 7 до 20 дней, и чаще встречается у детей от 5 до 14 лет.
Пусковым механизмом острого гайморита могут стать:
- стоматит;
- тонзиллит;
- нелеченный насморк;
- кариес;
- бактериальное и грибковое поражение гайморовых пазух;
- грипп и ОРВИ;
- анатомические проблемы, вызывающие недостаточную вентиляцию околоносовых пазух;
- инфекционные болезни (скарлатина, корь, другие).
Воспалительный процесс способствует обструктивным нарушениям в пазухах. Бактерии в гайморову пазуху «доставляются» тремя способами, рассмотрим их:
- гематогенный (через кровь) - наблюдается при инфекционных болезнях;
- риногенный - первичный очаг находится в носовой полости;
- одонтогенный - возникает вследствие патологических процессов в ротовой полости. Такой гайморит называется одонтогенным. После санации очага инфекции данная форма гайморита быстро излечивается.
Предрасполагающими факторами развития болезни могут быть:
- бронхиальная астма;
- инородные тела (чаще у детей при засовывании в нос бусинок, горошин и других мелких предметов);
- полипы в носовой полости;
- нарушение строения носовых ходов;
- искривление носовой перегородки;
- заболевания иммунной системы;
- травмы лица;
- медицинские манипуляции в области носа;
- сахарный диабет;
- плохая экология;
- резкие колебания атмосферного давления;
- другие.
Диагностические методы выявления острого гайморита согласно МКБ-10
Диагноз «острый гайморит» ставится на основании осмотра, риноскопии и жалоб пациента. Опытный доктор сразу скажет, что вы «владелец» гайморита. Для подтверждения диагноза могут быть назначены дополнительные методы диагностики:
- рентгенография верхнечелюстного синуса;
- обзорная рентгенография околоносовых пазух;
- КТ и МРТ;
- пунктирование пазух;
- лабораторные исследования (общий анализ крови, бактериальный посев содержимого пазух).
Лечение острого верхнечелюстного синусита (гайморита)
Акцент в лечении заболевания сводится к снятию отечности в носовой полости, освобождению синуса от гноя и слизистого отделяемого, а также устранению патогенной микрофлоры, которая и вызвала очаг воспаления. Основная задача - это не допустить развитие гнойного гайморита и принять все необходимые меры при первых признаках появления гноя в синусах.
Для решения этой проблемы назначаются лекарственные препараты следующих групп:
- антибиотики (аугментин, зиннат, азитромицин, полидекса , биопарокс , изофра) - используются препараты местного и системного действия;
- антисептики (фурацилин, колларгол, протаргол);
- антигистаминные средства (телфаст, супрастин, эриус , тавегил, кларитин);
- сосудосуживающие средства (риназолин, фармазолин, тизин, ксимелин, нафтизин) - длительно их не используют;
- увлажняющие назальные препараты (салин, ринолюкс, квикс, хьюмер, делуфен);
- противовоспалительные препараты (ибурпрофен, аспирин, парацетамол);
- кортикостероиды (назонекс , беконазе, авамис , преднизолон) - в каплях и таблетках;
- пробиотики (линекс, бифиформ, пробифор, бифилиз, биоспорин) - «прикрывают» организм от пагубного влияния антибактериальных средств.
Все эти препараты назначает только врач, учитывая возраст, анамнез и вес пациента.
В процессе реабилитации применяются физиотерапевтические методы:
- лазеротерапия;
- иглорефлексотерапия;
- фонофарез.
Важно! Во время острого гайморита все прогревающие процедуры исключаются, ввиду большой вероятности распространения воспалительного процесса за очаг поражения.
class="eliadunit">
При неадекватности консервативной терапии прибегают к дренированию гайморовой полости, с последующим промыванием и санацией, в полость вводят антибиотики. Манипуляции такого рода проводят только в условиях лор стационара.
Если острый гайморит не был вовремя вылечен , то есть большой шанс перехода болезни в хроническую форму, при которой лечение будет более длительным и не всегда результативным.
Особое внимание нужно уделить лечению при двухстороннем гайморите, когда поражены оба синуса. Чем раньше начата терапия, тем скорее можно избавиться от болезни и забыть о ней навсегда. В противном случае очаг инфекции может достигнуть других пазух, затронуть мозг и гематогенным путем попасть в системный кровоток.
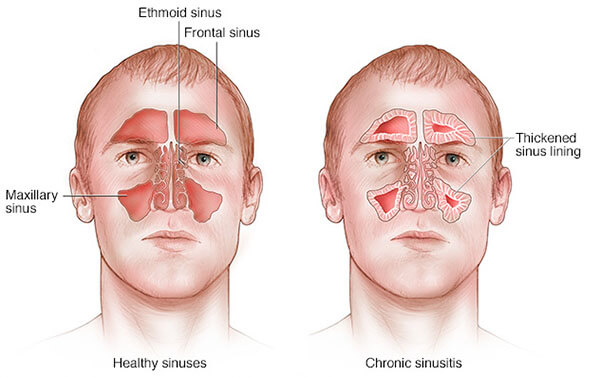
Хронический гайморит - «Хронический верхнечелюстной синусит» (J32.0) по МКБ-10
Затяжной острый процесс через месяц переходит в хроническую стадию, которая подразделяется на следующие формы:
- катаральную (поверхностную, наиболее благоприятную) - выделения обильные;
- аллергическую - источником чаще выступает аллерген невыясненной этиологии;
- гнойную или гнойно-полипозную - опасная форма, когда идет быстрое размножение бактерий и сопли приобретают зеленый оттенок;
- полипозную - образование в пазухах очаговых гиперпластических разрастаний;
- пристеночно-гиперпластическую;
- некротическую (происходит распад тканей внутри пазухи).
Диагностика хронического гайморита проводится по той же схеме, что и при острых формах. Только после постановки диагноза - хронический гайморит, по МКБ-10 имеющего код J32.0, доктор составляет индивидуальную схему лечения. Следует заметить, что этот код врач указывает в листе по нетрудоспособности («больничном»).
Причины и предрасполагающие факторы развития хронической формы практически ничем не отличаются от острого гайморита. Отличие только в том, что основная причина хронического гайморита - запущенное острое воспаление верхнечелюстных пазух.
Симптоматика заболевания варьируется от степени поражения синусов, и опять-таки очень схожа с острым гайморитом, только все проявления болезни выражены слабее. Организм настолько адаптируется к инфекции, что общее состояние пациентов бывает вполне удовлетворительным. В период обострений симптомы имеют тенденцию к активации.
В результате мы имеем вялотекущих хронический процесс, который нередко становится причиной следующих осложнений:
- артритов;
- миокардитов;
- пиелонефритов или гломерулонефритов;
- тонзиллитов;
- дакриоцистита (воспаление слезного мешка);
- воспалительных процессов нижних дыхательных путей;
- и многих других.
Лечение хронического гайморита
Лечением хронического гайморита занимается не только отоларинголог, но и другие специалисты: аллергологи, иммунологи, стоматологи, гастроэнтерологи. Больному промывают носовые пазухи, проводят противовоспалительную и антибактериальную терапию. В обязательном порядке проводят санацию зубов.
В случае анатомических аномалий необходима хирургическая ринопластика, которая позволит улучшить вентиляцию пазух, которая блокируется.
В общем, лечение такое же, как и при остром гайморите, но в дополнение проводят курс лечения иммуномодуляторами, которые повышают защитные силы организма. Для повышения иммунитета показаны: витаминотерапия, курортолечение на морском побережье, в сосновых рощах, соляных шахтах, закаливание, лечебная физкультура, диетическое питание и другие общеукрепляющие методики.
В настоящее время популярны такие методики, как: бодифлекс, рефлексотерапия, озонотерапия, ванны Кнейпа и различные медитации, позволяющие концентрировать внимание на больном органе и «изгонять» болезнь из организма.
Физиотерапия возможна только после устранения гнойного процесса, когда идет реабилитация организма и восстанавливается функция слизистых оболочек.
И немного о секретах...
Если вы или ваш ребенок часто болеете и лечитесь одними антибиотиками, знайте, что вы лечите только следствие, а не причину.
Так вы просто "сливаете" деньги аптекам и фарм-компаниям и болеете при этом чаще.
СТОП! хватит кормить непонятно кого!!! Нужно просто поднять иммунитет и вы забудете, что такое болеть!
Избавиться от хронического гайморита нелегко, и только полагаться на врача дело неблагодарное . Никто не спорит, что таблетки, капли и процедуры устраняют очаг воспаления, но следует помнить, что любые химические препараты снижают иммунитет, и с каждым разом организму все труднее бороться с инфекцией.