О нашем здоровье многое может рассказать наш стул. Форма и виды кала помогают распознать, что же происходит внутри организма. Когда кишечник наш здоров, то и стул должен быть нормальным. Если все же иногда вы замечаете эпизодические случаи нездорового кала, не стоит бить тревогу, это зависит от питания. Но если симптомы становятся регулярными, необходимо обратиться к доктору, сдать анализы и пройти назначенное обследование.
Какой должен быть кал
В норме нормальным кал считается, если имеет консистенцию зубной пасты. Он должен быть мягким, коричневым, длиной 10-20 см. Дефекация должна происходить без особых напряжений, легко. Небольшие отклонения от этого описания не должны тревожить сразу же. Стул (или кал) может изменяться от образа жизни, погрешностей в питании. Свекла придает на выходе красный цвет, а жирная пища делает кал дурно пахнущим, слишком мягким и всплывающим. Нужно уметь самостоятельно оценивать все характеристики (форма, цвет, консистенция, плавучесть), поговорим об этом подробнее.
Цвет
Виды кала различаются по цвету. Он может быть коричневым (здоровый цвет), красным, зеленым, желтым, белым, черным:
- Красный цвет . Такой цвет может возникать в результате приема пищевых красителей или свеклы. В иных случаях красным кал становится из-за кровотечений в нижнем отделе кишечника. Больше всего все опасаются рака, но часто это может быть связано с проявлением дивертикулита или геморроя.
- Зеленый цвет . Признак присутствия желчи. Слишком быстро перемещающийся по кишечнику кал не успевает принять коричневый цвет. Зеленый оттенок - это следствие приема препаратов железа или антибиотиков, употребления большого количества зелени, богатой хлорофиллом, или таких добавок, как пырей, хлорелла, спирулина. Опасные причины зеленого цвета кала - это целикалия или синдром
- Желтый цвет . Желтые фекалии являются признаком инфекции. Также это указывает на дисфункцию желчного пузыря, когда желчи не хватает и появляются избытки жиров.
- Белый цвет кала - признак таких заболеваний, как гепатит, бактериальная инфекция, цирроз, панкреатит, рак. Причиной могут быть камни в желчном пузыре. Не окрашивается кал из-за непроходимости желчи. Неопасным белый цвет фекалий можно считать в том случае, если накануне вы принимали барий перед рентгеновским исследованием.
- Черный цвет или темно-зеленый указывает на возможное кровотечение в верхних отделах кишечника. Неопасным признак считается, если это является следствием употребления некоторых продуктов (много мяса, темных овощей) или железа.

Форма
Форма кала также может многое рассказать о внутреннем здоровье. Тонкий кал (напоминающий карандаш) должен насторожить. Возможно, какое-то препятствие мешает прохождению в нижней части кишечника или есть давление с внешней стороны на толстый отдел. Это может быть каким-либо новообразованием. В таком случае необходимо провести колоноскопию, чтобы исключить такой диагноз, как рак.
Твердый и малый кал свидетельствует о наличии запоров. Причиной может быть неадекватная диета, где исключена клетчатка. В пищу необходимо употреблять продукты с большим содержанием клетчатки, выполнять физические упражнения, принимать льняное семя или шелуху подорожника - все это способствует улучшению моторики кишечника, облегчению стула.
Слишком мягкий кал, который цепляется к унитазу, содержит в составе слишком много масла. Это говорит о том, что организм плохо его поглощает. Можно даже заметить плавающие масляные капли. В этом случае необходимо проверить состояние поджелудочной железы.
В небольших дозах слизь в кале - это нормальное явление. Но если ее слишком много, это может свидетельствовать о наличии язвенного колита или болезни Крона.

Другие характеристики
По своим характеристикам кал у взрослого напрямую связан с образом жизни и питанием. С чем бывает связан неприятный запах? Обратите внимание на то, что в последнее время вы чаще употребляете в пищу. Зловонный запах связан также и с приемом некоторых лекарств, может проявляться как симптом какого-то воспалительного процесса. При нарушениях всасывания пищи (болезнь Крона, муковисцидоз, целиакия) также проявляется данный признак.
Всплывающий кал сам по себе не должен вызывать беспокойства. Если всплывающий кал имеет слишком неприятный запах, содержит много жира, это является симптомом плохого всасывания в кишечнике питательных веществ. При этом масса тела быстро теряется.
Копрограмма - это...
Химус, или пищевая кашица, двигается через желудочно-кишечный тракт, в кал массы формируются в толстой кишке. На всех этапах происходит расщепление, а далее всасывание полезных веществ. Состав стула помогает определить, есть ли какие-нибудь нарушения во внутренних органах. помогает выявить самые разные заболевания. Копрограмма - это проведение химических, макроскопических, микроскопических исследований, после которых дается подробное описание кала. Определенные заболевания позволяет выявить копрограмма. Это могут быть расстройства желудка, поджелудочной железы, кишечника; воспалительные процессы в пищеварительном тракте, дисбактериоз, нарушение всасывания, колиты.
Бристольская шкала
Английские врачи Королевской больницы в Бристоле разработали простую, но уникальную шкалу, характеризующую все основные виды кала. Создание ее было результатом того, что специалисты столкнулись с проблемой, что люди неохотно раскрываются на эту тему, стеснение мешает им подробно рассказать о своем стуле. По разработанным рисункам стало очень легко без какого-либо смущения и неловкости самостоятельно охарактеризовать собственные опорожнения. В настоящее время Бристольскую шкалу форм кала используют по всему миру для оценки работы пищеварительной системы. Для многих распечатка таблицы (виды кала) на стене в собственном туалете - это не что иное, как способ следить за своим здоровьем.
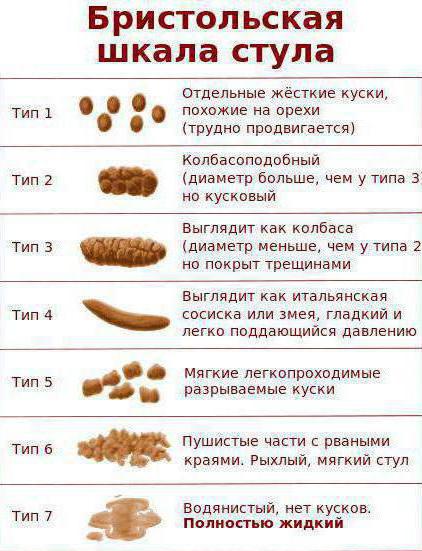
1-й тип. Овечий кал
Называется он так потому, что имеет форму твердых шариков и напоминает фекалии овец. Если для животных это нормальный результат работы кишечника, то для человека такой стул является сигналом тревоги. Овечьи катышки - признак наличия запоров, дисбактериоза. Твердый кал может стать причиной геморроя, повреждения анального отверстия и даже привести к интоксикации организма.
2-й тип. Толстая колбаска
О чем говорит вид кала? Это также является признаком запора. Только в этом случае в массе присутствуют бактерии и волокна. Для формирования такой колбаски требуется несколько дней. Толщина ее превышает ширину заднего прохода, поэтому опорожнение затруднено и может привести к трещинам и разрывам, геморрою. Не рекомендуется самостоятельно назначать себе слабительные, так как резкий выход кала может быть очень болезненным.
3-й тип. Колбаска с трещинами
Очень часто люди считают такой стул нормальным, ведь проходит он легко. Но не стоит заблуждаться. Твердая колбаска также является признаком запоров. При акте дефекации приходится напрягаться, а значит, есть вероятность анальных трещин. В этом случае возможно присутствие
4-й тип. Идеальный стул
Диаметр колбаски или змейки - 1-2 см, кал гладкий, мягкий, легко поддается давлению. Регулярный стул раз в день.
5-й тип. Мягкие шарики
Такой тип еще лучше предыдущего. Формируются несколько мягких кусочков, которые мягко выходят. Обычно происходит при обильном приеме пищи. Стул несколько раз в день.
6-й тип. Неоформленный стул
Кал выходит кусочками, но неоформленный, имеющий рваные края. Выходит легко, не раня задний проход. Это еще не диарея, но уже близкое к ней состояние. Причинами такого вида кала могут быть слабительные лекарства, повышение артериального давления, чрезмерное употребление специй, а также минеральная вода.
7-й тип. Жидкий стул
Водянистый стул, который не включает в себя никаких частиц. Диарея, требующая выявления причин и лечения. Это ненормальное состояние организма, которое нуждается в лечении. Причин может быть множество: грибки, инфекции, аллергия, отравление, заболевания печени и желудка, неправильное питание, гельминты и даже стрессы. В этом случае не стоит откладывать визит к доктору.

Акт дефекации
Каждый организм характеризуется индивидуальной частотой дефекации. В норме это от трех раз в день до трех испражнений в неделю. В идеале - один раз в сутки. Многие факторы влияют на моторику нашего кишечника, и это не должно вызывать беспокойства. Путешествия, нервные напряжения, диета, прием некоторых лекарств, болезни, операции, роды, физические нагрузки, сон, гормональные изменения - все это может отражаться на нашем стуле. Стоит обращать внимание на то, каким образом происходит акт дефекации. Если предпринимаются чрезмерные усилия, то это свидетельствует об определенных неполадках в организме.
Кал у детей
Многие мамочки интересуются, какой должен быть кал у младенцев. На этот фактор стоит обращать особое внимание, так как в раннем возрасте желудочно-кишечные заболевания протекают особенно тяжело. При первых подозрениях обращаться к педиатру следует незамедлительно.
В первые дни после рождения из организма выходит меконий (темного цвета). В течение первых трех дней начинает подмешиваться На 4-5-й день кал полностью заменяет меконий. При грудном кормлении кал золотисто-желтого цвета - признак присутствия билирубина, пастоподобный, гомогенный, имеет кислую реакцию. На 4-м месяце билирубин постепенно вытесняется стеркобилином.
Виды кала у детей
При различных патологиях различаются несколько видов фекалий у детей, о которых нужно знать, чтобы вовремя предотвратить различные заболевания и неприятные последствия.
- "Голодный" кал . Цвет черный, запах неприятный. Встречается при неправильном кормлении или голодании.
- Ахолический кал . Белесовато-серый цвет, обесцвеченный, глинистый. При эпидемическом гепатите, атрезии желчных путей.
- Гнилостный . Кашицеобразный, грязно-серый, с неприятным запахом. Возникает при белковом вскармливании.
- Мыльный . Серебристый, лоснящийся, мягкий, со слизью. При кормлении не разведенным коровьим молоком.
- Жирный кал . С кислым запахом, белесоватый, немного слизи. При потреблении избыточного количества жира.

- Запор . Серый цвет, твердая консистенция, гнилостный запах.
- Водянистый желтый кал . При грудном вскармливании из-за недостатка в молоке матери питательных веществ.
- Кашицеобразный, негустой кал , желтый цвет. Формируется при переизбыточном кормлении кашами (например, манной).
- Кал при диспепсии . Со слизью, свернувшийся, желто-зеленого цвета. Возникает при расстройстве в питании.
Кал представляет собой отходы жизнедеятельности организма, которые выводятся из нижних отделов толстой кишки в процессе акта дефекации. Фекалии выступают своеобразным индикатором здоровья человека. Изменение формы, цвета, консистенции испражнений может быть вариантом нормы или указывать на развитие заболеваний, прежде всего, пищеварительного тракта.
Какой кал должен быть у здорового человека
Местом, откуда берутся каловые массы, выступает кишечный тракт, его нижние отделы. Фекалии - конечный продукт переработки пищи, формирование которого происходит под воздействием биохимических процессов.
Кал появляется в толстой кишке из химуса, как называется жидкое или полужидкое содержимое пищеварительного тракта, в состав которого входят остатки еды, желудочные и кишечные соки, секрет желез, слущенные эпителиальные клетки и микрофлора. У поступившего в дистальные отделы комка в результате всасывания воды меняется структура, и он превращается в фекалии. Из 400 грамм химуса образуется 150-200 грамм кала.
На фото изображено из чего состоят человеческие испражнения.

Правильная структура кала здорового организма включает 70-75% воды, слизь, жир.
В испражнениях содержатся примерно 1/3 остатков пищи, такие же части отделяемого органов пищеварения и микробов. Микроорганизмы в 95% случаев мертвы.
Почему фекалии не тонут в воде, обусловлено их строением. Для них характерна пористая структура и обогащение газами. Это создает их плавучесть в унитазе. Однако при заполнении пор водой экскременты через некоторое время утонут. Чрезмерная плавучесть указывает на излишнюю концентрацию жиров и газов в кале. Если же, наоборот, фекалии сразу же тонут - это говорит о их насыщении «плохим» холестерином и токсинами.
Нормальный кал представляет собой колбаску длиной 10-20 сантиметров однородного цвета, состава и мягкой консистенции. Он не содержит примесей крови, пены, гноя. Слизь в небольших количествах допустима. Чаще встречается коричневый окрас испражнений.
Однако характер стула у разных людей может отличаться от стандарта, что необязательно выступает признаком патологии. Его форма, цвет, запах, длина, диаметр, толщина зависят от пищевых пристрастий человека, объема потребляемых еды и воды, особенностей строения кишечника, заболеваний и так далее.
Сколько весит кал
Масса испражнений у конкретного человека зависит от объема и качества еды и воды. Последняя непосредственно влияет на показатель: при запорах концентрация жидкости в кале мала, при поносах - велика, от чего вес меняется. Он составляет от 200 до 900 грамм. Расчет нормы производится по формуле: 28,35 грамм кала на 5,443 килограмм массы тела. То есть стандартный объем фекалий для мужчин и женщин весом 72,6 кг составляет 454 грамма.
Увеличение массы испражнений (по-научному «полифекалия») встречается при патологиях, связанных с нарушением усвояемости пищи. Часто обильный кал (весом 1 килограмм) выделяется при поражениях поджелудочной железы.
Уменьшение массы кишечного отделяемого связано с запорами или употреблением быстро перерабатывающейся пищи.
Сколько раз в день должен быть стул
Опорожнение кишечника в норме осуществляется 1, 2 или 3 раза в день, в зависимости от особенностей пищеварения. Однако и здесь присутствуют индивидуальные стандарты. Вариантом нормы человека может быть акт дефекации раз в 3 дня. Уряжает частоту употребление еды животного происхождения, увеличивает - растительного.
Процесс выделения кала у здорового человека происходит без боли (возможны кратковременные спастические ощущения) и сильных потуг, длится 2 минуты.
Стандартная распространенная частота выделения стула составляет 1 раз в сутки в утренние часы. Если человек длительное время ходит по-большому нерегулярно, постоянно отмечается нестабильный стул (то запор, то понос) - это повод обратиться к врачу.
Наряду с формированием кала в кишечнике происходит газообразование. За сутки из организма в норме выводится 0,2-0,5 литра газов. При употреблении некоторых продуктов (клетчатки, дрожжей, углеводов и так далее), переедании, заглатывании воздуха их количество увеличивается, что сопровождается усиленным метеоризмом (норма - до 12 раз в сутки).
Цвет
Окраска кала, какая бывает у здорового человека, меняется, в зависимости от употребляемой пищи. В норме встречаются различные оттенки коричневого цвета.

Окрашивают каловые массы растительные продукты: после свеклы, арбуза характерны бордовый и ярко-красный цвета соответственно, черной смородины, черники, кофе, какао - темный, санталового масла - красновато-фиолетовый.
Медикаментозные препараты способны менять оттенок фекалий. Например, лекарства, содержащие висмут, вызывают черный цвет стула. После приема препаратов железа кал имеет темный зеленоватый оттенок.
Разноцветный кал бывает в норме при употреблении окрашивающей пищи. Если часто присутствуют испражнения двухцветные, как будто разделенные оттенками пополам, это означает нарушение «перемешивания» масс, которое происходит в нижней трети кишечника, что требует проведения анализа из каждой половинки.
В медицине характеристика цвета кала выступает способом, как определить заболевание.
Белый
Ахоличный кал (светлой окраски) формируется в результате приема некоторых препаратов (антибиотиков, противогрибковых и противозачаточных средств, бария перед инструментальным исследованием пищеварительного тракта).
Обесцвеченные (белого, песочного оттенка) фикалии образуются в результате непроходимости, застоя желчи. Они сигнализируют о развитии гепатита, желчнокаменной болезни, дисбактериоза, панкреатита, цирроза печени, онкологии.
Красный
Если цвет кала и мочи изменился на красный, преимущественно это говорит об употреблении характерных продуктов: свеклы, арбуза, пищевых красителей. Такой оттенок сохраняется 2-5 дней.
Если они в рационе отсутствовали, алый цвет может указывать на кровотечение в нижних отделах кишечника, вызванное геморроем, дивертикулитом, анальными трещинами, опухолью. Оно также провоцируется употреблением острой пищи на фоне ее раздражающего действия на слизистую. Кирпичный цвет указывает на кровотечение в верхнем отделе кишечника, расположенным под тонкой кишкой.
Непереработанные розовые или красные кусочки растительных продуктов (томатов, черники, смородины, клюквы) внешне напоминают кровянистые вкрапления.
Кал, как «малиновое желе» (прозрачный, слизисто-алый), выступает симптомом амебиаза - протозойной патологии, которая характеризуется язвенным поражением толстого кишечника.
Желтый
Такое обесцвечивание кала встречается при избытке жиров, что указывает на дисфункцию печени и желчевыводящей системы. При этом возможно ощущение горького привкуса во рту. Желтый стул может быть результатом инфекции в пищеварительном тракте. Маслянистые испражнения выступают признаком хронического панкреатита или целиакии.
При характеристике стула при мочекаменной болезни также отмечается желтый цвет. При этом он сохраняется продолжительное время.
Оранжевый
Если кал стал оранжевого цвета, предполагают включение в рацион пищи, содержащей каротин или ненасыщенные углеводы (хурмы, моркови, тыквы, масла облепихи, шпината и так далее). Пищевые красители также вызывают подобный оттенок.
Некоторые лекарственные средства окрашивают кал в оранжевый цвет (поливитамины, Рифампицин и прочие).
Такая окраска стула характерна для патологий печени и желчевыводящих путей, поджелудочной железы, почек. Встречается также при цистите, воспалительных заболеваниях органов пищеварения, эшерихиозе, гормональных нарушениях.
Серый
Такой цвет кала говорит о нарушении поступления желчи в кишечный тракт. Серые как глина, бесцветные или землистые фекалии у взрослого формируются при дисфункциях пищеварения, при этом может присутствовать резкий неприятный запах.
Симптом характерен для холецистита, желчнокаменной болезни, панкреатита, болезни Крона, опухолей желчного пузыря, печени, поджелудочной железы. В этом случае кал светло-серый. Темный землистый оттенок присутствует при язвенном колите, гнилостной диспепсии.
Серые фекалии встречаются при приеме препаратов бария, антибиотиков, противогрибковых средств, контрацептивов и прочих, жирной пищи или при аллергии.
Коричневый
Представляет собой нормальную окраску стула, которая встречается в большинстве случаев. При этом оттенки и насыщенность цвета меняются, в зависимости от употребляемой пищи.
Молочные продукты вызывают светло-коричневую окраску или ярко-желтую. После употребления мясных изделий характерен темно-коричневый.
Черный
Такой цвет часто выступает следствием приема групп препаратов: железа, висмута, антацидов, активированного угля и так далее. Употребление большого количества мясных изделий, темных овощей становится причиной черного стула. В таких случаях делать ничего не надо, поскольку это не считается патологией.
Если описанные факторы отсутствовали, черный кал может быть симптомом кровотечения из верхних отделов пищеварительного тракта или высокой концентрации железа.
Особого внимания заслуживает дегтеобразный стул (мелена) - зловонные жидкие или кашицеобразные выделения указывают на массивное кровотечение из пищевода, желудка, двенадцатиперстной кишки. При этом черный цвет кала чередуется с нормальным. Такое состояние требует срочной медицинской помощи.
Зеленый
Такой оттенок у каловых масс присутствует при употреблении пищи, в состав которой входит железо и красители: зелени, соков, морской рыбы, красной фасоли, злаков, карамели и так далее.
Лекарства также вызывают изменения оттенков стула. Препараты железа, антибиотики придают ему темно-зеленый, болотный цвета.
К патологическим причинам возникновения такой окраски относят болезнь Крона, синдром раздраженного кишечника и его воспаления, лямблии, сальмонеллез, отравления, тиреотоксикоз, диабет, целиакию. Зеленый цвет обусловлен присутствием желчи, при этом каловые массы, перемещаясь по кишечнику, не успевают приобрести коричневый окрас. Бактериальные инфекции, переедание углеводсодержащих продуктов усиливают процессы брожения, вызывая характерный оттенок стула.
Форма
Консистенция и плотность фекалий зависит от времени их нахождения в кишечном тракте, его работы и строения: при повышенной перистальтике вода недостаточно всасывается, при замедленной- усиленно. В первом случае стул будет мягким или жидким, во втором - тугим и крепким.
Исходя из своих физических свойств, кишечник выделяет слизь, улучшающую прохождение фекалий. При воспалении обильный экссудат также делает стул жидкой консистенции. При большом содержании в нем жиров форма станет мазевидная (пастообразная).
Кашицеобразный
Несформированный кал считается патологическим признаком, в нем содержится чрезмерное количество воды (90-92%). При этом кашеобразный стул часто неоднородный, в виде хлопьев. Если мелкие части смешаны с обильно выделяемой слизью, это значит присутствие воспалительного процесса.
Полужидкие рыхлые испражнения выступают следствием усиленного сокращения стенок толстой кишки, чрезмерной продукции сока. Такая консистенция возможна при большом потреблении жидкости.
Тонкий (лентовидный, ленточный)
Узкая форма фекалий указывает на препятствия прохождению масс в нижних отделах пищеварительного тракта или о наружном натиске, давлении на кишечник. Лентообразный (плоский) кал выступает результатом спастического сужения сфинктеров.
Такой «карандашный» (нитевидный) стул требует диагностики (колоноскопии), поскольку считается симптомом новообразований.
Твердый
Причин формирования жесткого, плотного кала много:
- неправильное питание с отсутствием в рационе клетчатки;
- маленькая физическая подвижность;
- ослабление моторики или судорожные сокращения пищеварительного тракта;
- усиленное всасывание воды;
- механические препятствия (полипы, опухоли);
- воспалительные явления.
Твердый кал - часто свидетельство запоров, причем стул может быть ежедневный, но малыми порциями, присутствует ощущение, что опорожнение совершилось не до конца.
Прием некоторых лекарств также закрепляет фекалии, делает их толстыми и твердыми, плохо проходящими по кишечному тракту.
Шариками (горошком)
Это разновидность твердого стула, состоящего из отдельных круглых комочков. Внешне напоминает «овечий» кал.
Принимает форму по причине продолжительного нахождения в кишечнике в результате запоров, обезвоживания, приема некоторых лекарств и крепящих продуктов (мяса, алкоголя), малоподвижного образа жизни. При спастических колитах кал, как у козы, содержит 60% воды, чем объясняется его тугость.
Запах
Пахнет кал продуктами распада остатков пищи, в основном, белковых. При этом интенсивность различна. При обилии белков в рационе характерен сильный запах испражнений.
В норме кал пахнет неприятно, но не резко и не раздражающе. Чрезмерно вонючие фекалии свидетельствуют о нарушениях процессов гниения и брожения в кишечнике.
Кислый
Такой запах характерен для бродильной диспепсии, причиной которой становится частое и неумеренное потребление углеводов (сахара, выпечки, газированных напитков и прочих).
Пища молочного происхождения также влияет на процессы брожения в организме, вызывая своеобразный аромат испражнений.
Ацетоном
Иногда кал приобретает выраженный запах ацетона. Причинами такого явления называют усиленные физические нагрузки, чрезмерное употребление белковой пищи, жирных блюд, алкогольных напитков.
Возможно появление такого запаха при развитии сахарного диабета.
Гнилостный
Так пахнут экскременты при нарушениях переваривания пищи, гнилостной диспепсии, связанной с чрезмерным потреблением белка и его замедленным усвоением. Преобладание процессов гниения видно при общем анализе кала по щелочной реакции.
Причинами также выступают гранулематозный или язвенный колиты.
Если кал пахнет «тухлыми яйцами», это указывает на дисфункцию тонкого и толстого кишечника при инфекциях, воспалениях, отравлениях. Бактерии способны выделять сульфид водорода, обладающий характерным «душком». Часто запах сопровождается поносом.
Зловонный
Очень неприятный запах характерен для патологий поджелудочной железы, холецистита. Возникает при распаде опухолей, гнилостной диспепсии, бактериальной инфекции, нарушении усвояемости пищи (целиакии, болезни Крона, муковисцидозе).
Возможно появление запаха при лечении некоторыми препаратами (например, антибиотиками).
Резкий
Обычно выраженный запах связан с употреблением в пищу продуктов, богатых фитонцидами: лука, чеснока. Чрезмерное их количество уничтожает патогенную микрофлору в кишечнике, вызывая при этом резкий аромат.
Также причиной служит включение в рацион большого количества мяса, капусты, бобовых, жирных блюд.
Виды по Бристольской шкале
Классификация основных типов кала представлена на специально разработанной Бристольской шкале.

Таблица демонстрирует рисунки видов фекалий и их описание.
Она позволяет пациенту легко и без смущения сформулировать и охарактеризовать собственные испражнения, назвав врачу соответствующий тип:
- 1 и 2 считаются признаками запора, фекалии не выходят из кишечника несколько дней, тверды как камень. Могут стать причиной травмирования анального отверстия, геморроя, интоксикации.
- При 3 типе тоже затруднена дефекация, но кал более мягкой консистенции. Для опорожнения кишечника приходится сделать несколько напряженных потуг, что может стать причиной трещин. Характерен для синдрома раздраженного кишечника.
- 4 и 5 тип считаются нормой. При последнем дефекация возможна несколько раз в сутки.
- 6 тип обозначает стул, который не сформирован. Расценивается как состояние, близкое к диарее.
- К 7 типу относят жидкий стул. Испражнения консистенции, как вода, считаются патологическим явлением, которое нуждается в лечении.
Причины патологического стула
Факторами, влияющими на формирование патологических форм, консистенций, запаха, цвета испражнений, выступают различные заболевания, состояния органов пищеварения или особенности употребляемой еды.
Жирного
Блестящий, эластичный кал, как пластилин, указывает на чрезмерную концентрацию в нем жиров (стеаторею). При этом испражнения прилипают к унитазу и не смываются.
Если это разовое явление, то вызвано обычно неправильным питанием. При регулярном выделении липкого кала, который блестит, необходимо обратиться к врачу. Он выступает симптомом панкреатита, ферментной недостаточности, дисфункции поступления желчи при ее застое.
Частого
Нормой считается опорожнение кишечника до 3 раз в сутки, но в некоторых случаях возможно увеличение частоты до 5 раз. Обычно это связано с употреблением продуктов, усиливающих моторику.
Если каловые массы нормальной густой консистенции и другие симптомы не беспокоят, то делать ничего не нужно. В случае, когда кал не формируется, имеет жидкую консистенцию, при наличии примесей (крови, слизи, гноя), плохого самочувствия, повышения температуры, болей нужно обратиться к врачу. Такое состояние может быть вызвано инфекцией, отравлением, дисфункциями органов пищеварения.
Редкого (запора)
Нерегулярный и затяжной характер дефекации выступает следствием нарушения переработки пищи, ее абсорбции.
Запором считается редкое опорожнение кишечника (менее 3 раз в неделю). При этом кал твердый, часто сухой, плохо выходит, первая порция «пробкообразная». Далее могут выделяться испражнения уже нормальной консистенции.
Состояние лечится соблюдением диеты с повышенным содержанием клетчатки, обильным питьем, физической активностью. Как вызвать кал и можно ли принимать слабительные, решает врач. Целесообразно назначение лекарств на натуральной основе.
Со слизью
Присутствие небольшого количества экссудата в испражнениях считается нормой. Повышение его объема вызывается употреблением каш, кисломолочных изделий, фруктов, ягод.
Однако при обильном выделении вязкой слизи, появлении других примесей в кале и симптомов (болей, вздутия, поноса, запора и так далее) следует обратиться к доктору. Это может указывать на инфекции, воспаление, язвенные поражения пищеварительного тракта, нарушение микрофлоры.
Жидкого (диареи)
Диарея не всегда выступает признаком патологическим явлений. Она считается естественной при употреблении продуктов, вызывающих разжижение каловых масс: кефира, молока, овощей и фруктов в большом количестве, жирной пищи. Если понос не сильный и других симптомов не наблюдается (тошноты, рвоты, болей в животе), диета поможет стабилизировать кал.
Хроническая диарея может быть вызвана нарушением микрофлоры, усвояемости питательных веществ, стрессами и тревогой.
Сильный понос вызывается инфекциями, отравлениями, заболеваниями органов пищеварения (колитом, энтероколитом и так далее).
При остром состоянии, выраженном жидком стуле требуется медицинская помощь и меры по регидратации организма во избежание развития обезвоживания.
Пенистого
Возникновение такого вида стула у лиц мужского и женского пола указывает на бродильную диспепсию. Характерно наличие кислого запаха.
Кал с желчью имеет желтовато-зеленый цвет, характерны понос и болезненность в правой части живота.
Причинами выступают болезни желчевыводящей системы, дисбактериоз, отравление, хологенная диарея. При этом отмечается потемнение мочи до коричневого цвета.
С кровью
Присутствие крови в кале придает ему различный оттенок, в зависимости от того, где расположен источник. Черный окрас указывает на кровотечение в верхних отделах пищеварительного тракта и требует срочной медицинской помощи.
Алые выделения сверху испражнений свидетельствуют о наличии анальных трещин, геморроя. При смеси красной крови с калом возможны воспаления, язвенные поражения кишечного тракта, новообразования.
Как выглядят испражнения
Вид каловых масс меняется, в зависимости от наличия заболеваний, их тяжести и стадии. Характерные признаки стула позволяют врачу диагностировать патологию и назначить лечение.
При заболеваниях кишечника
Прежде всего, испражнения позволяют судить о состоянии кишечного тракта. Чередование диареи и запоров, метеоризм, боли часто сопровождают синдром раздраженного кишечника. Но важно дифференцировать его с язвенным колитом и болезнью Крона.
Примеси слизи, крови, гноя указывают на воспалительные заболевания, инфекции.
При избытке в рационе белков и превалировании в кишечнике процессов гниения возможно формирование калового живота.

Испражнения наполняют петли тракта, их активность мала, фекалии из-за атонии не проходят или двигаются тяжело. В результате формируется отвислый вялый или воспаленный живот, требующий очищения.
При панкреатите
При развитии заболевания отмечается разжижение каловых масс: они становятся кашицеобразными или жидкими. Испражнения обильные, частые, зловонные, характерен жирный блеск и липкая консистенция (тяжело смываются).
Цвет светлый, иногда обесцвеченный, грязно-серый (при обострении), при хроническом течении возможен зеленоватый оттенок.
При раке кишечника
Характерно возникновение диареи после длительных запоров. Частота опорожнений кишечника составляет до 10 раз в сутки. Возможен кашицеобразный стул, иногда с примесями крови.
Узкая и тонкая форма кала (лентовидная) указывает на изменение структуры кишечника, препятствие прохождению испражнений, что также является симптомом опухолевых процессов.
Стул может принимать красноватый оттенок или черный - при возникновении кровотечения.
При болезнях печени и желчного пузыря
Характерным симптомом патологий печени и желчевыводящих путей выступает ахоличный (светлый) стул. Он приобретает желтый, белый или серый цвет. При проведении анализа определяют наличие жирных кислот и мыла.
Диарея возникает в случаях, когда нарушается продукция жирных кислот и они не попадают в кишечник (при холестазе).
При дисбактериозе
Характерно изменение оттенков, консистенции стула. Цвет испражнений становится зеленым, светлым, серым. Возможны пенистые каловые массы, присутствие в них кусочков непереваренной пищи.
Часто наблюдается чередование поноса и запора.
Стул у ребенка
Детское пищеварение имеет повышенную чувствительность, чем отличается от взрослого. В кале малыша присутствует своя микрофлора, которая зависит от вида вскармливания. На грудном преобладает грамположительная, на искусственном - грамотрицательная.
На раннем этапе развития ребенка желудочно-кишечные патологии протекают тяжело, поэтому анализ кала грудничка с учетом норм и возможных отклонений становится важным индикатором его здоровья.
В первые дни после рождения выходит меконий темного цвета. К нему постепенно (на протяжении 3 дней) подмешивается светлый и на 4-5 день становится основным.
При грудном вскармливании какашки желтого цвета указывают на присутствие билирубина, который на 4 месяце заменяется стеркобилином.

При развитии патологий кал меняется, поэтому следует знать основные его варианты у детей:
- «Голодный» стул - характерен черный, темно-зеленый, темно-коричневый цвет, неприятный запах. Наблюдается при голодании ребенка, неправильном кормлении.
- Ахолический - ребенок какает обесцвеченными испражнениями белого, серого цвета, похожими на глину. Встречается при эпидемическом гепатите, атрезии желчевыводящих путей.
- Водянистый желтый - характерен для грудного вскармливания, когда в молоке матери не хватает питательных веществ.
- Гнилостный - присутствует кашицеобразная консистенция, грязно-серый окрас с резким запахом. Характерен для белкового вскармливания.
- Мыльный - мягкой консистенции и серебристого цвета, лоснится, примешивается слизь.
- Кашицеобразный желтый - неоформленный, образуется при избыточном употреблении каш, преимущественно манной.
- Зернистый - в кале присутствуют черные вкрапления, зернышки, крупинки, напоминающие песок. Это непереваренные остатки пищи и лекарственных средств. У маленьких детей они характерны при введении в рацион фруктов (бананов, яблок). С ростом малыша вкрапления исчезнут.
- Жирный - имеет белесоватый оттенок и кислый запах. Слизь наблюдается в умеренном количестве. Встречается при чрезмерном потреблении жира.
- Запор - в этом случае кал твердый, серого оттенка с гнилостным запахом.
- Свернувшийся, желто-зеленый - характерен для диспепсии.

Что можно узнать по анализу кала
Состав стула помогает определить, есть ли нарушения в функционировании внутренних органов. Анализ кала выступает распространенным лабораторным исследованием.
Важно проведение теста на скрытую кровь, особенно, пациентам пожилого возраста. Анализ выявляет возможное кровотечение в пищеварительном тракте, что считается симптомом тяжелых патологий, в том числе рака.
Исследование на дисбактериоз определяет состояние микрофлоры кишечника, уровень соотношения микроорганизмов.
Анализ кала на кишечную группу и ВД выявляет возбудителей инфекций, определяет антибиотикочувствительность, что повышает эффективность лечения.
Анализы на энтеробиоз, яйца глист позволяют выявить остриц, гельминтов.
Грудничкам (до 1 года) назначают исследование кала на углеводы для определения лактазной недостаточности.
Для диагностики заболеваний важен не только вид и состав кала, но и сам акт дефекации: его частота, характер, наличие болей.
По косвенным признакам ставится предварительный диагноз, который подтверждается или опровергается дополнительным обследованием. Например, каломазание, когда регулярно пачкаются трусы у взрослых, может указывать на недержание, которое является признаком органических патологий (опухолей, травм и так далее).
В официальной медицине используется лечение калом, или фекальная трансплантация. При ней испражнения здорового человека вводят в кишечный тракт больного. При этом зараженная и поврежденная микрофлора приходит в норму. В некоторых случаях такой способ терапии эффективнее приема антибиотиков.
Психиатрической медицине известно отклонение, при котором люди едят кал (копрофагия), собственный или чужой. Это указывает на шизофрению, глубокую степень умственной отсталости или сексуальную девиацию, когда фетишем выступает вкус испражнений или сам процесс поедания. Если рассмотреть с физиологической стороны, что будет, если съесть кал, то наблюдения за пациентами с психическими отклонениями показали отсутствие значимых негативных последствий. Возможно развитие нетяжелых расстройств пищеварения и рвоты
Для многих людей тема какашей на столько личная, что они ни с кем не хотят делиться ей и разговаривать об этом. Но они возможно не догадываются, что иногда полезно узнать какие какашки у других людей, какая у них форма кала, цвет и возможно даже запах. Проявить к этому интерес – это вполне нормально. Форма ваших какашек, ровно, как и цвет может подсказать или намекнуть на некоторые возможные сбои организма. Если же вы не хотите делиться очень личными процессами с другими людьми, то мы поможем сохранить тайну и расскажем вам какой формы и размеров бывает кал и о чем это может говорить.
Приходя на приём к врачу не редко можно услышать вопрос касаимый какашек, врач может спросить какой они формы, цвета, как часто вы справляете нужду по большому. Некоторых людей такие вопросы приводят в ступор, они даже не понимают цель этого вопроса и на сколько решающую роль он может сыграть уже на стадии опроса, в том числе ускорить лечение и постановку правильного диагноза. Английские медики решили исправить проблему смущения пациентов и разработали так называемую шкалу для оценки форм кала — Бристольская шкала форм кала.
Бристольская шкала форм кала была разработана врачами из Англии для более удобной классификации формы какашек и была введена в использование в 1997 году.
При помощи Бристольской шкалы форм кала пациентам легче преодолеть психологический барьер. Глядя на понятные картинки человек может не описывать врачу форму своих экскрементов, а назвать нужный тип или указать на картинку с изображением наиболее подходящей какашки по форме. Также она полезна и удобна для самопроверки в домашних условиях.
Формы кала по Бристольской шкале
В Бристольской шкале выделяют 7 основных типов кала. В левой части находится иллюстрация какашек. В средней – нумерация типа и краткое описание. В правой части шкала транзита – она указывает на время формирования того или иного типа кала. Вы можете встретить и другие вариации исполнения Бристольской шкалы.

Бристольская шкала форм кала не позволяет точно диагностировать заболевание, так как в ней представлены лишь классификации форм какашек. В случае какого-либо заболевания этих данных недостаточно и требуется учитывать такие параметры как и . В домашних условиях эту таблицу полезно использовать лишь для ориентировочной оценки состояния вашего кишечника. Также в случае необходимости она облегчит ваш диалог с врачом и снизит уровень смущений.
О чем могут говорить форма и размер кала?
Теперь более подробно разберём каждый из типов какашек описанных в Бристольской шкале.
Первый тип кала
Отдельные твердые шарики, похожие на орешки их ещё называют козими или овечьими какашками. Говно такой формы характерно для острого дисбактериоза. Какахи первого типа твердые и абразивные. Их размеры составляют приблизительно 1-2 см. По причине своей твёрдости и колючести могут причинять боль во время срачки. При овечьих какашках существует большая вероятность повреждения анального канала и аноректальных кровотечений.
Второй тип какашек
Этот тип каловых масс представляет собой большую какашку колбасовидной формы имеющей комковую структуру. Эта разновидность фекалий характерна для запора. Размеры какашки в диаметре составляют порядка 3-4 см. Так как диаметр максимального раскрытия диафрагмы анального канала составляет менее 5 см, то испражнение сопровождается повреждениями и может нанести рванную рану анального канала. Из-за слишком долгого нахождения в кишечнике, порядка нескольких недель, кал приобретает такие огромные размеры. Причиной образования такого стула могут являться хронические запоры, а также геморрой, анальные трещины и задержка дефекации. Этот вид кала может вызывать синдром раздраженного кишечника и обструкцию тонкого кишечника, вследствие того, что оказывается постоянное сильное давление на стенки кишечника.
Третий тип каловых масс
Данный вид какашек схож с предыдущим, за исключением более мелких размеров, порядка 2-3,5 см в диаметре. Он имеет колбасовидную форму и трещины на поверхности. Меньший диаметр свидетельствует о том, что дефекация происходит чаще чем при втором типе. В тоже время третий тип испражнений свидетельствует о скрытых запорах. Он сопровождается незначительным метеоризмом, который вызван дисбактериозом. Обладатели такого стула как правило страдают синдромом раздраженного кишечника. Такие какашки могут вызывать все неблагоприятные последствия, что и второй тип. А также он способствует более быстрому ухудшению геморроя.
Четвертый тип какашек
Форму этих какашек можно назвать эталоном. Размеры в диаметре составляют порядка 1-2 см, в длине — как правило в пределах 18 см. Данный вид говна характерен для дефекации 1 раз в день.
Пятый тип фекалий
Эти какахи имеют форму мягких шариков с четкими краями. Диаметр такого стула составляет 1-1,5см. Такие фекалии характерны при 2-3 испражнениях в день. Они также, как и четвёртый тип являются отличным показателем.
Шестой тип кала
Признаками шестого типа является мягкий пушистый стул с рванными краями. Если вы можете контролировать позывы испражнений и в случае чего в состоянии потерпеть, то данный стул можно считать нормальным. Он может характеризовать гиперактивность толстого кишечника. В том числе причинами таких каловых масс могут быть – обезвоживание, перенапряжение, артериальное давление, излишняя чувствительность к некоторым специям, высокое содержание минеральных веществ в воде или ингредиенты в пище вызывающие слабительное действие.
Седьмой тип фекалий
К седьмому типу относится жидкий стул иными словами понос. Это символизирует диарею. В тоже время может быть и парадоксальная диарея. Парадоксальная диарея - это когда у человека запор и диарея одновременно. Нижние участки кишечника забиваются калом, в то время как над ними накапливается до 1,5-2-х литров жидких фекалий. Такой вид диареи встречается достаточно часто, особенно у маленьких детей и у ослабших взрослых, которые идут на поправку после перенесённого заболевания.
Как видите, полезно понаблюдать за формами и размером кала. Говно может многое сказать о состоянии вашего органима. Зная классификацию каловых масс, вы сможете определить нормальность вашего стула и на ранних стадиях предотвратить некоторые заболевания, а также не дать развиться другим. Конечно знание одних только типов какашек мало для полной диагностики. Но достаточно, чтобы обратить внимание. Желаем вам кала правильной формы. С облегчением!
© сайт
Все права защищены.
Любое копирование материалов с сайта запрещено.
Вы можете оказать фиансовую помощь Какашичу воспользовавшись формой выше. По умолчанию установлена сумма 15 рублей, её можно изменить в большую или меньшую сторону по вашему желанию. Через форму можно осуществить перевод с банковской карты, телефона или яндекс денег.
Спасибо за поддержку, Какашич ценит Вашу помощь.
Выделительные процессы , это процессы выведения наружу продуктов, образующихся в процессе обмена веществ. В живом организме постоянно происходят химические процессы, при которых образуются необходимые для организма вещества и вещества вредные для организма. Выделение продуктов обмена веществ из крови выделительными органами из организма во внешнюю среду является необходимым условием существования организма.
В норме выведение продуктов обмена пропорционально интенсивности их образования. Вместе с продуктами, образующимися в результате обмена веществ, из организма удаляются поступившие в него чужеродные вещества (например, лекарственные) и продукты их переработки. Иногда выводятся из крови и пищевые вещества, если скорость поступления этих веществ (например, сахара) в кровь значительно превышает скорость их усвоения тканями. К выделительным процессам относится выведение из пищеварительного тракта не всосавшихся в кровь продуктов, принятых с пищей, составных частей пищеварительных соков, микроорганизмов, населяющих пищевой тракт, слущеных клеток его эпителия. Через кишечник выделяются в наружную среду некоторые катионы (кальций), тяжёлые металлы (железо) и некоторые чужеродные вещества.
Углекислота выделяется в наружную среду в газообразной форме. Её выведение всегда происходит вместе с потреблением кислорода и осуществляется через наружные покровы и через дыхательные органы. Через лёгкие выводится 98-99% всей образующейся углекислоты. Выведение азотсодержащих (и других промежуточных) продуктов обмена, а также чужеродных веществ и регуляция осмотического давления крови осуществляется деятельностью почек. Некоторое количество продуктов азотистого обмена, вода и соли выделяются через потовые железы и пищеварительными соками через стенку кишечника, но это количество невелико и не предохраняет организм от самоотравления этими продуктами при нарушении функции почек.
Выделительные процессы обеспечивают поддержание постоянства внутренней среды организма. Патологические нарушения выделительных процессов появляются при нарушениях регуляции дыхания, функции почек, кишечника. Вместе с этим необходимо заметить, что нарушение выделительных процессов может появляться и при различных других заболеваниях и повреждениях организма, так как ими нарушается организованное взаимодействие всей системы организма. Любые нарушения, включая местные, организм вынужден компенсировать усилением функциональной деятельности других участков и органов, т. е. перегрузкой, которая не всегда способна компенсировать недостаток созданный нарушением.
Кал (испражнения, фекалии, экскременты) – содержимое дистального отдела толстых кишок, выделяющееся при дефекации. У здорового человека кал представляет собой смесь, состоящую примерно на 1/3 из остатков принятой пищи, на 1/3 из остатков отделяемого органов пищеварения и на 1/3 из микробов, 95% которых мертвы.
Количество кала зависит о количества и качества принимаемой пищи. При количественно соответствующем потребностям организма смешанном питании вес выделяемого за сутки кала составляет 100-200 г. Вес кала в значительной степени зависит от содержания в нём воды, поэтому при запорах, когда всасывание воды усилено, вес суточного кала уменьшается, а при поносах увеличен. Значительное увеличение кала наблюдается при заболеваниях, сопровождающихся усвоением пищи (желудочной ахилии, поражениях поджелудочной железы и т. п.). Особенное обилие кала бывает при поражениях поджелудочной железы, при которых вес его может достигать 1 кг. Форма каловых масс зависит от консистенции, содержания в них воды, слизи и жира. Нормальный кал содержит около 70-75% воды, имеет колбасовидную форму и однородный плотноватый состав. Плотный, даже твёрдый кал, наблюдающийся при запорах, теряет нормальную форму и состоит обычно из отдельных комков от длительного пребывания его в толстых кишках. При спастических колитах нередко наблюдается «овечий кал», представляющий собой небольшие круглые комочки плотной консистенции. Такой плотный кал содержит около 60% воды. Изменение формы кала (лентовидная, карандашная) может зависеть как от органических стенозов, так и от спастических сужений сфинктеров. Неоформленный кашицеобразный и особенно жидкий кал представляет собой патологическое явление, он содержит 90-92% воды. Испражнения могут иметь и неоднородный характер, плотные комочки могут плавать в жидкости или слизи, что бывает при воспалительных процессах в толстом кишечнике. Консистенция каловых масс зависит от ряда причин, главной из которых является время пребывания их в толстом кишечнике. Ускорение перистальтики ведёт к недостаточному всасыванию воды, замедление - к избыточному всасыванию. Более жидкую, чем в норме, консистенцию кал приобретает при обильном выделении стенкой кишечника воспалительного экссудата и слизи, при приёме солевых слабительных. Кал, содержащий много жира, имеет мазеобразную консистенцию. Цвет кала у здорового человека может несколько изменяться в зависимости от принимаемой пищи. Наиболее часто бывают различные оттенки коричневого цвета – молочная пища придаёт светло-коричневый, даже жёлтый цвет, мясная – тёмно-коричневый. Растительные продукты придают калу свой оттенок, свёкла – красный, черника, чёрная смородина, кофе, какао – тёмно-коричневый до чёрного. Значительное влияние на цвет кала оказывают и принимаемые внутрь некоторые лекарственные вещества (например, висмут – чёрный, препараты железа – зеленовато-чёрный и т. д.). Цвет кала изменяется и при патологических процессах в органах пищеварения, этих вариантов много, для примера приведём несколько. При не поступлении желчи в кишечник кал приобретает серовато-белый, глинистый или песочный цвет. Жировой кал может быть серого цвета. Присутствие крови в кале придаёт калу различный цвет в зависимости от места кровотечения, если в желудке, то тёмно-коричневый, почти чёрный цвет. Чем ниже по ходу кишечника расположен очаг кровотечения, тем меньше тёмного цвета и больше красного. Запах кала зависит от присутствия в нём продуктов распада пищевых остатков, преимущественно белковых, поэтому при обилии белков в пище запах усиливается. При преобладании в кишечнике гнилостных процессов (гнилостная диспепсия, распад опухолей) кал приобретает зловонный запах, при бродильных процессах – кислый. При плохом разжёвывании пищи, а больше при плохом переваривании в кале могут содержаться не переваренные остатки пищи в виде беловатых или сероватых комков. При значительном содержании в кале жира поверхность испражнений приобретает своеобразный слегка матовый блеск, а консистенция мазеобразной. Слизь в нормальном кале имеется в минимальном количестве в виде тонкого блестящего налёта, покрывающего поверхность каловых масс. При воспалительных процессах она может появляться в кале в виде комочков беловатого или жёлтого цвета на поверхности кала или между его фрагментами.
Дефекация – естественный акт удаления из кишечника наружу каловых масс. Жидкое содержимое тонких кишок переходит в толстый отдел кишечника, где задерживается на 10-12 часов, а иногда и более. Проходя по толстому кишечнику, это содержимое постепенно уплотняется, в связи с энергичным всасыванием воды и превращается в кал. Состав кала не постоянный, он зависит от характера питания. В промежутках между дефекациями каловые массы передвигаются в направлении выхода и накапливаются в нижнем отделе сигмовидной кишки, дальнейшему их продвижению препятствуют сфинктер. Накопление каловых масс в сигмовидной кишке может дать лишь ощущение тяжести или давления в левом боку. Сознаваемое ощущение «позыва на низ» у человека возникает при поступлении кала и наполнении им полости прямой кишки. Расслаблением сфинктеров при дефекации, работа мышц кишечной стенки и выдвигание заднепроходного отверстия выталкивает кал наружу. Продвижению кала из сигмовидной кишки в прямую, а из последней – наружу способствует сокращение диафрагмы и мышц брюшного пресса при задержанном дыхании, чем и объясняются потуги и кряхтение при акте дефекации.
Акт дефекации происходит с участием ЦНС, центр дефекации рассоложен у человека на уровне III–IV поясничных сегментов, а высший центр дефекации в головном мозгу. С участием ЦНС человек может влиять на акт дефекации, произвольно осуществляя его или задерживая. У ребёнка с раннего возраста вырабатывается условный рефлекс на время, и дефекация происходит ежедневно в известные часы. Взрослый человек может также выработать рефлекс на время дефекации при соблюдении постоянного режима дня и питания, ели это позволяют условия деятельности. Под влиянием сильных раздражителей, таких как боль, страх, травмы и других иногда может наступить непроизвольная дефекация. При заболеваниях могут наступать запоры, а при дизентерии в связи со стойким раздражением могут возникать спазмы, лежащие в основе некоторых форм ложных поносов.
Моча (урина) , это продукт выделения животных и человека вырабатываемый почками и выводимый из организма наружу через систему мочевыводящих путей. Состоит из воды (96%) и содержащихся в ней солей, конечных продуктов обмена (мочевина, мочевая кислота и др.) и чужеродных веществ.
С мочой из организма удаляются почти целиком образующиеся конечные продукты азотистого обмена (за исключением небольших количеств, которые выделяются с потом и калом), больше половины выделяющейся воды, преобладающая часть неорганических солей и часть продуктов обмена углеводов и липидов. Кроме того, с мочой удаляются также растворимые вещества, случайно попадающие в организм. Состояние мочи даёт представление о работе почек, процессах обмена и способствует характеру состояния организма при её анализе. Отклонения в её составе часто дают представление о нарушениях в состоянии здоровья и при самостоятельном контроле.
Суточное количество мочи в норме колеблется от 800 до 1800 мл. Повышенное количество мочи (полиурия) наблюдается при несахарном мочеизнурении, при сахарном диабете, при некоторых заболеваниях нервной системы, рассасывании отёков и пр. Количество мочи понижено (олигурия) при сильном потоотделении, остром нефрите, уремии, камнях или опухолях почек, при нарастании отёков, при многих сердечно-сосудистых заболеваниях, а также при некоторых состояниях возбуждения ЦНС. Выделение мочи прекращается (анурия) при некоторых отравлениях, при закупорке мочеточников или мочеиспускательного канала, например при мочекаменной болезни, аденоме предстательной железы и др.
Цвет нормальной мочи человека может представлять собой различные оттенки жёлтого цвета - от бледно-желтоватого до насыщенного красновато-жёлтого цвета. Чаще всего цвет мочи бывает янтарно-жёлтым. Окраска нормальной мочи зависит от содержания в ней различных пигментов.
Интенсивность окраски мочи зависит от концентрации этих пигментов, но может быть вызвана и патологией. Продолжительное выделение бледной, даже почти бесцветной мочи наблюдается при сахарном и несахарном диабете, при сморщенной почке, амилоиде почки и др.; интенсивно окрашенная моча выделяется при лихорадочных и других заболеваниях. В случае перехода в мочу, при некоторых заболеваниях, пигментов крови моча окрашивается в различные оттенки красного цвета, а иногда делается почти чёрной. Моча, содержащая желчные пигменты, окрашена в шафранно-жёлтый, бурый, зеленовато-бурый, почти зелёный цвет. Молочно-белой моча бывает от примеси большого количества гноя. Цвет мочи может изменяться после приёма некоторых лекарственных средств, в нее могут переходить растительные пигменты, изменяя цвет. При некоторых патологических изменениях она может приобретать и другие цвета, иногда она выделяется мутной уже из мочевого пузыря, а иногда темнеет при стоянии на воздухе.
Запах мочи может изменяться при некоторых заболеваниях, но на запах могут влиять и различные вещества, вводимые в организм. Свойственный веществам запах мочи появляется от валерианы, чеснока, лука; от скипидара – фиалковый, спаржи – гнилостный и другие ароматические запахи веществ. Присутствие ацетона в моче придаёт ей запах плодов.
Состав мочи человека очень сложен, в ней содержится большое количество кислот, минеральных и других веществ. При различных патологических условиях в моче увеличивается содержание некоторых составных частей, появляется много других составных частей. Среди продуктов распада, выводимых из организма с мочой, находятся и вещества, действующие на организм более или менее ядовито. При патологических процессах в организме содержание таких веществ в моче может увеличиваться, а иногда и появляются новые, в норме не встречающиеся вещества. Накопление ядовитых веществ в организме вызывает различные явления аутоинтоксикации.
В состав мочи входит мочевая кислота и мочевина. У человека мочевая кислота является конечным продуктом пуринового обмена и обычно в сутки не превышает 2 г. Весьма значительное количество мочекислых солей выделяется при заболеваниях, связанных с повышенным распадом клеток и тканей, например при лейкемии. Нарушения выделения мочевой кислоты наблюдается при подагре, при воспалительных процессах в почках. Мочевина выводится с мочой в качестве конечного продукта азотистого обмена и составляет в сутки 20-35 г., при голодании и различных патологических процессах её процентное содержание в моче уменьшается. Увеличение выделения мочевины наблюдается при лихорадочных состояниях, а также при усиленном распаде белковых веществ в организме. Мочевина может применяться как диуретическое средство при отсутствии нефритов.
Мочеиспускание (мочевыделение) , это периодически наступающий рефлекторный акт опорожнения мочевого пузыря. У здорового человека первый позыв на мочеиспускание может возникнуть при скоплении в мочевом пузыре 100-150 мл мочи и становится резким при скоплении 350-400 мл мочи. Эти цифры могут для каждого человека быть различными. Волевым усилием человек может подавлять ощущение позыва или вызывать его в случае необходимости, но лучше рефлекторным актам давать естественный ход при возможности, или выработать режим. Нарушения мочеиспускания могут иметь место в результате функциональных заболеваний ЦНС (недержание мочи), при заболеваниях мочевого пузыря, уретры и предстательной железы. Так как рефлексы не ограничиваются только мочевым пузырём, уретрой и её сфинктерами, то при заболеваниях связанных с мочеиспусканием они могут стать причиной некоторых вторичных патологических симптомов.
Пот и потоотделение .
Пот , это бесцветная, бедная твёрдыми составными частями, солёного вкуса жидкость, выделяемая потовыми железами. Содержит 98-99% воды, минеральные соли, мочевину, мочевую кислоту и другие продукты обмена веществ. Выделение из организма вместе с потом воды и минеральных солей влияет на водный и солевой обмен. Пот может иметь весьма неприятный запах (ножной пот), обусловленный главным образом присутствием летучих жирных кислот, легко образующихся при бактериальном расщеплении пота. При мышечной работе и, в особенности, при спортивных состязаниях пот содержит значительное количество молочной кислоты и повышенное количество азотистых веществ.
Потоотделение является одним из средств терморегуляции, испаряясь с поверхности тела, пот увеличивает теплоотдачу и способствует поддержанию постоянной температуры тела. Рефлекс пота является составной частью целостной реакции организма на тепловое или какое-либо иное воздействие. Потовая секреция для успешного её протекания требует нормальной работы нервной системы, нормального состояния кожных покровов, кровеносных сосудов и ряда эндокринных желез. В обыденной жизни о потении говорят, когда замечают на коже пот, количество пота в таких случаях зависит не только от силы его секреции, но и от скорости испарения. Когда испарение пота на какой-либо части тела ограничено, например, из-за обуви или головного убора, то эта область может оказаться мокрой даже при умеренном и не расстроенном потоотделении. Если внешние условия способствуют быстрому испарению пота, например, в сухих и жарких условиях при обдувании ветром, то кожа может оставаться сухой при нормальном потоотделении.
Расстройства потоотделения могут появляться при различных заболеваниях, иногда врождённых. Они разнообразны, может изменяться состав выделяемого пота, в редких случаях даже и цвет, пот иногда бывает жирным от примеси секрета сальных желез. Иногда выделяемый пот бывает кровянистым (появление в поте эритроцитов), иногда черноватым или даже чёрным, синим. При уремии и холерной анурии количество мочевины в поте может возрасти настолько, что она отлагается на коже в виде кристаллов. Ртуть, мышьяк, железо, йод, бром, некоторые кислоты, метиленовая синька и другие вещества при введении в организм могут появляться и в поте Значительно чаще потоотделение изменяется количественно, наряду с его утратой может встречаться его понижение или повышение, а также местные расстройства. Общее повышение потоотделения появляется при тиреотоксикозах, разного рода инфекциях, интоксикациях, местные – чаще при разных поражениях нервной системы. Нарушения расстройства потоотделения часто встречаются при поражениях кожи, в местах ожогов, раневых рубцах, многих заболеваниях кожи (экзема и др.).
Лечение потоотделения направлено на основное заболевание. При расстройствах его у невротиков показан достаточный сон, хорошее питание, тёплые ванны, прогулки, морские купание. Нормальный режим и жизнедеятельность не повредит и здоровым людям.
С древних времён используется метод потогонного лечения при самых различных заболеваниях. Усиленное потоотделение влечёт за собой усиление общего основного обмена и дополнительно выводит из организма жидкость, содержащую соль и мочевину. Эффективность его усиливается при ограничении потребления воды во время его применения. Оно может быть достигнуто разнообразными способами – воздействием фармакологических веществ, физических агентов и пр. Чаще всего потогонное лечение применяется в виде водяных и тепловых процедур. Это горячие общие и местные ванны, суховоздушные и обще световые, электросветовые ванны, песочные ванны, сухие укутывания, солнечные ванны и т. п. Эти средства при самостоятельном применении необходимо выбирать с учётом своего самочувствия и помня, что излишества и неправильное использование всегда вредны.
Наиболее ценно усиленное потоотделение при задержке в организме ядовитых различных веществ, при ожирении, у почечных больных, бронхоэктазах, для удаления из организма жидкости. Оно может применяться при хронических интоксикациях, при невралгиях, подагре. При инфекционных заболеваниях оно почти не применяется, так как мало влияет на ход болезни, вызывая чисто симптоматический жаропонижающий эффект, а при ряде инфекций (грипп, пневмония, дифтерия) требует особой осторожности, т. к. может дать дополнительные осложнения. Потогонное лечение (особенно интенсивное) требует осторожности из-за сильного действия на сердечно-сосудистую систему.
Противопоказаниями для потогонного лечения является сердечная и сосудистая слабость, резкие и упорные гипертонии, острые нефриты и явные уремические состояния.
Слизь, полупрозрачная, липкая, тягучая масса. Образуясь и располагаясь на поверхностях слизистых оболочек, слизь препятствует их повреждению, придаёт им гладкий, скользкий и блестящий вид. Она выполняет в организме роль смазки и способствует уменьшению трения и способствует продвижению по слизистым оболочкам твёрдых веществ. При наличии излишков употребляемых жирных и маслянистых продуктов образующих слизь, могут появляться ненормальные выделения, содержащие слизь. При хронических истощающих заболеваниях в соединительной скани наблюдается слизистая дистрофия.
Слёзы , это секрет слёзных желез, представляющий собой прозрачную жидкость, омывающую и увлажняющую поверхность глазного яблока. Имеет слабощелочную реакцию и благодаря содержащемуся в слёзах хлористому натрию горько солоноватый вкус. У человека в течение суток при нормальных условиях вырабатывается 0,5-1 мл слёз.
Жидкость, находящаяся в конъюнктивальном мешке образует на поверхности роговой оболочки прозрачную пленку, избавляющую глаз от загрязнения и улучшающую оптические свойства глаза. Она защищает глаз от повреждений мелкими инородными телами и бактериями, задерживая их.
Бактерицидное вещество слезы лизоцим быстро и полностью растворяет многие воздушные бактерии. Слёзы обладают свойством задерживать рост гноеродных кокков.
Слёзоотделение усиливается при попадании инородных тел в глаза, при тяжёлых переживаниях и пр. Усиление слёзоотделения происходит рефлекторно вследствие раздражения глаза, его окружающих частей или носа, а также под влиянием психических моментов (печаль, радость). Слёзотечение может возникать при болезнях глаза, усилении слезоотделительной функции слёзных желез или различных препятствиях в отводящих слёзы путях.
Слюна представляет собой секрет слюнных желез, выделяющийся в ротовую полость и участвующий в пищеварении. Слюна смачивает пищу, способствуя образованию пищевого комка, растворяет часть веществ пищи, способствуя распознаванию вкуса пищи. После пропитывания слюной пища становится скользкой, легче проглатывается и продвигается по пищеводу. Слюна содержит пищеварительные ферменты, главным образом амилазу (старое название - птиалин), расщепляющую гликоген и крахмал.
Благодаря слюне слизистая оболочка полости рта находится во влажном состоянии. Слюна играет защитную роль по отношению к зубам и слизистой оболочке полости рта, омывая их, она способствует их механической и химической очистке от бактериальных и химических воздействий. В состав слюны, находящейся в ротовой полости, входит секрет не только слюнных, но и других желез – околоушной, языка и т. д., поэтому она называется смешанной слюной.
Смешанная слюна содержит витамины, ферменты разного происхождения. Изменение состава слюны может создавать причины способствующие развитию кариеса, пародонтоза, и быть причиной осаждения зубного камня
Запах , ощущение, возникающее от воздействия пахучих веществ. Запахи могут влиять на деятельность органов дыхания, кровообращения, пищеварение, на половую деятельность и воздействовать на настроение и чувства. Запахи важны в питании, хорошо пахнущая пища вызывает аппетит и легче усваивается, неприятно пахнущая пища или приём её в помещении, запах которого неприятен, наоборот влияет отрицательно, иногда вызывает тошноту или рвоту. В половой жизни запах может иметь возбуждающее или тормозящее влияние, а иногда и отталкивающее. Такое же влияние могут оказывать и духи, для одних приятные, для других отталкивающие, а излишние и с сильным запахом могут вызвать аллергическую тошноту. Восприятие запаха, это положительная или отрицательная реакция нервной системы на выделяемые в воздух эфирные (пахнущие) раздражители. Всякий живой организм имеет свой запах, так как внутри его происходят различные химические процессы и процессы метаболизма.
Секреция (от лат. – отделение), это образование и выделение железистыми клетками особых продуктов – секретов, необходимых для жизнедеятельности организма. секреция свойственна и некоторым нейронам (нейросекреторным), вырабатывающим нейрогормоны, и обычным нервным клеткам, выделяющим специфические вещества – медиаторы. Поскольку способы осуществления и регуляции секреции, инкреции и экскреции по существу одинаковы, то понятие секреции может применяться в расширенном смысле для выделения из железистых клеток любых продуктов, вне зависимости от назначения последних. Ведь каждая живая клетка в процессе жизнедеятельности вырабатывает и выделяет некоторые продукты своего метаболизма. Переход специфических соединений, вырабатываемых железами и поступающих в кровь, называется внутренней секрецией (инкрецией), а переход их в различные полости тела или на его поверхность, внешней секрецией, а эти соединения называются секретами.
Экскреция (отделять, выделять), это выделение и удаление из организма неиспользованных продуктов обмена веществ, а также чужеродных и вредных для организма соединений. Органами выделения являются лёгкие, кожа, почки, желудок, кишечник, потовые молочные и другие железы. В процессе расщепления белков, жиров и углеводов наряду с CO2 и азотистыми соединениями образуется вода (у человека – около 300 мл в сутки). В этой воде и воде пищи растворяются многие из продуктов обмена, чужеродные вещества и соли, подлежащие удалению из организма. Экскреция и выведение воды осуществляется одними и теми же органами. Экскреция осуществляется и в виде слущивания эпидермиса, выпадения волос и молочных зубов, стирания костей, гибели эпителиальных клеток на слизистых оболочках и железах и т. п. Таким образом, экскреция, это удаление организмом ненужных и неиспользуемых им веществ.
Выделениям из организма предшествуют сложные процессы пищеварения и обмена веществ, нарушения в организации которых, влекут за собой и нарушения выделительных процессов. Иногда на отклонения в процессах пищеварения и обмена указывают нарушения выделительных процессов, часто эти отклонения заметны при пищеварении. Для поддержания нормального состояния здоровья необходимо постоянно следить за всеми процессами выделения и искать причину, особенно если отклонения часто повторяются. Это способствует предупреждению развития заболеваний, если своевременно определены причины и приняты меры по устранению неблагоприятных нарушений. Защитные силы организма находятся в прямой связи с питанием, мы болеем, недоедая и переедая, кратковременное голодание усиливает обменные процессы и мобилизует защитные реакции организма - фагоцитоз. Энергия, необходимая для захвата и поглощения фагоцитируемых частиц, освобождается в связи с усилением процессов гликолиза.
Фагоцитоз – активный захват и поглощение живых клеток и неживых частиц одноклеточными организмами или особыми клетками – фагоцитами. Фагоцитоз – одна из защитных реакций организма, главным образом при воспалении, т. к. внутренняя среда фагоцитов неблагоприятна для жизни и развития многих непатогенных и патогенных микробов. Фагоцитами являются некоторые типы лейкоцитов и другие клетки. Явление фагоцитоза было открыто И. И. Мечниковым, им же было выявлено его общебиологическое и иммунологическое значение.
Активность фагоцитов колеблется в зависимости от времени года, достигая наибольшей величины в мае – июне и резко понижается в зимние месяцы (ноябрь – февраль), что может оказывать влияние на восприимчивость к бактериальным инфекциям. Активность фагоцитов меняется при различных физиологических или патологических состояниях организма. При голодании продолжительностью до 36 часов активность фагоцитов может увеличиваться втрое. Приём кортикостероидов значительно снижает активность клеток, сильно подавляется система при авитаминозе A, а восстановление её до нормы происходит через 15 дней нормальной диеты. Витамин A используется и для укрепления иммунитета.
Не отстают в организации подавления защитных сил организма и бактерии, вырабатывая специальные вещества для увеличения своей вирулентности – агрессины. Агрессины (от лат. нападаю) – продукты жизнедеятельности болезнетворных микробов обладающие способностью увеличивать их вирулентность. Агрессины, подавляя фагоцитоз и ослабляя защитные реакции организма, обеспечивают проникновение патогенных микробов в организм, их распространение и размножение, способствуя развитию инфекционного процесса. По своей химической природе агрессины-белки, полисахариды.
Некоторые проблемы пищеварения и обмена, влияющие на выделительные процессы.
Жажда . Регуляция поступления воды в организм – жажда. В физиологии, состояние организма, сопровождающееся ощущением сухости во рту и глотке и побуждающее к потреблению воды, называется жаждой. Возникает она при несоответствии во времени возникновения потребности организма в воде и её восполнении. В обычных, нормальных условиях мы называем потребность в пополнении организма водой, простым желанием выпить воды. Поэтому, встретив в специальной литературе слово жажда, можно понимать как просто желание пить, или как сильно выраженное желание – жажда, в зависимости от своего понимания или условий о которых говорится в тексте..
Вода содержится в организме человека (около 65%) и постоянно необходима для различных обменных процессов, терморегуляции, подержания нормального состояния слизистых оболочек, жидких консистенций и содержащих жидкость живых клеток, поэтому организм нуждается в её постоянном пополнении. Обычное желание пить, мы не называем жаждой, а говорим о жажде, при сильном желании пить, или постоянном и неутолимом желании в потребности воды. Во многих случаях употребление слова «жажда» и «желание пить» равнозначны.
Для нормальной жизнедеятельности организма необходимо динамическое равновесие водного баланса, т. е. соответствие между количеством выделяющейся из организма и поступающей в организм воды. Жажда (желание пить) является показателем недостатка воды в организме, а её утоление восполнением потребности организма в воде.
Наряду с обычными проявлениями жажды (желанием пить) при недостатке воды в организме, потребность в воде может переходить в жажду, иметь и патологическую форму и возникать при некоторых патологических состояниях. Резко выраженное или постоянное желание пить (жажда), бывает при нахождении на жаре, длительном неупотреблении воды, при употреблении в пищу излишка поваренной соли, сладостей, пищи вообще и вызванная другими причинами.
Изжога – своеобразное ощущение жара и жжения по ходу пищевода, преимущественно в нижнем его отделе. Чаще всего изжога бывает при повышенной кислотности желудка (75%), но может быть и при пониженной кислотности, а у здоровых людей может появляться при употреблении определенных продуктов. Она является одним из наиболее частых симптомов язвенной болезни и встречается при холецистите, грыже, беременности. Упорная и длительная изжога, вызванная не воспалением слизистой, не поддающаяся лечению, может встречаться при повышенной раздражительности желудка при нервно вегетативной дистонии.
Изжога, как правило, снимается приёмом щелочей – двууглекислой содой, жжёной магнезией и другими, а также нейтрализующими кислоту щелочесодержащими продуктами. Благоприятные результаты могут быть при питании дробными порциями и исключении продуктов вызывающих изжогу из питания.
Отрыжка – непроизвольное выделение газов из желудка или пищевода через рот, иногда с примесями пищи. При нормальной деятельности желудка в нём имеются определённое скопление газов, но при нормальном опорожнении желудка происходящее в нём брожение не вызывает отрыжку. У здоровых людей редкая, случайная отрыжка может появляться при переполнении желудка, питья газированной воды или пива, избыточного заглатывания воздуха во время торопливой еды, при еде всухомятку и других причинах вызванных неправильным употреблением пищи.
Отрыжка без запаха и вкуса бывает при заглатывании воздуха и усиленном образовании газов в желудке, при застоях и разложении желудочного содержимого с неприятным запахом. Кислая отрыжка бывает при повышенной кислотности и из-за наличия кислот брожения в желудке, горькая при попадании желчи, гнилостная – при длительном застое и гнилостном раздражении в желудке. Отрыжка может быть симптомом различных заболеваний желудка, сердечно-сосудистой системы и т.п. и зависит от лечения этих заболеваний.
Во всех случаях необходимо отказаться от напитков содержащих углекислоту и продуктов длительно задерживающихся в желудке. Положительный эффект даёт приём пищи малыми порциями и ощелачивающая диета.
Метеоризм (пучение, вздутие живота) –избыточное скопление газов в пищеварительном тракте; частый симптом разнообразных заболеваний.
В физиологических условиях в пищеварительном тракте всегда содержится небольшое количество воздуха и газов. У здорового человека в кишечнике при смешанном питании имеется в среднем около 900 см куб газов. При обильном употреблении пучащих продуктов (чёрного хлеба, бобовых, овощей и картофеля) это количество может возрастать в 5-10 раз, особенно при питании соевыми бобами. Причин для метеоризма много, патологический метеоризм вызывает субъективные симптомы и функциональные расстройства.
Симптомы метеоризма зависят от заболевания, основные симптомы, это отрыжка, икота, тяжесть, стеснение и расширение в животе, иногда шумное отхождение газов, особенно мучительное для больных. Неприятный запах изо рта приобретает у молодых невропатических субъектов характер навязчивого невроза. Стул может оставаться нормальным или имеется чередование бродильных поносов с запорами спастического характера. При более серьёзных формах имеются приступы схваткообразных болей, исчезающих после отхождения газов, одышка, сердцебиение, спастическое мочеиспускание, симптомы общей интоксикации (головные боли, анемия и пр.). Метеоризм может являться ранним симптомом расстройства кровообращения или цирроза печени. Наиболее тяжёлые формы метеоризма связаны с перитонитом, кишечной непроходимостью и острым параличом желудка.
Питание строится с учётом основного заболевания. Основные требования, это ограничение калорий, углеводов, клетчатки, кислых и газированных напитков. Запрещается свежий хлеб, бобовые, капуста, квас. Значительно ограничиваются картофель, сладости, мучные блюда. Разрешаются бульоны, супы из протёртых овощей, мясо, рыба, творог, сметана, простокваша. Зелень и фрукты употреблять лучше, чем мучные и картофельные блюда, добавляется «хрустящий» и чёрствый ржаной хлеб для лучшей работы перистальтики. Значение имеет регулярный по времени приём пищи, тщательное пережёвывание и уход за зубами. Полезны ветрогонные настои из ромашки, укропа, мяты, тысячелистника – по 5-10 г на стакан воды, принимаемые в несколько приёмов в день.
Тошнота проявляется в тягостном ощущении давления в подложечной области. Ощущение тошноты может сопровождаться внешней бледностью, головокружением, общей слабостью, выделением пота, похолоданием конечностей, снижением артериального давления, а иногда и состоянием полуобморока. Тошнота часто предшествует рвоте.
Причинами тошноты могут быть нарушения в деятельности мозга и ЦНС, отравления токсическими веществами, рефлекторные – при раздражении, обменные нарушения и при движении.
Довольно частыми причинами являются неврозы и психозы, сопровождающиеся угнетением функциональной способности желудочно-кишечного тракта. Из причин вызывающих тошноту могут быть: ощущения беспокойства, чувство страха, обречённости, при виде неприятных предметов вызывающих чувство отвращения, при общей повышенной возбудимости (преимущественно у женщин), при утомлении, волнении, чрезмерном напряжении зрения. Тошнота может быть вызвана повышением внутричерепного давления связанного с заболеванием мозга и при мигрени.
Тошнота от токсических веществ появляется от ядов циркулирующих в крови и воздействующих на мозг или на слизистую оболочку желудка и кишечника, или воздействуя на то и другое. Токсические вещества могут попадать в организм при вдыхании (угарный газ), при приёмё внутрь, при инъекциях (морфин и др.), а также образовываться в организме при диабете, уремии, обширных ожогах, беременности.
Рефлекторная тошнота может появляться при любом раздражении корня языка, зева, глотки, трахеи, бронхов, плевры, болезнях органов брюшной полости. Тошнота может возникать при наличии запоров, исчезающая после опорожнения. Возникает при раздражении желудка вызванного употреблением спиртного, индивидуально непереносимой или недоброкачественной пищей, ядами. Может возникать при острых воспалительных заболеваниях брюшных и тазовых органов, печёночных и почечных коликах.
Обменная тошнота появляется при тяжёлых формах витаминной недостаточности, особенно витаминов группы B, при пониженной функции щитовидной железы, аддисоновой болезни.
Тошнота может появляться при движении в поезде, автомобиле, самолёте, речных и морских судах, при этом она может сопровождаться апатией, отсутствием аппетита, увеличением выделения пота, головной болью и рвотой. Её могут усиливать зрительные и обонятельные восприятия.
Тошнота появляющаяся натощак может прекратиться после питья горячего чая или кофе без молока. После переедания могут помочь лимонный сок, чёрный кофе, углекислая вода, искусственно вызванная рвота, при пищевом отравлении – тёплый раствор слабительной соли (1 чайная ложка на стакан воды). Для уменьшения раздражения слизистой оболочки желудка принимаются кусочки льда.
Рвота – непроизвольное выбрасывание содержимого желудка через пищевод, глотку, рот, а иногда и через носовые ходы. Наиболее часто рвота появляется при различных заболеваниях желудочно-кишечного тракта, а также другие причины вызывающие тошноту, в большинстве случаев ей предшествует тошнота различной длительности. Она может быть и проявлением защитного рефлекса, например, при приёме недоброкачественной пищи. Рвота также может быть симптомом различных заболеваний, поэтому необходимо лечить заболевания её вызывающую. По окончании рвоты необходимо очистить рот и прополоскать его водой.
Поносы (диарея) – учащенное выделение жидкого кала. Причиной поносов могут являться инфекционные заболевания органов пищеварения или как реакция органов пищеварения на болезни других органов и систем. Их причиной может быть загрязнение и порча продуктов питания в жаркое время года, перегрузка пищеварительных органов избыточным питанием, грубой растительной клетчаткой, тугоплавкими жирами, органическими кислотами. Им способствует быстрая еда, плохое пережёвывание пищи, болезни печени. Злоупотребление острыми приправами, закусками и спиртными напитками – частая причина поносов при хроническом гастроэнтероколите. Многие продукты даже в небольших количествах могут вызывать аллергические поносы (свежее молоко, клубника и т. д.).
Индивидуальное предупреждение поносов возможно с помощью гигиены полости рта, правильного здорового режима питания, своевременного лечения всяких видов диспепсии (нарушений пищеварения – бродильные и гнилостные процессы) и острых кишечных инфекций.
Запоры – длительная задержка кала в кишечнике или недостаточное систематическое его действие. Запоры, понятие относительное, оно должно оцениваться в сравнении с прошлой жизнью, если частота испражнений уменьшилась и это не вызвано с переменой пищи или образа жизни, то это могут быть симптомы запоров. Причин запоров много, одна из них, это состав пищи. Они могут быть при скудной пище, однообразном и преимущественно мясном и мучнистом питании, нарушении режима питания. Чем больше в питании азотистых и легкоусвояемых веществ пище, тем реже испражнения. Запоры легко могут появляться при механически щадящей диете (бульоны, сухари, манная или рисовая каша и т. д.). Запорам способствует пища, содержащая мало растительных остатков – мясо, творог, яйцо, а также недостаточное употребление воды, увеличенная её потеря по другим каналам, и употребление «жёсткой» воды, содержащей много извести. У человека сам акт дефекации подчинён психике, поэтому важное место занимают психонервные запоры.
Запоры могут появиться в первые дни при путешествии по железной дороге, в результате подавления обычного рефлекса позыва на низ. Это упорные запоры у работников умственного труда, при психической депрессии, нервном переутомлении (оказывает большее влияние, чем сидячий образ жизни). Даже фиксируя своё внимание на вреде запоров (например, от аутоинтоксикации) можно усилить запор повышенным тонусом нервной системы.
Ожирение – избыточное отложение жировой ткани в подкожной клетчатке и других тканях организма, связанное с нарушением обмена веществ. Оно является одной из распространённых болезней обмена веществ, может быть самостоятельным заболеванием и симптомом заболеваний ЦНС и эндокринной системы. Нарушение механизмов жирового обмена может возникнуть при избыточном и беспорядочном питании, травмах, инфекциях, интоксикации, эндокринных расстройствах. Определённую роль в ожирении могут сыграть наследственность и конституция, оно бывает у женщин в два раза чаще, чем у мужчин. При ожирении поступление энергетического материала преобладает над расходом, при этом недостаток движений имеет только вспомогательное значение, ускоряя процесс ожирения.
У взрослых ожирение в большинстве случаев развивается в процессе переедания, важно соблюдать режим питания, исключая привычное переедание, частое употребление любимых блюд, ночное питание и перекусывания и другие вредные привычки, связанные с питанием. Необходимо бороться с ожирением, ограничивая потребление углеводов и жиров, увеличивая физическую активность, а при эндокринных нарушениях необходимо лечение.
Нельзя недооценивать серьёзность болезни ожирением. Прогрессирование ожирения снижает работоспособность, способствует преждевременному старению и может привести к инвалидности.
Отравления ( интоксикация) – нарушение состояния здоровья при попадании в организм вредных (ядовитых) веществ. Отравления могут быть экзогенными (внешнего происхождения) и эндогенными (вызванные внутренними причинами). От вида воздействующих на организм ядов отравления различаются в терминах: токсикозы, токсемии и токсические состояния.
Наиболее часто встречающиеся симптомы бактериальных пищевых отравлений.
Острейший гастроэнтерит, развивается спустя 4-12 часов после приёма инфицированной (обычно сальмонеллами) пищи (гуляш, паштет, студень) и сопровождается тошнотой, рвотой, болями в животе, поносом, ведущим к резкому обезвоживанию организма. Острый гастроэнтерит, или энтероколит, развивается через 2-3 часа (иногда на другой день) после приёма инфицированной (обычно стафилококками) пищи (чаще молочной продукции или изделий, их содержащих: пирожных, тортов с заварным кремом и т. п.). Он сопровождается тошнотой, рвотой, болями в животе, поносом (он может отсутствовать).
Применяется промывание желудка, приём активированного угля и слабительной соли, обильное питьё, грелка на живот, введение глюкозы.
По незнанию можно отравиться ядовитыми грибами. Отравление грибами обнаруживающиеся спустя 1-3 часа после поедания грибов менее опасны, чем отравления, симптомы которых обнаруживаются после скрытого периода от 6 до 24 часов. Наиболее часты боли в животе, рвота, понос, более или менее резкое обезвоживание организма. Такие отравления могут появляться после употребления неотваренных строчков или при употреблении их вместе с отваром. При отравлении мухоморами – рвота, понос с резкими болями в животе, слюнотечение, резкое сужение зрачков, значительное замедление пульса. Затруднение дыхания, общая слабость, опасность отёка лёгких. Симптомы особенно опасного отравления бледной поганкой возникают позже других и выражаются помимо рвоты, поноса, болей в животе и коллапса, в развитии печёночной комы.
Отравления змеиным ядом. Укус змей имеет вид двух точек, мест в которые вонзились ядовитые зубы; между этими точками имеются два параллельных, идущих назад ряда точек меньших размеров – следы укуса неядовитых зубов. Укус неядовитых змей имеет четыре продольных ряда мелких точек (без более крупных). Следы укуса могут быть мало заметны, особенно если он нанесён через одежду, их нужно рассмотреть через лупу чтобы различить рисунок. Яды различных змей вызывают неодинаковые симптомы действия.
Укусы гадюк (особенно опасны укусы рогатой гадюки, гюрзы и песчаной эфы) вызывают сильную и продолжительную боль, выраженный и распространяющийся отёк, резко выраженные кровоизлияния в области укуса и вне неё, гемолиз и гематурия. Кроме этих симптомов появляется рвота, сонливость, обморочное состояние (реже возбуждение и даже судороги), гипотермия и гипотензия. Смертельные исходы могут наступать после первой половины суток.
Укус кобры вызывает менее продолжительную, но жгучую боль, менее выраженный отёк, а подкожные кровоизлияния обычно отсутствуют. Наблюдается расстройство речи и глотания, двигательные параличи, возможен паралич дыхания. Смертельный исход может наступить в течение первых шести часов.
Наиболее эффективное лечение, это введение специальных антитоксических сывороток. При отсутствии сыворотки следует ограничить или задержать всасывание яда, удалить или обезвредить его. На укушенную конечность накладывают жгут, яд отсасывают из ранки ртом (если слизистая рта не повреждена), перед отсасыванием на месте укуса желательно сделать надрез. Рекомендуется прижигать место укуса раскалённым металлом или химическими агентами. Приём больших количеств спиртного не рекомендуется, так как смертельный исход может наступить от злоупотребления алкоголя. Алкоголь обладает анестезирующим свойством и облегчает симптомы, одурманивая сознание, другого эффекта он не оказывает и лечению не способствует.
Пчелиный яд. Вслед за ужалением быстро возникает жжение, боль, покраснение, набухание. Местная реакция может нарастать в течение первых двух суток и держаться до 10 дней. Особенно тяжело протекает ужаление лица и губ, а ужаление полости рта и глотки может вести к быстро развивающемуся и опасному для жизни отёку голосовой щели. В зависимости от числа ужалений могут возникать головокружение, головная боль, тошнота и рвота, распространённая эритема или крапивница, потеря сознания, судороги.
Для лечения рекомендуется удалить жало, чтобы предупредить опорожнение или раздавливание под кожей ядовитой железы, прикреплённой к жалу. Спиртовые или водочные примочки, лед на место «укуса». При значительно выраженных симптомах от действия яда рекомендуется лежачее положение и покой. При аллергических явлениях, или в целях их профилактики – димедрол или другие десенсибилизирующие средства. Спиртные напитки, подавляя чувствительность, могут уменьшить боли и другие тягостные ощущения, но они опасны при злоупотреблении ими. При ужалении осами и шмелями лечение такое же.
Интоксикация – повреждение организма ядами, введёнными извне (экзогенная интоксикация), или образовавшимися в самом организме (эндогенная интоксикация).
Отравления и интоксикации могут быть, как и болезни, острыми, хроническими и средними. Деление отравлений и интоксикаций весьма условно, хотя под отравлением иногда понимают повреждения организма минеральными, фармакологическими и синтезированными в химической промышленности ядами.
Экзогенные, это все виды бытовых (например, угарным газом, ядовитыми растениями и др.), промышленных, бактерийных, медицинских и боевых интоксикаций.
Эндогенные интоксикации могут быть вызваны нарушением обмена веществ, деятельности эндокринных желез и функций выделения, инфекционными заболеваниями. Часто во внутренней интоксикации лежит повреждение от внешнего фактора, от многократного приёма малых доз ядов (алкоголя и др.). Возбуждённая центральная нервная система (ЦНС) ухудшает состояния при интоксикации, так как требует повышенного расхода энергии, используемую организмом на нейтрализацию последствий отравления.
Симптомы интоксикации разнообразны, общим для всех является нарушение функций ЦНС, это утомляемость, снижение работоспособности, головные боли, нарушение сна, тошнота, в тяжёлых случаях рвота, судороги, затемнение сознания.
Аутоинтоксикация – самоотравление ядовитыми веществами, которые вырабатываются организмом, в основном это вещества являющиеся продуктами обмена веществ или тканевого распада. В нормальных условиях они выделяются из организма с калом, мочой, потом, через лёгкие с воздухом или с различными секретами, либо обезвреживаются в процессах обмена веществ.
Токсины – ядовитые вещества, продукты метаболизма ряда микробов животных и растений, обуславливающие токсическое действие в организме. Это соединения (часто белковой природы) способные при попадании в организм вызывать заболевание или гибель человека. Они содержаться в ядах змей, пауков, скорпионов. Токсичность, это способность (выраженность возможных вредных влияний) химических веществ оказывать вредное воздействие на организм человека, животных и растений, определяемая количеством и силой воздействия.
Наиболее правильным действием при отравлениях является удаление яда из организма, принятие антидотов и противоядий. Это может быть высасывание ртом змеиного яда из места укуса, чтобы уменьшить его попадание в кровь, вызывание рвоты, приём слабительных, мочегонных средств, если позволяет состояние. При обращении за медицинской помощью неплохо знать или хотя бы предполагать, что явилось причиной отравления, это способствует более быстрой нейтрализации яда.
Яды , вещества растительного, животного и минерального происхождения или продукты химического синтеза, способные при воздействии на живой организм вызывать острое или хроническое отравление и смерть. Любые яды в зависимости от концентрации вызывают в организме функциональные различные расстройства.
Одним из видов ядовитых веществ, с которым мы часто встречаемся, это окись углерода. Одна из возможностей ухудшения самочувствия имеется в городах с интенсивным автомобильным движением, загрязняющим воздух выхлопными газами автомобилей. В состав выхлопных газов автомобилей внутреннего сгорания входят окись углерода, углекислота, насыщенные и ненасыщенные углеводороды, кислород, водород, азот и другие вещества. В выхлопных газах автомобилей с дизельными двигателями встречаются также альдегиды и окислы азота. Степень токсичности выхлопных газов зависит от сорта горючего, режима работы двигателя, сезона года и других условий. Токсичность выхлопных газов зависит в основном от окиси углерода.
Окись углерода (угарный газ; CO), простейшее соединение углерода с кислородом, это бесцветный газ, без запаха, ядовит. Может вызывать острые, хронические и смертельные отравления. Отравление окисью углерода может произойти в различной обстановке – в жилом помещении, в автомобиле, в гараже, на производстве, на открытом воздухе и т. д. У лиц длительно находящихся в атмосфере насыщенной угарным газом в относительно небольших концентрациях может развиться хроническое отравление. Ухудшение самочувствия проявляется головными болями, головокружениями, повышенной сонливостью во время работы и плохим сном ночью, общей вялостью. Может также отмечаться затруднение в интеллектуальной деятельности, подавленное настроение, тревога, галлюцинации, потливость и другие нарушения.
Для поражения живой силы противника во время боевых действий используются высокотоксичные (ядовитые) соединения, называемые отравляющими веществами (ОВ). Для самоотравления могут использоваться другие ядовитые вещества, имеющие более медленное воздействие на организм, о таких пользующихся популярностью и любимых многими лицами ядах читайте в разделе наркомании.
Углекислый газ – синоним двуокись углерода, неправильное, часто встречающееся название – углекислота. Обычный воздух содержит 0,03-0,04% углекислого газа, может накапливаться в больших концентрациях в шахтах, пещерах, подвалах, особенно если в них хранятся продукты брожения: вино, пиво, квас и т. п.
Человек в сутки выдыхает 900-1300 г углекислого газа. В высоких концентрациях (25-30%) и выше он в смеси с кислородом вызывает наркоз с полным угасанием сознания, чувствительности и рефлексов, однако при этом имеется опасность полного и необратимого паралича дыхательного центра. Максимально переносимая концентрация углекислого газа составляет 9 мг/л.
Симптомами токсического действия углекислого газа являются; головная боль, головокружение, беспокойство, шум в ушах, возбуждение, дрожь (обычно наблюдаемые при концентрации углекислого газа в воздухе – 10 объёмных процентов). Дальнейшая интоксикация сопровождается появлением сонливости, цианозом (посинение), замедленным дыханием, ослабленной сердечной деятельностью, похолоданием конечностей. Смерть наступает в результате паралича дыхательного центра и немедленной остановки сердца. Быстрое наступление смерти наблюдается при 40 объёмных процентах углекислого газа в воздухе.
Местно углекислый газ вначале вызывает раздражение, сопровождающееся гиперемией, ощущением тепла и покалывания, затем наступает анестезия местная. При высоких концентрациях углекислого газа анестезия развивается быстро. При действии его на слизистые оболочки желудочно-кишечного тракта развивается гиперемия, усиливается всасывание, повышается моторика, возникают рефлексы, но резорбтивного действия его не наблюдается. Углекислый газ, как липоиднотропное вещество проникает через неповреждённые покровы и раздражает чувствительные нервные окончания. Эти свойства используются при назначении содержащих CO2 минеральных вод и углекислых ванн. Углекислый газ используется в медицине для лечебных целей, применяется он и в пищевой промышленности.
Палитра цветов кала
Показатели нормы
Кал имеет свои общепринятые характеристики, которые обозначают, что со здоровьем все в порядке. Возможно, это не самая приятная тема, но каждый должен знать параметры стула.
- Цвет. У здоровых людей, в меню которых разнообразная пища, кал имеет окраску от желтоватой, до темно-коричневой. Конечно, этот параметр варьируется в зависимости от типа продуктов, употребленных в то или иное время, но в целом не должно быть какого-то необычного цвета.
Шкала консистенции и формы стула
Количество опорожнений кишечника
Суточная норма кала от 120 до 500 г
Внимание! У некоторых людей существуют индивидуальные особенности кала, связанные с врожденными аномалиями, патологиями или образом жизни (например, вегетерианцы). Если в целом ничего не беспокоит, то не стоит опасаться за свое здоровье.
Отклонения от норм и их причины
Сравнительная характеристика цвета кала и причин, его вызывающих.
Красный или бордовый
Диагностика состояния при измененном цвете кала
Если фекалии в течение нескольких суток продолжают быть окрашены в неестественный цвет, который не связан с употреблением препаратов или продуктов питания необходимо проконсультироваться со специалистом, чтобы выяснить природу этого явления.
Если в кале обнаруживаются примеси крови – это показание к немедленному обращению к врачу, ведь возможно это признак начала внутреннего кровотечения.
В обычной ситуации доктор собирает анамнез, беседуя с пациентом, а затем назначает ряд диагностических исследований по показаниям.
Что такое колоноскопия
УЗИ кишечника, прямой кишки
Какие болезни вызывают окрашивание стула
Если причина ненормального цвета фекалий не зависит от рациона и медицинских препаратов, то, скорее всего, проблема в следующих органах:
Наиболее распространенные заболевания, которые изменяют цвет стула.
- Гепатит и цирроз печени. Накопление токсических веществ в тканях печени ведет к ее воспалению и неспособности выполнять свои функции: производить белки и ферменты, регулировать уровень холестерина.
- Дивертикулит – воспаление тканей кишечника, с образованием небольших наростов, в которых остается пища и размножаются бактерии.
Схематическое изображение патогенеза язвы желудка
Симптомы патологии селезенки
Двенадцатиперстная кишка. Начальная часть двенадцатиперстной кишки расширена - это ампула или луковица
На схеме показана луковица 12-перстной кишки
Для справки! Окрашивание стула может происходить постоянно или эпизодически во время обострения заболеваний. В некоторых случаях, изменение цвета кала происходит на протяжении всей жизни человека, если его диагноз не поддается лечению.
Лечение
Для того, чтобы вернуть стулу нормальную консистенцию и цвет, необходимо выявить причину изменений и начать лечение.
В первую очередь нормализуется рацион и исключаются вредные привычки.
Избавьтесь от вредных привычек
Если причиной атипичного зеленого стула выступили инфекции, отравление, дизентерия, назначаются препараты абсорбенты, средства восстанавливающие водно-солевой баланс, пробиотики и пребиотики, помогающие нормализовать микрофлору желудка и кишечника.
Пребиотики и пробиотики: классификация, препараты
По показаниям при остальных заболеваниях могут применяться:
- обезболивающие препараты;
- противовоспалительные;
- антибиотики;
- ферментативные препараты;
- спазмолитики;
- венотонизирующие средства;
- слабительные или наоборот, противодиарейные средства;
- антацидные препараты;
- противогельминтные препараты;
- антикоагулянты;
- гомеопатические средства.
Свечи с облепихой и «Анестезол» могут применяться при болезнях кишечника
В некоторых случаях требуется хирургическое вмешательство, например, для удаления полипов, различных новообразований, остановки кровотечения во внутренних органах.
При адекватном лечении результат наступает довольно быстро, больного перестают мучить диарея, запоры, боли и аномальный цвет кала.
Фекалии – это не просто переработанные продукты, это, как и другие выделения из организма, показатель здоровья человека. Поэтому тщательное наблюдение за цветом своего стула поможет предотвратить многие болезни.
Количество кала, его норма, причины большого количества кала
Объем каловых масс – это самый первый показатель, для оценки которого не требуются ни специальное оборудование, ни квалифицированные лаборатории, что позволяет уже самостоятельно обнаружить некоторые проблемы желудочно-кишечного тракта.
Нормальное количество кала составляетграмм в сутки, при этом стоит обратить внимание на изменения в ежедневном рационе.
Однако, единичные эпизоды несоответствия норме, совершенно не является показателем всевозможных гастроэнтерологических проблем. Изменения количества кала должно наблюдаться в динамике, ориентируясь на 3-4 эпизода в неделю. При обнаружении данной симптоматики, для начала стоит обратить внимание на режим питания и предпочтение в пище. Так, если человек предпочитает легкоусвояемую белковую пищу, к которой относятся яйца, мясо и бобовые, то количество кала будет в значительно меньших размерах. Богатая клетчаткой, растительная пища, наоборот, приведет к увеличению объема каловых масс и эпизодов акта дефекации. Перечисленные изменения количества кала являются физиологическими и проявляются в большей или меньшей степени у каждого человека. Однако не стоит забывать, что необходимо сообщить врачу о ваших предпочтениях, чтобы избежать ошибочных диагнозов.
Почему меняется количество кала?
Совершенно другая ситуация складывается, когда изменения количества кала встречается довольно часто, ориентировочно 3-4 дня подряд на протяжении последней недели. В этом случае необходимо обследовать желудочно-кишечный тракт для подтверждения или исключения различных заболеваний, таких как запор или диарея, а также лечения данных симптомокомплексов.
Запор, как и полифекалия, бывают острые и хронические, поэтому важно указать, как давно человек столкнулся с этими симптомами. Если изменения количества кала наблюдается в течение последней недели, и ранее подобные симптомы не беспокоили, то можно говорить об остром состоянии, если же на протяжении последних 3 месяцев наблюдается неустойчивый характер объема каловых масс, то вероятнее всего состояние приобрело хроническое течение, которое нуждается в модификации питания и образа жизни.
Важно обратить внимание на такие явления, как чередование запоров и диареи, ведь это может быть симптомом тяжелых патологий кишечника, начиная с дисбактериоза и заканчивая неспецифическим язвенным колитом и болезнью Крона.
Почему мало кала?
Вроде бы ем нормально.
С учетом отсутствия какой либо дополнительной информации о параметрах дефекации трудно определить насколько обосновано беспокойство автора вопроса.
С одной стороны возможно что автор ведет чрезвычайно активный образ жизни, связанный с большим расходом физической или нервной энергии, его организм отличается прекрасным метаболизмом, позволяющим "выжать все соки" из пищи а его пищевой рацион состоит из продуктов с низким содержанием клетчатки. Тогда в принципе и 100 грамм каловых масс в день (или даже в два) свидетельствуют лишь о его прекрасном здоровье но количество клетчатки в пище ему все таки следует повысить употребляя в пищу больше овощей, фруктов, отрубей, хлеба и круп, орехов, бобовых сои и грибов. Кроме того не стоит забывать и о соблюдении водного баланса - не менее 1,5 -2 литра воды.
С другой стороны если автор не ведет активного образа жизни, его рацион в достаточной степени сбалансирован но при этом выход каловых масс незначителен а частота дефекации понижена (3и меньше раза в неделю) то тут можно подозревать в частности одну из форм непроходимости прямой кишки, в частности запора или калового завала.
Причины такой непроходимости могут быть очень разнообразны и включать в себя генетические, структурные, морфологические и метаболические изменения кишечника и других внутренних органов.
Необходимо вспомнить, не наблюдалась ли следующие симптомы
Следует обратить внимание на консистенцию
и запах каловых масс
а так же обязательно проконсультироваться с врачом и провести необходимые исследования
Ну и в любом случае до постановки диагноза следует принимать пищу не реже 3-4 раз в сутки, налегать на пищу, богатую клетчаткой и усиливающую перистальтику кишечника (например сырые овощи, фрукты и сухофрукты, черный хлеб, бобовые, овсянку и гречку, мясо, соления, кисломолочные продукты), соблюдать водный баланс (1,5-2 литра жидкости в сутки). Кроме того можно применять объемные слабительные (отруби, агар - агар, метилцеллюлозу (МКЦ), морскую капусту), другие слабительные без назначения врача лучше не применять.
Что считается нормальным стулом у взрослого?
У каждого из нас организм работает по-своему. Стул человека зависит от рациона питания и состояния здоровья. В этой статье мы подробно поговорим о том, что считается нормальным стулом.
Количество дефекаций
ok.png
Для взрослого нормальный стул считается без длительных сильных натуживаний 1 раз в 1-2 дня или 2 раза в день. После процесса дефекации возникает чувство комфорта и полного опорожнения кишечника, а позыв полностью исчезает. Некоторые внешние обстоятельства – постельный режим, смена привычной обстановки, необходимость пользоваться судном, нахождение в обществе незнакомых людей – могут тормозить или усиливать частоту данного процесса.
no.png
Отклонением от нормы считается отсутствие дефекации в течение 3 дней (запор) либо очень частый стул – до 5 раз в сутки и более (диарея).
Суточное количество кала
ok.png
При смешанной диете суточное количество каловых масс может колебаться в широких пределах. Средний показатель составляет околог. Отметим, что при употреблении преимущественно растительной пищи количество кала может увеличиться, животной – уменьшаться.
no.png
Существенное увеличение или уменьшение массы кала – своеобразный сигнал тревоги. К основным причинам полифекалии (увеличения количества кала) относят:
- нарушение процессов пищеварения в тонком кишечнике;
- употребление большого количества клетчатки;
- усиленную перистальтику, при которой полезные вещества из пищи не успевают полностью всасываться из-за слишком быстрого ее продвижения по кишечнику;
- наличие хронического панкреатита, из-за которого происходит снижение внешнесекреторной функции поджелудочной железы (белки и жиры не до конца перевариваются);
- слишком маленькое количество поступающей в кишечник желчи (вследствие желчекаменной болезни, холецистита и др.).
К основным причинам уменьшения количества кала относят:
- преобладание в рационе легкоусвояемой пищи;
- уменьшение количества съеденной пищи;
- наличие запоров, при которых из-за длительной задержки каловых масс в толстом кишечнике и максимального всасывания воды объем каловых масс уменьшается.
Выделение кала и его плавание в воде
ok.png
В норме каловые массы должны легко выделяться.
no.png
Если кал не тонет и очень плохо смывается, то это может говорить о том, что в нем содержится большое количество неусвоенного жира или скоплено очень много газов.
Цвет кала
ok.png
В норме при смешанной диете кал имеет коричневый цвет.
no.png
Темно-коричневый оттенок кала может говорить о наличии нарушений процесса переваривания пищи в желудке, колита, гнилостных диспепсиях. Также такой цвет преобладает при запорах и соблюдении мясной диеты.
Светло-коричневый наблюдается при усиленной перистальтике кишечника, соблюдении молочно-растительной диеты.
Оранжевый отмечается при употреблении бета-каротина и продуктов с его высоким содержанием (например, тыква, морковь и пр.).
Красноватый цвет бывает при кровотечении из нижних отделов кишечника (при анальных трещинах, геморрое, язвенном колите и пр.), а также при употреблении свеклы.
Зеленый цвет наблюдается при употреблении в большом количестве щавеля, шпината, салата, при усиленной перистальтике кишечника или наличии дисбактериоза.
Светло-желтый стул указывает на очень быстрое прохождение кала по отделам кишечника.
Черный цвет – при приеме активированного угля и препаратов висмута, употреблении в пищу черники, смородины, при кровотечениях из верхних отделов ЖКТ (цирроз, язвенная болезнь, рак ободочной кишки), заглатывании крови во время легочного или носового кровотечения.
Зеленовато-черный цвет кала может возникать при приеме препаратов железа.
Серовато-белый стул свидетельствует о том, что в кишечник поступает очень мало желчи либо она вообще не поступает (острый панкреатит, закупорка желчного протока, цирроз печени, гепатит и пр.).
Консистенция (плотность) кала
ok.png
В норме стул мягковатый и оформленный. Кал на 70 % должен состоять из воды, на 30 % – из остатков переработанной пищи, слущенных клеток кишечника и погибших бактерий.
no.png
О наличии патологии говорит жидкий, пенистый, мазевидный, кашицеобразный, полужидкий, излишне плотный или замазкообразный стул.
- Кашицеобразный стул – при усиленной перистальтике, воспалении или повышенной секреции в кишечнике.
- Очень плотный «овечий» кал – наблюдается при спазмах и стенозе толстой кишки, запорах.
- Мазевидный – наблюдается при заболеваниях поджелудочной железы, резком снижении поступления в кишечник желчи.
- Замазкообразный или глинистый стул преимущественно серого цвета – при большом количестве неусвоенного жира.
- Жидкий – отмечается при ускоренном прохождении каловых масс, нарушении всасывания или процесса переваривания пищи в тонком кишечнике.
- Пенистый – наблюдается, когда процессы брожения в кишечнике преобладают над остальными.
- Жидкая консистенция кала и учащенная дефекация могут говорить о наличии диареи.
- Жидко-кашицеобразный или водянистый кал может быть при чрезмерном потреблении воды.
Качество стула в норме и при патологии
Кал (стул или фекалии) – это конечный продукт пищеварения, который образуется вследствие сложных биохимических процессов в желудочно-кишечном тракте и выводится из организма при дефекации. Основными свойствами кала являются его количество, консистенция, оформленность, цвет и запах. Изменения этих показателей может свидетельствовать о различных заболеваниях. В данной статье мы рассмотрим качество стула в норме и при патологии.
1. Количество дефекаций
В норме опорожнение кишечника происходит 1-2 раза в сутки без сильных натуживаний и безболезненно.
При патологии может наблюдаться отсутствие испражнений в течении нескольких дней – запор, также может быть слишком частый стул (до 3-5 раз в сутки и более) – понос или диарея.
2. Формы кала
Для удобной классификации каловых масс в Англии была разработана «Бристольская шкала формы кала». По данной шкале выделяют 7 основных типов кала.
Тип 1. Отдельные твердые комки, как орехи (трудно проходящие) - характеризует запор.
Тип 2. Колбасовидный, но комковатый - характеризует запор или склонность к запору.
Тип 3. Колбасовидный, но с трещинами на поверхности - вариант нормы.
Тип 4. Колбасовидный или змеевидный, гладкий и мягкий - вариант нормы.
Тип 5. Мягкие комочки с четкими краями (легко проходящий) - склонность к диарее.
Тип 6. Пушистые рваные кусочки, пористый кал - характерен для поноса.
Тип 7. Водянистый, без твердых кусочков, целиком жидкость - характерен для сильного поноса.
С помощью данной шкалы пациент может примерно оценить имеется ли него в данный момент запор или диарея. К сожалению, у людей с хроническими заболеваниями данная шкала не всегда дает точный результат, поэтому не рекомендуется самостоятельно выставлять себе диагноз без консультации доктора.
3. Количество кала
В норме взрослый человек выделяет приблизительнограмм кала в сутки.
Причины уменьшения выделяемого кала:
- запор (если кал длительное время находится в толстом кишечнике, происходит максимальное всасывание воды, следствием чего является уменьшения объема каловых масс);
- в рационе преобладают продукты, которые легко усваиваются;
- уменьшение объема съеденной пищи.
Причины увеличения выделяемого кала:
- преобладание в рационе растительной пищи;
- нарушение процессов пищеварения в тонком кишечнике (энтериты, мальабсорбция и др.);
- снижение функций поджелудочной железы;
- нарушение всасывания в слизистой кишечника;
- уменьшение поступления желчи в кишечник (холецистит, желчекаменная болезнь).
4. Консистенция кала
В норме отмечается мягковатая консистенция, оформленная цилиндрическая форма. При патологии можно отметить следующие виды каловых масс:
1. Плотный кал (овечий) – причиной такого кала могут быть:
- дисбактериоз;
- стафилококк;
- язвенная болезнь;
- раздражение стенок толстой кишки;
- колит;
- нарушение кровообращения в стенках кишечника;
- синдром недостаточности моторной и рефлекторной функции желудочно-кишечного тракта;
- расстройство нервной системы, стрессы;
- недостаточное употребление жидкости;
- период восстановления после оперативного вмешательства;
- малоподвижный образ жизни.
Если у Вас наблюдаются подобные дефекации, необходимо обратиться к специалисту, так как при длительном продолжении испражнений такого характера может существенно ухудшиться самочувствие. Может наблюдаться появление головной боли, раздражительности, начинается интоксикация организма, снижается иммунитет. Овечий кал может стать причиной появления трещин анального канала, может провоцировать выпадение прямой кишки, вызвать образование геморроя. Регулярные запоры требуют обязательной консультации специалиста.
Причин кашицеобразного стула может быть очень много. Если у Вас появился подобный стул, а также отмечается учащение количества дефекаций (более 3-х раз в сутки), обратитесь к специалисту для установления диагноза.
Кашицеобразный желтый стул – причиной могут являться инфекции, воспалительные процессы слизистой оболочки кишечника, нарушения в работе желудка (неперевариваемость пищи), ротавирусная инфекция.
Кашицеобразный стул со слизью – может появиться на фоне обычной простуды, после употребления слизеобразных продуктов, кисломолочных смесей, фруктов, ягодных каш. Нередко, при тяжелом насморке слизистые выделения попадают в пищевод, далее в кишечник и могут визуализироваться в каловых массах. При инфекции, которая имеет бактериальный характер.
Кашицеобразный стул может появиться при панкреатите, цвет кала может приобретать серую окраску. Данный тип кала может свидетельствовать о наличии бродильной диспепсии, хронического энтерита и колита с поносом.
Причиной поноса также могут являться:
- дисбактериоз;
- кишечные инфекции;
- туберкулез различных форм;
- нарушение работы щитовидной железы;
- мальабсорбционный синдром;
- неправильное питание;
- болезни почек;
- недостаточная усваиваемость еды;
- постоянные стрессы;
- аллергические реакции;
- авитаминоз;
- болезни пищеварительных органов в тяжелой форме;
- онкологические заболевания прямой кишки.
3. Мазевидный кал – жирная консистенция кала характерна для нарушения в работе поджелудочной железы (панкреатит), при холецистите и желчекаменной болезни, при заболевании печени, кишечника с нарушением всасывания.
4. Глинистый или замазкообразный кал серого цвета – характерен при значительном количестве не усвоенного жира, что наблюдается при затруднении оттока желчи из печени и желчного пузыря (закупорка желчного протока, гепатит).
- Жидкий водянистый стул – чаще всего является признаком инфекционного поноса или кишечной инфекции.
- Жидкий зеленый стул – характерен для кишечных инфекций.
- Черный жидкий кал – свидетельствует о кровотечении из верхних или средних отделов желудочно-кишечного тракта.
- Светлый жидкий кал – признак поражения начальных отделов тонкого кишечника.
- Жидкий желтый кал – признак поражения конечного отдела тонкого кишечника. Стул при этом бывает 6 – 8 раз в сутки, водянистый, пенистый.
- Жидкий кал, напоминающий гороховое пюре - признак брюшного тифа.
- Жидкий стул, похожий на рисовый отвар, практически бесцветный – признак холеры.
Беспричинные поносы у лиц среднего и пожилого возраста, длящиеся более двух недель, нередко с примесью крови – один из симптомов, что позволит заподозрить опухоль тонкого кишечника.
Постоянно жидкий стул встречается при неспецифических воспитательных заболеваниях кишечника – хронический энтерит, колит, болезнь Крока, после резекции кишечника и прочее.
Причинами поноса также являются:
- дизентерия;
- сальмонеллез;
- ротавирусная инфекция;
- гельминты;
- грибки;
- нервные расстройства, стрессы;
- при недостатке или избытке пищеварительных ферментов;
- при отравлении;
- после приема антибиотиков широкого спектра действия, препаратов железа и прочих медикаментов;
- при пищевой аллергии;
- гастрит с секреторной недостаточностью;
- после резекции желудка;
- рак желудка;
- гепатит, цирроз печени;
- надпочечниковая недостаточность, повышенная функция щитовидной железы, сахарный диабет;
- гиповитаминоз, тяжелые обменные заболевания почек;
- при системных заболеваниях (например, склеродермия).
6. Пенистый кал – признак бродильной диспепсии, когда в кишечнике преобладают процессы брожения.
7. Дрожжевой кал – указывает на присутствие дрожжей. Может выглядеть как творожистый, пенистый стул как поднимающаяся закваска, может быть с нитями типа расплавленного сыра или иметь дрожжевой запах.
5. Цвет кала
В норме цвет может варьироваться от светло-коричневого до темно-коричневого. При патологии может отмечаться:
1. Кал светлого цвета, имеющий бледный оттенок (белый, серый):
Если Вы обнаружили у себя практически черный кал, который будет иметь вязкую консистенцию, немедленно обратитесь к специалисту, так как это может сигнализировать о наличии в стуле крови.
6. Запах кала
В норме кал имеет неприятный и не резкий запах.
- Резкий запах – характерен для преобладающей в рационе мясной пищи.
- Тухлый запах – при плохом переваривании пищи (не усвоенная пища может быть питанием для бактерий, может просто гнить в кишечнике).
- Кислый – может говорить о преобладающей в рационе молочной продукции. Также отмечается при бродильной диспепсии, после употребления бродильных напитков (например, квас).
- Зловонный – при панкреатите, холецистите, гиперсекреции толстого кишечника, при размножении бактерий.
- Гнилостный – гнилостная диспепсия, нарушения пищеварения в желудке, колит, запор.
- Запах прогорклого масла – следствия бактериального разложения жиров в кишечнике.
- Слабый запах – наблюдается при запорах и ускоренной эвакуации из тонкой кишки.
Каловые массы должны мягко погружаться на дно унитаза. Если испражнения с плеском падают в воду туалета, это говорит о недостаточном количестве в пище пищевых волокон. Если кал плавает на поверхности воды – это может быть следствием употребления в пищу большого количества клетчатки, повышенного содержания в кале газов или большого количества не усвоенного жира. Плохое смывание со стенок унитаза может сигнализировать о панкреатите.
Почему возникает кашицеобразный стул и как от него избавиться
Хоть раз в жизни каждый человек сталкивался с кашицеобразным стулом. Однократное появление подобного симптома не таит в себе угрозы. Однако если данный признак повторяется изо дня в день, то это серьёзный повод задуматься над своим здоровьем и посетить врача для проведения качественной диагностики.
Что представляет собой кашицеобразный стул
У каждого здорового человека каловые массы формируются в толстом кишечнике при определённых условиях. При нормальном функционировании пищеварительной системы стул мягкий, но сформированный. Однако если по каким-то причинам происходит сбой, то каловые массы приобретают характерную кашицеобразную консистенцию. Если такой симптом стал следствием погрешности в диете, то не стоит переживать, так как это считается вариантом нормы. Однако при ежедневном и частом испражнении, при котором формируется кашицеобразный стул, следует задуматься о более серьёзной причине.
Разновидности: в течении длительного времени, частый, со слизью, по утрам и другие
В зависимости от дополнительных условий можно выделить следующие разновидности данного симптома:
- Кашицеобразный стул в течение длительного времени и сопровождающийся метеоризмом. Может проявляться в любое время. Чаще всего сопровождается различными патологиями ЖКТ.
- Частый. При этом опорожнение может происходить более 3 раз в день.
- Проявляющийся по утрам. Может сопровождаться тошнотой и другими расстройствами пищеварения.
- Со слизью. В каловых массах могут присутствовать слизистые прожилки в достаточном количестве.
- Густой с частичками непереваренной пищи. Кашицеобразный стул может быть неоднородным и иметь пористую структуру. Довольно часто содержит некоторые фрагменты пищи.
Причины и провоцирующие факторы у взрослых и детей
Основные причины, по которым может возникать кашицеобразный стул:
- Погрешности в диете. При употреблении большого количества растительной пищи может происходить некоторое изменение структуры каловых масс.
- Гастродуоденит. Когда воспаляется двенадцатипёрстная кишка и привратниковая зона желудка, то переваривание становится неполноценным, вследствие этого может формироваться кашицеобразный стул.
- Приём лекарственных средств. Изменение структуры каловых масс может происходить при лечении определёнными медикаментами. К ним относят Энтерол, антибиотики широкого спектра действия, глюкокортикоиды, желчегонные препараты.
- Панкреатит. При воспалительных процессах в поджелудочной железе часто выделяется недостаточное количество ферментов для качественного переваривания пищи. В итоге формируется кашицеобразный стул.
- Холецистит. Воспаление жёлчного пузыря, связанное с застоем секрета, может приводить к подобному симптому.
- Снижение аппетита. Скудное поступление пищи в организм провоцирует формирование кашицеобразного стула.
- Воспалительные процессы в кишечнике. Патологии данного характера приводят к недоформированию каловых масс. В результате всасывание в тонком кишечнике ухудшается, а ферментов для переваривания не хватает.
- Дисбактериоз. Недостаточное количество полезной микрофлоры порождает подобную симптоматику.
Диагностические мероприятия
Своевременный подход к диагностике крайне важен для определения причины возникновения и устранения симптоматики. Основные методы исследования:
- Опрос больного. Проводится с целью исключения погрешностей в диете. Врач расспрашивает пациента о принимаемых лекарствах, которые могли бы спровоцировать изменения стула.
- ФГДС. Эндоскопическое исследование желудка и двенадцатипёрстной кишки проводится методом зондирования. При этом тонкая трубка с оптическим устройством на конце вводится в пищевод и оттуда продвигается к желудку и двенадцатипёрстной кишке. При этом определяются участки воспаления и другие изменения слизистой оболочки.
- Колоноскопия. Схожа с предыдущим методом, только при этом зонд вводится через прямую кишку. Таким образом диагностируются патологии толстого и тонкого кишечника.
- УЗИ. Ультразвуковое исследование брюшной полости позволяет выявить заболевания поджелудочной железы и жёлчного пузыря.
Медикаментозное лечение
Если причиной кашицеобразного стула является гастродуоденит, то врач чаще всего назначает средства, регулирующие моторику ЖКТ и препараты, способствующие восстановлению слизистой оболочки желудка и двенадцатипёрстной кишки. К таким медикаментам относят Омез, Нольпазу, Эманеру. Препарат, влияющий на моторную функцию, Тримедат способен воздействовать как на чересчур быструю, так и, наоборот, медленную перистальтику, регулируя продвижение пищевого комка.
При панкреатите назначают средства, способные компенсировать ферментную недостаточность. К ним относят Мезим, Панкреатин и Креон. Благодаря им пища лучше переваривается, а стул слегка закрепляется. Если присутствует бескаменный холецистит, то показана диета. Назначение желчегонных средств при обострении симптоматики может только ухудшить течение патологии.
При воспалительных заболеваниях кишечника показаны средства, регулирующие работу данного органа. Чаще всего врач прописывает Пепсан-Р. Данный препарат снимает воспаление и уменьшает избыточное газообразование, а также Колофорт, который регулирует работу кишечника.
Когда присутствует дисбактериоз, то лучшим средством для лечения будет пребиотик, содержащий полезные бактерии. К таким средствам относят: Линекс, Хилак Форте и другие. Они способствуют размножению полезной микрофлоры в кишечнике.
Медикаментозное лечение - фотогалерея
Диетическое питание
Диета при кашицеобразном стуле играет решающую роль. Иногда благодаря изменению рациона удаётся быстро и надолго устранить проблему. Прежде всего необходимо уменьшить количество потребляемой растительной пищи, которая способствует ускорению перистальтики и формирует жидкие каловые массы. Необходимо включить в рацион:
Диетическое питание - фотогалерея
Народные средства
Народные методы лечения можно применять как вспомогательный способ устранения данного симптома. Для этого используют травы, оказывающее воздействие на работу кишечника. Самые эффективные рецепты:
- Отвар на основе ромашки и коры дуба. Это средство не только регулирует кишечник, но и закрепляет стул. Потребуется по 1 ч. л. перечисленных ингредиентов, которые нужно поместить в кастрюлю и залить 500 мл кипятка и варить 15 минут. Затем дать постоять ещё 2 часа и процедить. Принимать по четверти стакана 2 раза в день за 30 минут до еды на протяжении недели.
- Мятный чай. Дополнительно потребуется зверобой. Необходимо перемешать обе травы и 1 ст. л. полученной смеси залить 400 мл кипятка. Дать постоять 25 минут и затем профильтровать, принимая 2–3 раза в день за четверть часа до еды в течение 10 суток.
- Отвар цикория. Потребуется 2–3 веточки, которые необходимо залить 350 мл кипятка и варить на слабом огне в течение 10 минут. После этого жидкость слить и разделить её на 3 приёма. Принимать средство следует за 15–20 минут до еды в течение 5 суток.
Народные средства - фотогалерея
Прогноз лечения и последствия
Как правило, при наличии кашицеобразного стула, не отягощённого дополнительной симптоматикой, прогноз хороший. При своевременной диагностике и лечении достаточно быстро наступает выздоровление. Одним из самых опасных последствий являются тяжёлые патологии поджелудочной железы, при которых может происходить самопереваривание органа и выработка ферментов полностью прекратится. Кроме того, запущенное течение гастродуоденита и заболеваний печени чревато появлением язвенных поражений.
При постоянном кашицеобразном стуле теряется большое количество жидкости, что в конечном счёте может привести к обезвоживанию. Данный симптом нельзя игнорировать.
Меры профилактики
Главная профилактическая мера заключается в раннем обнаружении воспалительных заболеваний органов пищеварения. Для этого при первых же признаках патологии необходимо обратиться к врачу. Если в каловых массах случайно обнаружилась кровь, то отлагать визит к специалисту ни в коем случае нельзя.
Дополнительные меры профилактики:
- регулярное и правильное питание;
- активный образ жизни;
- достаточное потребление жидкости;
- исключение продуктов, содержащих трансжиры.
Кашицеобразный стул, который возникает довольно часто, доставляет массу дискомфорта. Чтобы избавиться от такого симптома, рекомендуется подходить к лечению комплексно. Иногда порой достаточно отрегулировать рацион и проблема исчезает без дополнительных методов терапии.