Вич-инфекция.
Возбудителем ВИЧ-инфекции является вирус иммунодефицита человека: ВИЧ (1,2) - он может быть двух типов (1 и 2) (по английски HIV).
Заболевание которое вызывает ВИЧ называется ВИЧ-инфекцией. Под термином СПИД подразумевается конечная -- терминальная стадия ВИЧ - инфекции. Поэтому правильно говорить ВИЧ, а не вирус СПИДа.
Возбудитель ВИЧ- инфекции относится к семейству Retroviridae. Представители этого семейства поражают самых различных животных -- грызунов, птиц, млекопитающих, человека. Вирусы входящие в это семейство являются РНК-овыми, они способны с помощью обратной транскриптазы образовывать ДНК на матрице вирусной РНК. ДНК затем способна встраиваться в хромосому клетки и существовать там. Этим обусловлены особенности эпидемиологии ретровирусных инфекций -- наличие как горизонтального, так и вертикального пути передачи. Вертикальный путь передачи это путь передачи потомству в составе хромосомы (не в процессе родов, а по наследству во время формирования зиготы).
Возбудитель ВИЧ- инфекции относится к роду Lentovirus, который включает в себя тех представителей семейства ретровирусов, которые вызывают медленные вирусные инфекции.
ВИЧ-1 был открыт в 1982 году Галло и параллельно Мортанье. ВИЧ-2 был открыт в 1985 году, впервые описан в Западной Африке. Структурно ВИЧ-1 отличается от ВИЧ-2 по строению гликопротеидов мембраны. Чаще всего встречается ВИЧ-1. Клиника, патогенез заболеваний вызываемых вирусами одинаковы.
Строение вируса
. В центре вирусной частицы находятся 2 зигзагообразных молекулы РНК. Вместе с молекулами РНК находятся 2 молекулы обратной транскриптазы (или ревертазы). Они упакованы с помощью белков: р-15, р-24. Вирус имеющее внешнюю оболочку, представленную белком р-18 и липопротеидную оболочку -- суперкапсид. Липопротеид имеет антигенные детерменанты -- молекулы гликопротеидов, напоминающие гриб, ножка которого погружена в мембрану суперкапсида, а шляпка обращена наружу. Шляпка образована так называемым гликопротеидом р-120, а ножка представлена gp-41. Весь гликопротеидный рецептор, включающий в себя и шляпку и ножку называется gp-160.Вирус имеет округлую форму, средние размеры 100-140 нм, вирус является сложным (окружен суперкапсидом и белковыми оболочками). Геном вируса содержит 9 генов из них 3 структурных и 6 регуляторных. Геном является очень изменчивым: постоянно идет процесс антигенного дрейфа. Существует несколько серологических рас вируса: 8 уже сформированных антигенных вариантов: A B C D E F G H. Значение варианта вируса позволяет предположить источник заражения. Так например в Африке чаще всего встречается антигенные варианты F G H, В чаще всего передается среди гомосексуалистов.
Высокая изменчивость, текучесть антигенного состава крайне затрудняет разработку специфической профилактики -- разработку вакцины.
Культивирование вируса
: in vitro культивируется в 2 биологических средах -- в культуре клеток, лимфоцитов хелперов с добавлением различных стимуляторов роста -- фитогемагглютинина и других, существует эффект цитопотического действия, который выражается в образовании симпласта, то есть стабильной клетки из Т-лимфоцитов, межклеточные перегородки которых сливаются образуя огромные пласты или сети, представляющие как бы одну клетку имеющую 200-300-500 ядер. В культуре накапливаются миллионы и миллиарды копий вируса. Подобная культура используется для накопления вирусов с целью получения диагностических препаратов. Второй биологической моделью для культивирования вируса являются животные -- специальные чистолинейные кролики, шимпанзе, гиббоны. Вирус в лабораторных животных размножается, но каждое из них является тупиком: от одного к другому животному и от животного к человеку этот вирус не передается, но вирус можно накапливать, можно моделировать патогенез заболевания.Устойчивость вируса
. Вирус обладает средней для сложных вирусов устойчивостью. Он мгновенно погибает при кипячении, но для того чтобы гарантировать что вирус погиб нужно кипятить 20-30 мин, очень быстро погибает под действием различных дезинфектантов -- перекись водорода, глутаральдегид, хлор- , фенол-содержащих препаратов. Для обработки рук и антисептических процедур рекомендуют применять хлоргексидин, спирт не очень быстро убивает вирус (70% за 10 мин). При нагревании до 180 вирус в течении часа погибает на 100%, при автоклавировании на 100%. В настоящее время методы которые реально могут гарантировать нам уничтожение ВИЧ это автоклавирование и воздушная стерилизация. Все остальные методы являются методами интенсивной дезинфекции, но не стерилизации, поскольку никто не знает чем покрыты вирионы в том материале который обрабатывается. Вирионы могут находится внутри комка биологической жидкости и переживать обработку дезинфектантами.Взаимодействие вируса с клетками организма.
В организме вирусы взаимодействуют с СД-4 рецепторами которые располагаются на поверхности иммунокомпетентных клеток -- лимфоцитов, макрофагов, а также все клетки имеющие отношение к макрофагальной системе. Взаимодействия вируса с клеткой мишенью включает 6 стадий: адсорбция к СД-4 рецепторам, прокол клетки, затем эндоцитоз, депротеинизация с участием протеинкиназ клетки хозяина, синтез ДНК на матрице (--) РНК с участием обратной транскриптазы, на матрице ДНК затем может происходить синтез вирусной РНК. ДНК вируса включается в геном клетки, затем происходит синтез вирусных компонентов -- белков, затем происходит самосборка вириона и его отпочкование, в ходе которого вирус приобретает суперкапсид. Процесс взаимодействия вируса с чувствительной клеткой происходит с различной скоростью: вирус может персистировать в клетке ничем себя не проявляя, у него может отсутствовать синтез нуклеиновых кислот и белков, второй тип взаимодействия соответствует медленному размножению и отпочкованию вируса и инфецированию новых клеток. Третий вариант -- быстрое размножение вируса в клетке, гибель ее и выход вируса. Обычно в одной клетке образуется 10000 новых вирусов.
На использовании этих этапов взаимодействия вирусов и клеток основаны методы лечения и профилактики.
Эпидемиология ВИЧ- инфекции.
Предполагают что вирус существовал в человеческой популяции до того как началась пандемия. Уже после открытия вируса было установлено по сохранившимся сывороткам что вирус был в 1976 году в Англии, в 1966 году в Африке, в 1952 - в Африке. Однако групповых вспышек не было зарегистрировано.
ВИЧ присутствует у больного человека во всех клетках где есть СД-4 рецепторы -- это Т-хелперы, тканевые макрофаги, в клетках кишечника, слизистых и т д. У инфецированного человека вирус выделяется со всеми биологическими жидкостями: максимальное количество его находится в крови в семенной жидкости. Среднее количество вируса - в лимфе, ликворе, влагалищном отделяемом (100-1000 вирионов на 1 мл). Еще меньше вируса в молоке кормящей матери, в слюне, слезах, поте. Содержание вируса в них таково что этого недостаточно чтобы вызвать инфекцию.
Механизм, пути передачи вируса.
Из горизонтальных путей передачи аэрозольный, фекально-оральный пути отсутствуют, трансмиссивный путь не был установлен, хотя было зарегистрировано присутствие вируса в клопах. Контактно-бытовым путем вирус также не передается. Таким образом, вирус передается половым путем -- гомо- и гетеросексуальным способом.Описан артифициальный механизм передачи ВИЧ -- это искусственный путь передачи через хирургическое или искусственное воздействие, с повреждением кожных покровов или слизистых. В медицине -- это хирургические вмешательства, уколы и т д. Кроме того артифициальный путь возможен в парикмахерских а также при пользовании зубными щетками при нанесении татуировок.
Во всем мире зарегистрировано 19,5 млн ВИЧ- инфецированных (на самом деле их приблизительно в 5 раз больше), из них 18 млн взрослых и 1,5 млн детей, 6 млн больных СПИДом. В России -- около 1000 ВИЧ- инфецированных, из них около 100 в Петербурге и области. Пандемия развивается не так интенсивно как предполагали. На 1995 год прогнозировали 500 млн ВИЧ- инфецированных. В Америке основным путем распространения (70%) является гомосексуальный, 20% больных наркоманы. В Японии, Китае основной путь заражения через переливание крови, в России 30% больных составляют гомосексуалисты, в 30% заражение произошло гетеросексуальным путем, 10% через переливание крови, остальное через общий шприц и другими путями.
Существуют профессиональные заражения среди медицинских работников. Риск заражения у мед работников, имеющих дело со специальными манипуляциями, связанными с повреждением пациента составляют 0,5-1%. В основном это врачи хирурги, акушеры, стоматологи. При переливании крови инфецированного ВИЧ риск заболеть составляет почти 100%. Если человек пользуется общим шприцем с больным ВИЧ- инфекцией риск составляет 10%. Гетеросексуальные контакты с точки зрения эпидемиологии более безопасны: при единственном контакте с инфецированным ВИЧ риск заболевания составляет 0,1%. При гомосексуальном контакте риск составляет от 10 - 50% при единственном контакте.
Патогенез.
Инфекция начинается с внедрения вируса в организм человека. Патогенез ВИЧ- инфекции включает в себя 5 основных периодов. Инкубационный период продолжается от инфецирования до появления антител и составляет от 7 до 90 дней. Вирус размножается экспотенциально. Никаких симптомов не наблюдается. Человек становится заразным через неделю. Стадия первичных проявлений характеризуется взрывообразным размножением вируса в различных клетках, содержащих СД-4 рецептор. В этот период начинается сероконверсия. Клинически эта стадия напоминает любую острую инфекцию: наблюдается головная боль, лихорадка, утомляемость, может быть диарея, единственным настораживающим симптомом является увеличение шейных и подмышечных лимфоузлов. Эта стадия продолжается 2-4 недели, затем начинается латентный период. В этот период вирус замедляет свою репликацию и переходит в состояние персистенции. Латентный период длится достаточно долго - 5-10 лет, у женщин до 10 лет, у мужчин в среднем 5 лет. В этот период единственным клиническим симптомом является лимфаденопатия -- длительная, генерализованная и необратимая (то есть увеличение практически всех лимфоузлов). Уменьшается количество Т-хелперов по отношению к Т-супрессорам, исчезают реакции гиперчувствительности замедленного типа (например, реакция Манту). Четвертый период включает в себя СПИД-ассоциированный комплекс (или пре-СПИД). Вирус начинает интенсивно размножаться во всех тканях и органах, взрывообразно реплицироваться с повреждением клеток. Наиболее сильно повреждаются Т-хелперы, происходит и полная деструкция, что приводит к дерегуляции всей иммунной системы, резко снижается иммунитет как гуморальный так и клеточный. На этот фоне развиваются инфекционные и неинфекционные проявления: саркома Капоши -- это злокачественная опухоль нижних конечностей, которая встречается крайне редко, а у больных ВИЧ- инфекцией она поражает 80% больных, лимфома, инфекции и инвазии крайне разнообразны и представляют непосредственную угрозу жизни больного: вирусные инфекции -- вирус герпеса, из бактерий активизируются микобактерии туберкулеза, стафилококки, стрептококки, легионеллы. Грибковые инфекции: кандидоз, из заболеваний, вызванных простейшими -- пневмокониоз, криптоспоридиоз, и один гельминтоз -- стронгилоидоз.На пятом этапе -- собственно СПИД -- наблюдается полное отсутствие иммунного ответа. Длительность примерно 1-2 года, непосредственной причиной смерти являются вторичные инфекции.
Лабораторная диагностика:
1. Скрининг антител против ВИЧ с помощью иммуноферментного анализа (от начала второго периода и до смерти инфецированного). Если реакция положительна, ставится повторная с другой сывороткой и на более совершенной системе (разрешающая способность около 85%). Затем проводится иммуноблодинг, который совмещает разрешающую способность электрофореза и иммуноферментного анализа. Мы получаем разгонку антигенов вируса на геле или бумаге при помощи электрофореза, затем обрабатываем сывороткой больного и меченой ферментом сывороткой против сыворотки человека. При подозрении на ВИЧ- инфекцию и при отрицательных реакциях на ВИЧ- 1 используется диагностикум ВИЧ-2. За рубежом также применяется лабораторная диагностика на нахождение вирусного генома в полимеразной цепной реакции.Лечение и профилактика.
Разработано 3 направления в лечении: этиотропная терапия. Используют следующие препараты: 1. Азидотимизин (АЗТ), инактивирующий обратную транскриптазу вируса. Этот препарат токсичный и дорогой, но он продлевает жизнь больному. 2. Альфа - интерферон вместе с АЗТ удлиняет латентный период, подавляя репликацию. Иммуностимуляция. Вводят интерлейкин -2, интерфероны и иммуноглобулины. Лечение опухолей, вторичных инфекций и инвазий (применяют ацикловир и др). Профилактика. Только неспецифическая. Кровь для переливания должна обязательно тестироваться на содержание ВИЧ. Попытки создать вакцины, в том числе генноинженерия, производящиеся во всем мире пока успеха не имеют.Возбудителем ВИЧ-инфекции является вирус иммунодефицита человека: ВИЧ - может быть двух типов (1 и 2) (по-английски HIV).
Возбудитель ВИЧ-инфекции относится к семейству Retroviridae. Представители этого семейства поражают самых различных животных - грызунов, птиц, млекопитающих, а также человека. Вирусы, входящие в это семейство, являются РНК-ми, они способны с помощью обратной транс-криптазы образовывать ДНК на матрице вирусной РНК. ДНК затем способна встраиваться в хромосому клетки и существовать там. Этим обусловлены особенности эпидемиологии ретровирусных инфекций - наличие как горизонтального, так и вертикального пути передачи. Вертикальный путь передачи - это путь передачи потомству в составе хромосомы (не в процессе родов, а по наследству во время формирования зиготы).
Возбудитель ВИЧ-инфекции относится к роду Lentovirus, который включает в себя тех представителей семейства рет-ровирусов, которые вызывают медленные вирусные инфекции.
ВИЧ-1 был открыт в 1982 г. Галло и параллельно Мор-танье, ВИЧ-2 в 1985 г., впервые описан в Западной Африке. Структурно ВИЧ-1 отличается от ВИЧ-2 по строению гли-копротеидов мембраны. Чаще всего встречается ВИЧ-1. Клиника, патогенез заболеваний, вызываемых вирусами, одинаковы.
Строение вируса. В центре вирусной частицы находится две зигзагообразные молекулы РНК. Вместе с молекулами РНК находятся две молекулы обратной транскриптазы (или ревертазы). Они упакованы с помощью белков: р-15, р-24. Вирус имеет внешнюю оболочку, представленную белком р-18, и липопротеидную оболочку - суперкапсид. Липопро-теид имеет антигенные детерминанты - молекулы глико-протеидов, напоминающие гриб, ножка которого погружена в мембрану суперкапсида, а шляпка обращена наружу. Шляпка образована так называемым гликопротеидом р-120, а ножка представлена gp-41. Весь гликопротеидный рецептор, включающий в себя и шляпку и ножку, называется gp-160.
Вирус имеет округлую форму, средние размеры 100- 140 нм. Вирус является сложным, т. е. окружен суперкапси-дом и белковыми оболочками. Геном вируса содержит 9 генов, из них 3 структурных и 6 регуляторных. Геном является очень изменчивым: постоянно идет процесс антигенного дрейфа. Существует несколько серологических рас вируса: 8 уже сформированных антигенных вариантов: А, В, С, D, Е, F, G, Н. Значение варианта вируса позволяет предположить источник заражения. Так, например, в Африке чаще всего встречаются антигенные варианты F, G, H. Вариант В чаще всего передается среди гомосексуалистов.
Высокая изменчивость, текучесть антигенного состава крайне затрудняет разработку специфической профилактики - разработку вакцины.
Устойчивость вируса. Вирус обладает средней для сложных вирусов устойчивостью. Он мгновенно погибает при кипячении, но для того чтобы гарантировать, что вирус погиб, нужно кипятить 20-30 мин. Очень быстро погибает под действием различных дезинфектантов - перекись водорода, глутаральдегид, хлор-, фенол-содержащих препаратов. Для обработки рук и антисептических процедур рекомендуют применять хлоргексидин, спирт не очень быстро убивает вирус (70% за 10 мин). При нагревании до 180°С вирус в течение часа погибает - на 100%, при автоклавировании на 100%. В настоящее время методы, которые реально могут гарантировать уничтожение ВИЧ, - это автоклавирование и воздушная стерилизация. Все остальные методы являются методами интенсивной дезинфекции, но не стерилизации, поскольку никто не знает, чем покрыты вирионы в том материале, который обрабатывается. Вирионы могут находиться внутри комка биологической жидкости и пережить обработку дезинфектантами.
Взаимодействие вируса с клетками организма. В организме вирусы взаимодействуют с СД-4 рецепторами, которые располагаются на поверхности иммунокомпетентных клеток - лимфоцитов, макрофагов. Взаимодействие вируса с клеткой-мишенью включает 6 стадий: адсорбция к СД-4 рецепторам, прокол клетки, затем эндоцитоз, депротеиниза-ция с участием протеинкиназ клетки хозяина, синтез ДНК на матрице (-) РНК с участием обратной транскриптазы, на матрице ДНК затем может происходить синтез вирусной РНК. ДНК вируса включается в геном клетки, затем происходит синтез вирусных компонентов - белков, следом - самосборка вириона и его отпочкование, в ходе которого вирус приобретает суперкапсид. Процесс взаимодействия вируса с чувствительной клеткой происходит с различной скоростью: вирус может персистировать в клетке, ничем себя не проявляя, у него может отсутствовать синтез нуклеиновых кислот и белков. Второй тип взаимодействия соответствует медленному размножению и отпочкованию вируса и инфицированию новых клеток. Третий вариант - быстрое размножение вируса в клетке, гибель ее и выход вируса. Обычно в одной клетке образуется 10 тыс. новых вирусов.
На использовании этих этапов взаимодействия вирусов и клеток основаны методы лечения и профилактики.
Эпидемиология ВИЧ-инфекции. Предполагают, что вирус существовал в человеческой популяции до того, как началась пандемия. Уже после открытия вируса по сохранившимся сывороткам было установлено, что вирус был в 1976 г. в Англии, в 1966 г. в Африке, в 1952 г. - в Африке. Однако групповых вспышек не было зарегистрировано.
ВИЧ присутствует у больного человека во всех клетках, где есть СД-4 рецепторы - это Т-хелперы, тканевые макрофаги, в клетках кишечника, слизистых и т. д. У инфицированного человека вирус выделяется со всеми биологическими жидкостями: максимальное количество его находится в крови, в семенной жидкости. Среднее количество вируса - в лимфе, ликворе, влагалищном отделяемом (100-1000 вирионов на 1 мл). Еще меньше вируса в молоке кормящей матери, слюне, слезах, поте. Содержание вируса в них таково, что его недостаточно, чтобы вызвать инфекцию.
Механизм, пути передачи вируса. Аэрозольный, фекаль-но-оральный пути передачи вируса отсутствуют, трансмиссивный не был установлен, хотя было зарегистрировано присутствие вируса в клопах. Контактно-бытовым путем вирус также не передается. Таким образом, вирус передается только половым путем - гомо- и гетеросексуальным способом.
Описан артифициальный механизм передачи ВИЧ, т. е. искусственный путь передачи через хирургическое или искусственное воздействие, с повреждением кожных покровов или слизистых. В медицине - это хирургические вмешательства, уколы и т. д. Кроме того, артифициальный путь возможен в парикмахерских, а также при пользовании зубными щетками, при нанесении татуировок.
Во всем мире зарегистрировано 19,5 млн ВИЧ-инфицированных (на самом деле их в 5 раз больше), из них 18 млн взрослых и 1,5 млн детей; 6 млн больных СПИДом. В России - около 1000 ВИЧ-инфицированных. Пандемия развивается не так интенсивно, как предполагали. На 1995 г. прогнозировали 500 млн ВИЧ-инфицированных. В Америке основным путем распространения (70%) является гомосексуальный, 20% больных - наркоманы. В Японии, Китае заражение происходит через переливание крови. В России 30% больных составляют гомосексуалисты, в 30% заражение произошло гетеросексуальным путем, 10% - через переливание крови, остальное через общий шприц и другими путями.
Существуют профессиональные заражения среди медицинских работников. Риск заражения у медработников, имеющих дело со специальными манипуляциями, связанными с повреждением пациента, составляет 0,5-1 %. В основном, это врачи-хирурги, акушеры, стоматологи. При переливании крови инфицированного ВИЧ риск заболеть составляет почти 100%. Если человек пользуется общим шприцом с больным ВИЧ-инфекцией, риск составляет 10%. Гетеросексуальные контакты, с точки зрения эпидемиологии, более безопасны, при единственном контакте с инфицированным ВИЧ риск заболевания составляет 0,1%, при гомосексуальном контакте - 10-50% при единственном контакте.
Патогенез. Инфекция начинается с внедрения вируса в организм человека. Патогенез ВИЧ-инфекции включает в себя 5 основных периодов. Инкубационный период продолжается от инфицирования до появления антител и составляет от 7 до 90 дней. Вирус размножается экспотенциально. Никаких симптомов не наблюдается. Человек становится заразным через неделю. Стадия первичных проявлений характеризуется взрывообразным размножением вируса в различных клетках, содержащих СД-4 рецептор. В этот период начинается сероконверсия. Клинически эта стадия напоминает любую острую инфекцию: наблюдается головная боль, лихорадка, утомляемость, может быть диарея. Единственным настораживающим симптомом является увеличение шейных и подмышечных лимфоузлов. Эта стадия продолжается 2- 4 недели, затем начинается латентный период. В этот период вирус замедляет свою репликацию и переходит в состояние персистенции. Латентный период длится достаточно долго - 5-10 лет, у женщин - до 10 лет, у мужчин в среднем 5 лет. В этот период единственным клиническим симптомом является лимфаденопатия - длительная, генерализованная и необратимая, т.е. увеличение практически всех лимфоузлов. Уменьшается количество Т-хелперов по отношению к Т-супрессорам, исчезают реакции гиперчувствительности замедленного типа (например, реакция Манту). Четвертый период включает в себя СПИД-ассоциированный комплекс (или пре-СПИД). Вирус начинает интенсивно размножаться во всех тканях и органах, взрывообразно реплицироваться с повреждением клеток. Наиболее сильно повреждаются Т-хелперы, происходит полная деструкция, что приводит к дерегуляции всей иммунной системы, резко снижается иммунитет как гуморальный, так и клеточный. На этом фоне развиваются инфекционные и неинфекционные проявления: а) саркома Калоши - это злокачественная опухоль нижних конечностей, которая встречается крайне редко, а у больных ВИЧ-инфекцией она поражает 80% больных; б) лим-фома, инфекции и инвазии крайне разнообразны и представляют непосредственную угрозу жизни больного; в) вирусные инфекции - вирус герпеса. Из бактерий активизируются микобактерии туберкулеза, стафилококки, стрептококки, легионеллы. Грибковые инфекции: кандидоз, из заболеваний, вызванных простейшими, - пневмокониоз, криптос-поридиоз, и один гельминтоз - стронгилоидоз.
На пятом этапе - собственно СПИД - наблюдается полное отсутствие иммунного ответа. Длительность заболевания примерно 1-2 года, непосредственной причиной смерти являются вторичные инфекции.
Лечение и профилактика. Разработано три направления в лечении ВИЧ-инфекции:
1. Этиотропная терапия. Используют следующие препараты: 1) Азидотимизин (АЗТ), инактивирующий обратную транскриптазу вируса. Этот препарат токсичный и дорогой, но он продлевает жизнь больному; 2) Альфа-интерферон вместе с АЗТ удлиняет латентный период, подавляя репликацию.
2. Иммуностимуляция. Вводят интерлейкин-2, интерферо-ны и иммуноглобулины.
3. Лечение опухолей, вторичных инфекций и инвазий (применяют ацикловир и др.).
Профилактика. Только неспецифическая. Кровь для переливания должна обязательно тестироваться на содержание ВИЧ. Попытки создать вакцины, в том числе генноин-женерия, производящиеся во всем мире, пока успеха не имеют.
Синдром приобретенного иммунодефицита человека - СПИД, Human immunodeficiensy virus infection - HIV-infection; acquired immunodeficiency syndrome-AIDS (англ.), Erworbenen immunodefektsyndrome - EIDS (нем.). Syndrome d"immunodeficience acquise - SIDA (франц.).
ВИЧ-инфекция - медленно прогрессирующая инфекционная болезнь, возникающая вследствие заражения вирусом, поражающим иммунную систему человека, что приводит к гибели больного от подострого энцефалита или вторичных поражений оппортунистическими инфекциями и опухолями.
ВИЧ-инфекция впервые была описана в 1981 г. после выявления в США среди молодых мужчин - гомосексуалистов, страдавших пневмоцистной пневмонией и саркомой Капоши, протекавших на фоне иммунодефицита. Это состояние получило название синдрома приобретенного иммунодефицита (СПИД). Возбудитель болезни - вирус, поражающий лимфоциты, макрофаги, клетки нервной системы и других органов - выделен в 1984 г. Л. Монтанье с группой сотрудников института им. Пастера в Париже и американским вирусологом Р. Галло с сотрудниками. После открытия возбудителя и выявления разнообразных клинических проявлений ВИЧ-инфекции она была признана самостоятельной нозоформой (1988 г.). Было установлено, что развитию СПИДа предшествует малосимптомныи период многолетнего инфицирования ВИЧ, медленно разрушающего иммунную систему человека, организм которого становится высоковосприимчивым к оппортунистическим инфекциям, собственной аутофлоре и опухолям, чаще всего к саркоме Капоши и лимфомам.
К моменту первого обнаружения СПИДа в США, благодаря проведенным специфическим серологическим исследованиям, оказалось, что болезнь широко распространена в Африке и странах Карибского бассейна, а отдельные больные были выявлены и в других странах мира. С 1981 г. по май 1990 г. число инфицированных ВИЧ и учтенных ВОЗ случаев СПИДа возросло с 300 до 200 000 человек. К1994 г. их стало 850 000 человек. Наряду с увеличением числа случаев ВИЧ-инфекции в странах, где ее впервые обнаружили, она стала регистрироваться и на территориях стран, ранее свободных от нее, что дало основание рассматривать заболеваемость ВИЧ-инфекцией как пандемию. К началу XXI в. число инфицированных ВИЧ в мире достигло 50 млн человек, а количество умерших от СПИДа превысило 20 млн. В настоящее время практически нет ни одной страны мира, где бы ВИЧ-инфекция не была обнаружена. Когда начинали проводить соответствующие исследования, ее находили везде, включая Россию. Заболеваемость ВИЧ-инфекцией в нашей стране продолжает стремительно расти. Первые случаи ВИЧ были диагностированы среди прикомандированных жителей Африки (Н.С. Потекаев, В.И. Покровский и др.). Уже к концу 1994 г. более 150 жителей России умерли от СПИДа. В 2005 г. заболеваемость ВИЧ составила 21,36 на 100 тыс. населения.
ВИЧ-2 не имеет столь широкого распространения. Впервые выделен из крови аборигенов Гвинеи-Бисау с клиникой СПИДа, у которых не находили ВИЧ-1. Распространен ВИЧ-2 преимущественно в странах Западной Африки.
У наиболее распространенного ВИЧ-1 стали находить субтипы, обозначаемые буквами латинского алфавита от А до Н, О и т. д. Связь особенностей клинических проявлений с субтипом вируса не установлена. Изменчивость вируса велика, также как и способность к репликации, которая происходит за 1-2 суток, причем каждые сутки образуется до 1 млрд вирионов.
Вирус быстро гибнет под действием обычных дезинфицирующих средств; чувствителен к действию 70% этилового спирта, 0,5% гипохлорида натрия. Устойчив к сушке и ультрафиолетовому облучению (УФО). При нагревании до 70-80°С инактивируется через 10 мин. Вирус в донорской крови сохраняется годами, хорошо переносит низкие температуры.
ВИЧ-ИНФЕКЦИЯ
ВИЧ-инфекция - это длительно текущее инфекционное заболевание, вызываемое вирусом иммунодефицита человека (ВИЧ), имеющее полиморфную клиническую картину с развитием в финале синдрома приобретенного иммунодефицита (СПИД) с тотальным угнетением иммунной системы, сопровождающимся развитием оппортунистических инфекций и опухолей (саркома Капоши, лимфомы). Заболевание всегда заканчивается летально.
Эпидемиология. Ведущие специалисты мира определяют ВИЧ-инфекцию как глобальную эпидемию - пандемию, масштабы которой пока еще трудно оценить.
ВИЧ-инфекция - новое заболевание. Первые случаи его стали появляться в США с 1979 г.: это были молодые гомосексуалисты с диагнозом пневмоцистной пневмонии и саркомы Капоши. Массовое возникновение данных оппортунистических болезней у молодых здоровых людей заставило предположить возможность нового заболевания, основным проявлением которого является состояние иммунодефицита. В 1981 г. официально заболевание было зарегистрировано как СПИД - синдром приобретенного иммунодефицита. В дальнейшем оно было переименовано в ВИЧ-инфекцию, а название "СПИД" оставлено только за финальной стадией болезни. В последующие годы распространение ВИЧ-инфекции получило характер пандемии, которая, несмотря на все усилия медиков и правительств, продолжает развиваться, охватывая все новые и новые страны. К 1991 г. ВИЧ-инфекция зарегистрирована во всех странах мира, кроме Албании. По данным ВОЗ, к началу 1992 г. во всем мире было инфицировано 12,9 млн человек, из них 4,7 млн женщин и 1,1 млн детей. Одна пятая часть этих инфицированных людей (2,6 млн) имели к началу 1992 г. СПИД (последняя стадия болезни). Более 90 % из этих заболевших уже умерли. Большая часть больных выявлена в США, странах Западной Европы, Африке. В самой развитой стране мира - США уже в настоящее время инфицирован один из каждых 100-200 человек. Катастрофическое положение создалось в Центральной Африке, где в отдельных районах инфицировано 5-20 % взрослого населения. Примерно через каждые 8-10 мес число больных удваивается, из них половина умирают в течение 5 лет. По данным ВОЗ, к 2000 г. общее количество инфицированных составит 30-40 млн человек.
Среди заболевших преобладают лица в возрасте 20-50 лет (пик заболевания приходится на возраст 30-40 лет). Нередко болеют дети.
Источником заражения являются больной человек и вирусоноситель. Наибольшая концентрация вируса обнаруживается в крови, сперме, цереброспинальной жидкости, в меньших количествах вирус обнаруживается в слезах, слюне, цервикальном и вагинальном секретах больных. В настоящее время доказаны три пути передачи вируса:
а половой (при гомосексуальных и гетеросексуальных контактах);
▲ посредством парентерального введения вируса с препаратами крови или инфицированными инструментами;
▲ от матери ребенку (трансплацентарный, с молоком). Другие теоретически допустимые пути, такие как воздушно-капельный, контактно-бытовой, фекально-оральный, трансмиссивный (через укус кровососущих насекомых), убедительных доказательств не получили. Так, из 420 000 обследованных, имевших бытовой контакт с ВИЧ-инфицированными людьми, за 6 лет выявлен один зараженный, который, как оказалось, имел половой контакт с вирусоносителем.
Группы риска ВИЧ-инфекции. Среди населения США, Канады, а также европейских стран четко определяются контингента населения, в которых заболеваемость ВИЧ-инфекцией особенно велика. Это так называемые группы риска: 1) гомосексуалисты; 2) наркоманы, пользующиеся внутривенным введением наркотиков; 3) больные гемофилией; 4) реципиенты крови; 5) гетеросексуальные партнеры больных ВИЧ-инфекцией и вирусоносителей, а также входящих в группы риска; 5) дети, родители которых принадлежат к одной из групп риска.
Для пандемии ВИЧ-инфекции первой декады (80-е годы) была характерна неравномерность географического, расового и полового распределения случаев заболевания. В глобальном масштабе были выделены 3 модели (варианта). В США и других промышленно развитых странах с большим числом заболевших основными путями распространения вируса были гомосексуализм и внутривенное применение наркотиков, причем среди больных примерно в 10-15 раз было больше мужчин. В Центральной, Восточной и Южной Африке, а также некоторых странах бассейна Карибского моря ВИЧ-инфекция распространялась преимущественно гетеросексуальным путем, при этом соотношение заболевших мужчин и женщин было равно единице. В этих районах была высока роль перинатальной (от матери ребенку) передачи вируса (15-22 % среди зараженных составляли дети; в США - только 1-4 %), а также заражение с донорской кровью. В Восточной Европе, на Ближнем Востоке, в Азии отмечались лишь единичные случаи заражения при половых контактах и внутривенных инъекциях, в некоторых случаях заболевание было вызвано импортированной донорской кровью и кровепродуктами.
В 1991 г. началась вторая декада пандемии ВИЧ-инфекции, по прогнозам, более тяжелая, чем первая. В ВОЗ накопился материал, свидетельствующий о том, что ВИЧ-инфекция во всех странах вышла за пределы перечисленных выше групп риска. В 1991 г. более 80 % новых случаев заражения во всем мире отмечается в основной популяции населения. При этом отмечается изменение структуры поражаемых контингентов в сторону увеличения абсолютного и относительного числа зараженных ВИЧ женщин и детей. Пандемия продолжает развиваться, распространяясь на все новые территории. Индия и Таиланд, в которых еще в середине 80-х годов не было случаев ВИЧ-инфекции, к началу 90-х годов превратились в один из наиболее пораженных районов. Тем не менее Россия пока еще мало затронута ВИЧ-инфекцией. К концу 1995 г. зарегистрировано 1100 ВИЧ-инфицированных, из них только у 180 диагностирован СПИД, в то время как в США число больных СПИДом превысило 500 000.
Распространению ВИЧ-инфекции в России препятствовали два обстоятельства: политическая изоляция страны в 70-80-е годы (что в значительной мере ограничивало половые контакты с иностранцами, являющиеся одной из главных причин проникновения ВИЧ на новые территории) и ряд своевременных мероприятий, проведенных противоэпидемической службой страны. С 1987 г. введено обязательное тестирование доноров: случаев заражения при переливании крови с этого времени не отмечалось. В России с 1987 г., раньше, чем в других странах, была введена регистрация всех инфицированных ВИЧ, а не только больных СПИДом, что сыграло роль в своевременной организации противоэпидемических мероприятий. В России осуществляется массовое обследование населения на антитела к ВИЧ, охватывающее до 24 000 000 человек в год. При выявлении зараженных проводится обязательное эпидемиологическое расследование, позволяющее обнаружить как причины заражения, так и других зараженных. Особенно большую роль эти меры сыграли при обнаружении и локализации внутрибольничных вспышек ВИЧ-инфекции среди детей в Элисте, Ростове-на-Дону, в Волгограде в 1989-1990 гг. Уже несколько лет внутрибольничного распространения ВИЧ в стране не отмечается.
Таким образом, пока развитие эпидемии в России идет замедленными темпами. Однако ситуация по ВИЧ-инфекции в целом продолжает ухудшаться. Этому способствует, во-первых, все увеличивающиеся в последние годы контакты с зарубежными странами, что неизбежно увеличит завоз ВИЧ в страну, и, во-вторых, происходящая в России "сексуальная революция", не сопровождающаяся повышением сексуальной культуры населения. Неизбежно проникновение ВИЧ в среду наркоманов, проституток, число которых растет. Статистические данные свидетельствуют, что эпидемия среди мужчин-гомосексуалистов уже началась. Не прекратится и гетеросексуальная передача ВИЧ. Современная эпидемиологическая ситуация в России не позволяет строить оптимистический прогноз на будущее.
Этиология. Вирус заболевания впервые выделили в 1983 г. независимо друг от друга Р.Галло (США) и Л.Монтанье (Франция). Им оказался вирус из семейства Т-лимфотропных ретровирусов, которому в 1986 г. было присвоено название ВИЧ. В последнее время его стали обозначать ВИЧ-1, поскольку обнаружен второй вирус (вирус "африканского СПИДа") - ВИЧ-2, который часто обнаруживается у коренных жителей Западной Африки. Кроме того, обнаружено огромное количество различных штаммов вируса благодаря его феноменальной склонности к мутациям.
Рис. 8. Строение вируса иммунодефицита человека (схема).
Доказано, что в каждом первом геноме ВИЧ при каждой репликации есть хотя бы одна генетическая ошибка, т.е. ни один дочерний вирион не воспроизводит родительский клон в точности. ВИЧ существует не иначе как только в качестве множества квази-видов.
Происхождение вируса спорно. Наиболее популярной является теория африканского происхождения, согласно которой ВИЧ уже в течение длительного времени существовал в Центральной Африке, где ВИЧ-инфекция носила характер эндемического заболевания. В середине 70-х годов в связи с усиленной миграцией населения из Центральной Африки, обусловленной засухой и голодом, ВИЧ был завезен в США и Западную Европе, где он долго циркулировал в среде гомосексуалистов, а далее стал распространяться на другие слои населения.
Диаметр зрелых вирусных частиц составляет 100-120 нм (рис.8). Нуклеоид содержит 2 молекулы РНК (геном вируса) и обратную транскриптазу. Капсид содержит 2 вирусных гликопроте-ида (оболочечные белки) - gp41 и gpl20, которые связаны между собой нековалентной связью и формируют отростки на поверхности вириона. Связь gpl20 и gp41 лабильна. Значительное количество молекул gpl20 (до 50 % синтезируемых клеткой) отрывается от вирусных частиц и попадает в кровь, что вносит существенный вклад в патогенез ВИЧ-инфекции (см. далее). Оболочечный белок gpl20 обеспечивает специфическое связывание вируса с клетками, несущими на своей поверхности антиген CD4.
ВИЧ нестоек во внешней среде и гибнет при температуре 56 °С в течение 30 мин, при 70-80 °С через 10 мин, быстро инактивируется этиловым спиртом, ацетоном, эфиром, 1 % раствором глютаральдегида и др., но относительно устойчив к действию ионизирующей радиации и ультрафиолетовому облучению.
Биологические свойства ВИЧ-2 принципиально подобны свойствам ВИЧ-1, но есть и различия. Например, прочность связывания с рецептором CD4 у оболочечного белка ВИЧ-1 gpl20 на порядок выше, чем у гомологичного белка оболочки ВИЧ-2. Заболевание у людей, инфицированных ВИЧ-2, имеет замедленную динамику, т.е. протекает более медленно.
Патогенез. При заражении ВИЧ попадает в кровь (либо непосредственно при инъекциях, либо через поврежденные слизистые оболочки половых путей) и связывается с клетками, к которым он обладает тропизмом, т.е. несущими на своей мембране антиген CD4, - это прежде всего Т4-лимфоциты (хелперы), моноциты, макрофаги, дендритные клетки, внутриэпидермальные макрофаги (клетки Лангерганса), микроглия, нейроны. Обнаруженная недавно способность вируса инфицировать тимоциты, эо-зинофилы, мегакариоциты, В-лимфоциты, клетки трофобласта плаценты, сперматозоиды объясняется также наличием на поверхности этих клеток СБ4-рецепторов. Кроме того, ВИЧ способен инфицировать клетки, не имеющие рецептора CD4 (особенно это относится к ВИЧ-2): клетки астроглии, олигодендроглии, эндотелий сосудов, кишечный эпителий и др. По-видимому, приведенный список инфицируемых клеток неполный. Но уже и так ясно, что ВИЧ-инфекцию нельзя считать локализованной в иммунной системе человека, как казалось вначале после первых работ по выделению вируса и по установлению его тропизма к субпопуляции Т4-лимфоцитов-хелперов. ВИЧ является генерализованной инфекцией с вовлечением большей части клеток организма. Возможно, что столь широким тропизмом к различным клеточным популяциям вирус обладает не изначально при инфицировании, а приобретает его в организме постепенно, благодаря своей феноменальной изменчивости. Следует отметить также способность ВИЧ рекомбинировать с другими вирусами с образованием псевдовирионов, в том числе несущих геном ВИЧ, заключенный в оболочку другого вируса. Это дает возможность ВИЧ инфицировать "чужие" клетки-мишени, которые специфичны для оболочки другого вируса.
При взаимодействии вируса с клеткой-мишенью его оболочка сливается с клеточной мембраной и содержимое вирусной частицы, включая генетический материал, оказывается внутри клетки (пенетрация). Далее происходит высвобождение нуклеотида и геномной РНК вируса. С РНК вируса при помощи обратной транскриптазы снимается ДНК-копия, называемая провирусом, которая встраивается в хромосомную ДНК клетки-мишени (интеграция генома вируса в геном клетки). Вирусный генетический материал остается в клетке пожизненно, а при делении клетки передается потомству.
ВИЧ ведет себя по-разному в зависимости от типа зараженной клетки, уровня ее активности, а также состояния иммунной системы.
В Т4-хелперах он может находиться в латентном состоянии неопределенно долго, скрытый от иммунной системы организма (этим объясняется возможность длительного латентного вирусоносительства при ВИЧ-инфекции). Латентная стадия инфекции - это период, в течение которого ДНК провируса интегрирована в геном, но транскрипции и трансляции с геном вируса нет. Соответственно нет и экспрессии антигенов вируса. Следовательно, иммунологическими методами эта стадия инфекции не распознается. Активация Т4-лимфоцитов, например, при инфицировании другим агентом может спровоцировать бурную репликацию вируса, в результате которой образуется множество вирионов, отпочковывающихся от клеточной мембраны: при этом происходит массовая гибель клеток - цитопатический эффект вируса (рис.9).
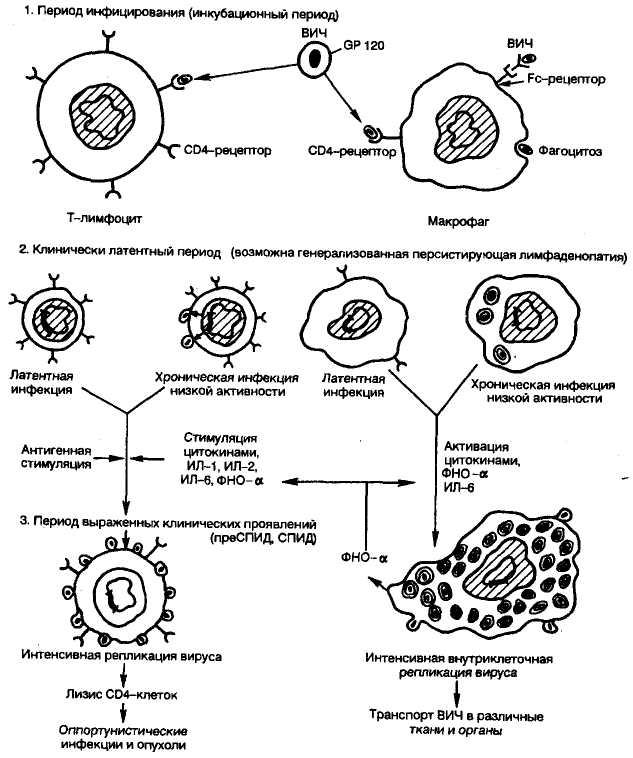
Рис. 9. Взаимодействие ВИЧ и основных клеток-мишеней - Т-лимфоцитов (хелперов) и макрофагов - в различные стадии ВИЧ-инфекции (схема) .
В моноцитах и макрофагах репликация происходит постоянно, но очень медленно, вирионы формируются в цитоплазме (используются обычно элементы мембран ультраструктур), не оказывая выраженного цитопатического действия, но изменяя функциональное состояние клетки. Этот тип клеток выполняет роль "троянского коня", переносящего ВИЧ в различные ткани, и прежде всего - в ЦНС, где ВИЧ обнаруживается у 90 % инфицированных, причем в ранние сроки от начала инфекции. Как выяснилось, ВИЧ непосредственно (при отсутствии оппортунистических инфекций и новообразований) приводит к гибели 33-30 % нейронов.
Разнообразное поведение вируса в различных клетках определяется сложной организацией его генома, в состав которого входят не только структурные гены (определяющие синтез ви-русспецифических белков), но и регуляторные гены (обнаружено 7 регуляторных генов), взаимодействие которых определяет начало и интенсивность репликации вируса. Сложные механизмы регуляции репликации вируса на уровне генома самого ВИЧ находятся в тесном взаимодействии с регуляторными механизмами на уровне клетки-носителя и на уровне организма.
В процессе эволюции ВИЧ приобрел способность использовать для своей активации механизмы активации иммунных клеток. Так, экспрессия вируса в Т-лимфоцитах вызывается следующими факторами: 1) специфической антигенной стимуляцией (при попадании какого-либо антигена в организм активация ВИЧ происходит прежде всего в антигенспецифичных клонах Т-лимфоцитов); 2) митогенами Т-лимфоцитов; 3) цитокинами (ИЛ-1; ИД-2; ИЛ-6; ФНО-а и др.); 4) одновременной инфекцией другими вирусами (цитомегаловирусом, вирусами герпеса, аденовирусами и др.).
В моноцитах латентная инфекция ВИЧ может быть активирована такими факторами, как ФНО, ИЛ-6, а также бактериальными иммуностимуляторами (микобактериальными, сальмонеллезными и др.). Таким образом, сопутствующие инфекции, вызванные другими вирусами и бактериями, могут быть сильнодействующими кофакторами в клинической манифестации и про-грессировании ВИЧ-инфекции. Напротив, интерферон-а подавляет продукцию ВИЧ, повреждая процессы отпочковывания дочерних вирионов от клеток-носителей. Имеются данные, что на уровне организма репродукция вируса регулируется кортикосте-роидными гормонами: показано, что дексаметазон и гидрокортизон действуют синергично с ФНО-а и ИЛ-6, повышая биосинтез вирусных белков и усиливая репродукцию вируса. Повышение температуры тела свыше 40 °С приводит к усилению репродукции ВИЧ в отличие от многих других вирусов.
Хотя ВИЧ-инфекция многолика, первичным, основным и постоянным проявлением ее является нарастающий иммунодефицит, который объясняется вовлечением в процесс всех звеньев иммунной системы. Ведущим звеном в развитии иммунодефицита считают поражение Т4-лимфоцитов (хелперов), которое подтверждается у больных ВИЧ-инфекцией прогрессирующей лимфопенией (в основном за счет Т-хелперов) и снижением соотношения Т4/Т8 (хелперно-супрессорного), которое у больных всегда меньше 1. Снижение хелперно-супрессорного индекса является одной из главных особенностей иммунологического дефекта у больных ВИЧ-инфекцией и определяется при всех ее клинических вариантах.
Механизм лимфопении нельзя сводить только к цитопатическому действию вируса, проявляющемуся при его интенсивной репликации, поскольку только одна из 1000 клеток содержит вирус. Большое значение имеет образование нежизнеспособных многоядерных симпластов при взаимодействии обол очечного gpl20 вируса, обычно экс-прессируемого на поверхности зараженной клетки с CD4-penen-торами на нормальных Т4-клетках. Причем одна зараженная клетка может связать до 500 нормальных. Часто экспрессируемые на поверхности инфицированных клеток вирусные антигены стимулируют иммунный ответ в виде продукции анти-ВИЧ-антител и цитотоксических лимфоцитов, которые обусловливают цитолиз поврежденных клеток. Под удар иммунной системы попадают и непораженные Т4-клетки, которые в ряде случаев связывают свободные молекулы вирусного gpl20.
Установлено, что ВИЧ приводит не только к лимфопении, но и к потере сохранившимися клетками способности осуществлять узнавание антигена - решающую стадию иммунного ответа. Основным механизмом, ответственным за это, также является связывание свободно циркулирующего капсидного белка gpl20 с СО4-рецепторами нормальных Т4-лимфоцитов, что является для клетки "отрицательным сигналом", приводящим к быстрой и существенной элиминации молекул CD4 с поверхности клетки. Как известно, функция молекулы CD4 заключается в обеспечении взаимодействия рецептора Т-лимфоцита для антигена с антигенами II класса главного комплекса гистосовместимости 2-ГКГС на антигенпредставляющих клетках. В результате исчезновения СБ4-рецепторов клетка утрачивает способность к нормальному взаимодействию с молекулой 2-ГКГС и рецептором для антигена, т.е. к нормальному иммунному ответу. Таким образом не только цельные вирусы ВИЧ, непосредственно инфицирующие Т-лимфоциты-хелперы, но и отдельный растворимый белок gpl20 вызывают сильную иммуносупрессию путем инактивации нормальной функции молекулы CD4. Особенно сильный иммуносупрессорный эффект оказывает агрегированный специфическими антителами gpl20. Кроме того, по-видимому, аналогичным иммуносупрессорным механизмом обладает и вирусный белок р67. В развитии иммуносупрессии при ВИЧ-инфекции играют роль и аутоиммунные механизмы, обусловленные перекрестной реактивностью собственных антигенов клеток и вирусных антигенов. Так, обнаружены противовирусные антитела, способные реагировать с антигенами 2-ГКГС и способные эффективно угнетать функцию антигенпредставляющих клеток, а следовательно, и иммунный ответ.
Количественные и качественные изменения Т4-лимфоцитов (хелперов), которые являются "дирижерами" иммунного процесса, а также повреждение вирусом макрофагов приводят к грубому полому как клеточного (в первую очередь), так и гуморального иммунитета. Изменения клеточного иммунитета у больных ВИЧ-инфекцией подтверждаются резким снижением (до полной утраты в финале заболевания) реакций ГЗТ на различные антигены, а также снижением реакции бласттрансформации in vitro. Нарушения гуморального иммунитета проявляются неспецифической поликлональной активацией В-клеток, сопровождающейся повышением уровня сывороточных иммуноглобулинов. Эта реакция объясняется непрерывной и массированной стимуляцией В-лимфоцитов вирусными антигенами, а также выбросом из поврежденных Т-лимфоцитов и макрофагов гуморальных факторов, стимулирующих В-лимфоцитарную систему-ФНО, ИЛ-1, ИЛ-6, ИЛ-2 и др. При этом способность к специфическому гуморальному ответу снижается по мере прогрессирования заболевания. Предполагают, что гиперстимуляция В-системы в условиях Т-иммунодефицита является причиной появления злокачественных лимфом при ВИЧ-инфекции. В финале заболевания развивается угнетение и гуморального звена иммунитета.
Особенности взаимодействия ВИЧ с клеткой, а также раннее и прогрессирующее повреждение иммунной системы приводят к тому, что организм оказывается неспособным как элиминировать сам ВИЧ, так и противостоять вторичной инфекции. Особенно страдает защита от вирусов, грибов, некоторых бактерий (в частности, микобактерий туберкулеза), которая осуществляется в основном клеточными механизмами. Страдает также и противоопухолевый иммунитет. Ведущими в клинической картине ВИЧ-инфекции становятся оппортунистические инфекции и опухоли.
Патогенез ВИЧ-инфекции. В настоящее время полагают, что у всех инфицированных ВИЧ рано или поздно возникнет заболевание. ВИЧ-инфекция развивается в течение длительного срока (от 1 до 15 лет), медленно прогрессирует, проходя несколько периодов (стадий), имеющих определенное клиническое и морфологическое выражение.
1.Инкубационный период. По-видимому, этот период зависит от путей и характера заражения, величины инфицирующей дозы, а также от первоначального состояния иммунной системы и может длиться от нескольких недель до 10-15 лет (в среднем - 28 нед). В этот период можно установить сам факт инфицирования путем определения в крови антигена или несколько позднее (с 6-8-й недели заболевания) - анти-ВИЧ-антитела. Период появления анти-ВИЧ-антител получил название сероконверсии. Количество вирусных антигенов в крови в первое время резко увеличивается, но затем по мере развития иммунного ответа начинает уменьшаться вплоть до полного исчезновения (3- 17 нед). В период сероконверсии может отмечаться синдром, получивший название острой ВИЧ-инфекции (у 53- 93 % больных), который проявляется симптомами различной степени тяжести: от увеличения только периферических лимфатических узлов до развития гршшоподобного или мононуклеозоподобного заболевания. Наиболее часто встречающимися симптомами при острой ВИЧ-инфекции являются лихорадка, слабость, головная боль, боли в горле, миалгии, артралгии, лимфаденопатия и пятнисто-папулезная сыпь. Длительность острого периода инфекции, как правило, варьирует от 1-2 до 6 нед. Трудность диагностики острого периода заболевания обусловлена отсутствием в большинстве случаев характерных для ВИЧ-инфекции клинических проявлений иммунодефицита.
2. Персистирующая генерализованная лимфаденопатия. Характеризуется стойким (больше 3 мес) увеличением различных групп лимфатических узлов. В основе ее лежит неспецифическая гиперреактивность В-клеток, проявляющаяся фолликулярной гиперплазией - увеличением лимфоидных фолликулов за счет резкого увеличения светлых центров. Длительность стадии составляет 3-5 лет.
3. ПреСПИД, или СПИД-ассоциированный комплекс, возникает на фоне умеренного иммунодефицита. Для него характерны лимфаденопатия, лихорадка, диарея, потеря массы тела (обычно до 10 %). В этом периоде появляется склонность к развитию вторичных инфекций - ОРВИ, опоясывающего лишая, пиодермии и т.д. Эта стадия длится также несколько лет.
4. Синдром приобретенного иммунодефицита - СПИД. Это четвертая стадия заболевания, которая характеризуется развитием развернутой картиной СПИДа с характерными для него оппортунистическими инфекциями и опухолями, который в среднем продолжается до 2 лет. В этом периоде, как правило, снижается количество анти-ВИЧ-антител
(в финале они вообще могут не определяться) и нарастает количество вирусных антигенов. Это обстоятельство надо учитывать при диагностике заболевания в данной стадии.
Классификация. Течение ВИЧ-инфекции, длительность стадий и клинико-морфологические проявления чрезвычайно вариабельны, в связи с чем создано несколько классификаций (в основном клинических) ВИЧ-инфекции. Наибольшее распространение получили классификации стадий заболевания по CDC (Center for Disease Control, Атланта) и по WR (Walter Reed - название места, в котором проходил симпозиум врачей, принявших эту классификацию).
Согласно классификации по CDC, выделены 4 стадии ВИЧ-инфекции:
I. Острый преходящий гриппомононуклеозоподобный синдром в ранние сроки после заражения (лихорадка, недомогание, лимфаденопатия, фарингит). Продолжительность 2-4 нед.
II. Клинически бессимптомная стадия. Продолжительность от 1 мес до 10 лет и более.
III. Генерализованная лимфаденопатия - единственный клинический синдром.
IV. Складывается из следующих проявлений: а) общее недомогание, продолжительная лихорадка, продолжительная диарея;
б) превалирует неврологическая симптоматика (нейро-СПИД);
в) 1 - тяжелые оппортунистические инфекции (пневмония Pneumocystis carinii и подобные), 2 - оппортунистические инфекции средней тяжести (кандидоз полости рта, пищевода и пр.); г) саркома Капоши; д) другие индикаторные, ассоциированные со СПИД болезни (интерстициальная пневмония и пр.).
Классификация стадий ВИЧ-инфекции по WR включает в себя, кроме физикальных данных, три показателя лабораторных анализов, без которых трудно поставить точный диагноз (табл. 8): 1) наличие анти-ВИЧ-антител или вирусных антигенов; 2) концентрация Т4-лимфоцитов в крови; 3) кожный тест ГЗТ.
Таблица 8. Классификация стадий ВИЧ-инфекции по " WR "