În ciuda progreselor semnificative înregistrate Medicină modernăîn tratamentul și prevenirea infecțiilor, mastita purulentă continuă să fie relevantă problema chirurgicala. Starea lungă în spital, ratele ridicate de recurență și nevoia asociată de reoperații, cazurile de sepsis sever și rezultatele cosmetice slabe continuă să însoțească această patologie comună.
Cod ICD-10
N61 Boli inflamatorii ale glandei mamare
Cauzele mastita purulente
Mastita purulentă lactațională apare la 3,5-6,0% dintre femeile aflate în travaliu. La mai mult de jumătate dintre femei, apare în primele trei săptămâni după naștere. Mastita purulentă este precedată de lactostază. Dacă acesta din urmă nu se rezolvă în 3-5 zile, atunci se dezvoltă una dintre formele clinice.
Tabloul bacteriologic al mastita purulentă lactațională a fost studiat destul de bine. În 93,3-95,0% din cazuri, este cauzată de Staphylococcus aureus, care este depistat în monocultură.
Mastita purulentă non-lactațională apare de 4 ori mai rar decât lactațională. Cauza sa este:
- traumatisme mamare;
- acut purulent-inflamator si boli alergice pielea si țesut subcutanat glanda mamară (furuncul, carbuncul, eczeme microbiene si etc.);
- mastopatie fibrochistică;
- tumori benigne glanda mamară (fibroadenom, papilom intraductal etc.);
- neoplasme maligne ale sânului;
- implantarea de materiale sintetice străine în țesutul glandei;
- boli infecțioase specifice ale glandei mamare (actinomicoză, tuberculoză, sifilis etc.).
Tabloul bacteriologic al mastitei purulente non-lactaționale este mai divers. În aproximativ 20% din cazuri, bacteriile din familia Enterobacteriaceae, P. aeruginosa, precum și infecția anaerobă non-clostridiană sunt detectate în asociere cu Staphylococcus aureus sau enterobacterii.
Dintre numeroasele clasificări ale mastita purulentă acută date în literatură, clasificarea pe scară largă a lui N. N. Kanshin (1981) merită cea mai mare atenție.
I. Acute seroase.
II. Infiltrativ acut.
III. Mastita purulentă cu abcese:
- Mastita purulentă apostematoasă:
- limitat,
- difuz.
- Abcesul mamar:
- solitar,
- multi-cavitate.
- Mastita purulentă cu abcese mixte.
Simptome de mastita purulentă
Mastita purulentă lactațională începe acut. De obicei trece prin stadiile formelor seroase și infiltrative. Glanda mamară crește ușor în volum, hiperemia pielii apare deasupra ei de la abia vizibil la strălucitor. La palpare se determină un infiltrat puternic dureros, fără limite clare, în centrul căruia poate fi detectat un centru de înmuiere. Starea de bine a femeii suferă semnificativ. Există o slăbiciune ascuțită, tulburări de somn, apetit, febră până la 38-40 ° C, frisoane. În analiza clinică a sângelui, se observă leucocitoză cu o schimbare neutrofilă, creșterea VSH.
Mastita purulentă non-lactațională are o clinică mai neclară. În stadiile inițiale, imaginea este determinată de clinica bolii de bază, la care se alătură inflamația purulentă a țesutului mamar. Cel mai adesea, mastita purulentă non-lactațională decurge ca un abces subareolar.
Diagnosticul mastitei purulente
Mastita supurativă este diagnosticată pe baza simptomelor tipice proces inflamatorși nu provoacă probleme. Dacă există îndoieli în diagnostic, puncția glandei mamare cu un ac gros oferă o asistență semnificativă, care dezvăluie localizarea, profunzimea distrugerii purulente, natura și cantitatea de exudat.
În cele mai dificile cazuri de diagnostic (de exemplu, mastita purulentă apostematoasă), ultrasunetele glandei mamare ne permit să clarificăm stadiul procesului inflamator și prezența formării abcesului. În cursul studiului, cu o formă distructivă, se determină o scădere a ecogenității țesutului glandei cu formarea de zone hipoecogene în locurile de acumulare a conținutului purulent, extinderea canalelor de lapte, infiltrarea tisulară. Cu mastita purulentă non-lactațională, ultrasunetele ajută la identificarea neoplasmelor glandei mamare și a altor patologii.
Tratamentul mastita purulente
Alegerea abordului chirurgical depinde de localizarea și volumul țesuturilor afectate. Cu mastita purulentă subareolară și centrală intramamară se efectuează o incizie paraareolară. Pe o glandă mamară mică, este posibil să se producă HOGO din același acces, ocupând nu mai mult de două cadrane. În tratamentul chirurgical al mastita purulente, extinzându-se la 1-2 cadrane superioare sau mediale, cu o formă intramamară a cadranelor superioare, se face o incizie radială conform lui Angerer. Accesul la cadranele laterale ale glandei mamare se face de-a lungul pliului de tranziție exterior conform lui Mostkovy. Când focarul inflamației este localizat în cadranele inferioare, cu mastită retromamară și purulentă totală, se efectuează o incizie CHOG a glandei mamare cu accesul Hennig, pe lângă un rezultat cosmetic nesatisfăcător, dezvoltarea mamoptozei Bardengeuer, care se desfășoară de-a lungul pliul de tranziție inferior al glandei mamare, este posibil. Accesele lui Gennig și Rovninsky nu sunt cosmetice, nu au niciun avantaj față de cele de mai sus, prin urmare, practic nu sunt folosite în prezent.

In nucleu tratament chirurgical mastita purulentă stă principiul HOGO. Volumul de excizie a țesuturilor glandelor mamare afectate este încă decis de mulți chirurgi în mod ambiguu. Unii autori, pentru prevenirea deformării și desfigurarii glandei mamare, preferă metodele de tratament cu crutare, care constau în deschiderea și drenarea unui focar purulent dintr-o mică incizie cu necrectomie minimă sau deloc. Alții, notând adesea cu astfel de tactici persistența pe termen lung a simptomelor de intoxicație, o nevoie mare de operatii repetate, cazurile de sepsis asociate cu îndepărtarea insuficientă a țesuturilor afectate și progresia procesului, în opinia noastră, înclină pe bună dreptate în favoarea CHOD radicală.
Excizia țesuturilor glandelor mamare neviabile și infiltrate se efectuează în țesuturile sănătoase, până când apare sângerarea capilară. Cu mastita purulentă non-lactațională pe fondul mastopatiei fibrochistice, fibroadenoamele efectuează o intervenție în funcție de tipul de rezecție sectorială. În toate cazurile de mastită purulentă, este necesar să se producă examen histologicțesuturile îndepărtate pentru a exclude neoplasmele maligne și alte boli ale glandei mamare.
În literatura de specialitate, problema utilizării unei suturi întârziate primare sau primare după CHO radicală cu drenaj și spălare cu aspirație de curgere a plăgii cu o formă de abces este discutată pe larg. Remarcând avantajele acestei metode și reducerea duratei asociate utilizării acesteia tratament internat, trebuie remarcată în continuare o frecvență destul de mare a supurației plăgii, ale cărei statistici în literatură, în general, ocolesc. Potrivit lui A.P. Chadaev (2002), frecvența supurației plăgii după aplicarea unei suturi primare într-o clinică care se ocupă în mod specific de tratamentul mamitei purulente este de cel puțin 8,6%. În ciuda unui procent mic de supurație, este încă mai sigur pentru o gamă largă de aplicare clinică trebuie luate în considerare cale deschisă managementul plăgii, urmat de impunerea unui primar-întârziat sau cusătură secundară. Acest lucru se datorează faptului că din punct de vedere clinic nu este întotdeauna posibil să se evalueze în mod adecvat volumul leziunilor tisulare printr-un proces purulent-inflamator și, prin urmare, să se efectueze o necrectomie completă. Formarea inevitabilă a necrozei secundare, contaminarea ridicată a plăgii microorganisme patogene crește riscul de reapariție a inflamației purulente după aplicarea suturii primare. Cavitatea reziduală extinsă formată după radicalul HOGO este greu de eliminat. Exudatul sau hematomul acumulat în el duce la supurarea frecventă a plăgii, chiar și în condiții de drenaj aparent adecvat. În ciuda vindecării rănii de la sân prin intenție primară, rezultatul cosmetic după intervenție chirurgicală cu utilizarea unei suturi primare lasă de obicei mult de dorit.
Majoritatea clinicienilor aderă la tactica tratamentului în două etape al mastita purulentă. În prima etapă, efectuăm HOGO radical. Rana este tratată în mod deschis folosind unguente solubile în apă, soluții de iodofor sau absorbanți de drenare. Cu fenomenele SIRS și cu afectarea extinsă a glandei mamare, prescriem terapie cu antibiotice (oxacilină 1,0 g de 4 ori pe zi intramuscular sau cefazolin 2,0 g de 3 ori intramuscular). Cu mastita purulenta non-lactationala, empirica terapie cu antibiotice include cefazolin + metronidazol sau lincomicină (clindamicină) sau amoxiclav ca monoterapie.
În timpul tratamentului postoperator, chirurgul are capacitatea de a controla procesul plăgii, îndreptându-l în direcția corectă. De-a lungul timpului, modificările inflamatorii în zona rănii sunt oprite cu fermitate; contaminarea acesteia cu microfloră este redusă mai jos. nivel critic, cavitatea este parțial umplută cu granulații.
În a doua etapă, după 5-10 zile, efectuăm plastia cutanată a plăgii glandei mamare cu țesuturi locale. Având în vedere că mai mult de 80% dintre pacienții cu mastită purulentă sunt femei sub 40 de ani, stadiul tratament de reabilitare Considerăm că este extrem de important și necesar obținerea unor rezultate cosmetice bune.
Efectuăm chirurgie plastică cutanată după metoda J. Zoltan. Marginile pielii, pereții și fundul plăgii sunt excizate, dându-i, dacă este posibil, o formă în formă de pană convenabilă pentru sutură. Plaga este drenată cu un drenaj subțire prin perforare, scos prin contra-deschideri. Cavitatea reziduală este eliminată prin aplicarea de suturi adânci dintr-un fir absorbabil pe un ac atraumatic. Se aplică o sutură intradermică pe piele. Drenajul este conectat la un pneumoaspirator. Nu este nevoie de spălarea constantă a rănii cu tactica tratamentului în două etape, se efectuează doar aspirarea secreției rănii. Drenajul este de obicei îndepărtat în a 3-a zi. Cu lactoree, drenajul poate fi în rană pentru o perioadă mai lungă. Sutura intradermică se îndepărtează timp de 8-10 zile.
Plastia cutanată după ce procesul purulent a încetat poate reduce numărul de complicații la 4,0%. Acest lucru reduce gradul de deformare a glandei mamare, crește rezultatul cosmetic al intervenției.
De obicei, un proces purulent-inflamator afectează o glandă mamară. Mastita purulentă lactațională bilaterală este destul de rară, doar 6% din cazuri.
În unele cazuri, atunci când rezultatul mastita purulentă este o rană plată a glandei mamare mărime mică, se sutura strans, fara folosirea drenajului.
Tratamentul formelor severe de mastita purulentă purulentă non-lactațională care apar cu participarea florei anaerobe, în special la pacienții cu antecedente agravate, prezintă dificultăți semnificative. Dezvoltarea sepsisului pe fondul unui focar extins purulent-necrotic duce la o mortalitate ridicată.
Mastita non-lactationala este un proces inflamator in glanda mamara cauzat de infectie cu bacterii, chimic sau leziuni mecanice. Patologia nu este asociată cu alăptarea și apare la pacienți pe fondul unor perturbări hormonale sau alte boli infecțioase. La risc sunt femeile de la 15 la 45-50 de ani. În ICD-10, această formă de mastită este în secțiunea N60-N64 „Boli ale glandei mamare care nu sunt asociate cu nașterea”. Patologia i s-a atribuit numărul N61.
Principalele motive
Mastita non-lactationala este cauzata de microbi si bacterii care patrund in canalele de lapte si se raspandesc in tesuturile conjunctive. La majoritatea pacienților, un cadran al sânului devine inflamat, mai rar mai multe deodată.
Acut și în 69–85% din cazuri cauze Staphylococcus aureus. Microorganisme cronice - gram-negative rezistente la antibioticoterapia clasică.
Infecția pătrunde în glandele mamare în două moduri: din exterior și din interior. Cauzele externe comune includ:
- leziuni mecanice ale pieptului;
- crăpături în mameloane;
- chirurgie plastica pentru marirea sanilor cu implanturi de gel sau silicon;
- scurgeri frecvente din mameloane cauzate de tulburări hormonale;
- hipotermie.
Agentul cauzal al mastita poate pătrunde și în canalele de lapte din cavitatea bucală un partener sexual cu dureri în gât, amigdalita cronică sau carii. Infecția apare în timpul preludiului sau a actului sexual.
Bacteriile intră și în glandele mamare prin sistemul limfatic. Femeile cu mastita non-lactationala sunt adesea diagnosticate cu boli inflamatorii acute sau latente ale altor organe interne. Cele mai frecvente motive includ:
- pielonefrită;
- amigdalita cronică;
- inflamație a uterului sau a anexelor;
- tuberculoză;
- HIV și SIDA;
- boli de sânge;
- carii avansate.
Formele non-lactaționale de mastită sunt, de asemenea, asociate cu tulburări hormonale în corp feminin. Boala apare pe fondul creșterii sau scăderii estrogenului și prolactinei, precum și pe fondul formațiunilor fibrochistice în piept.
Există trei perioade cele mai periculoase:
- Adolescent, 14-18 ani. Ovarele sintetizează mult estrogen, iar imunitatea este redusă datorită restructurării active a organismului. Modificări hormonale iar problemele cu sistemul imunitar creează condiții pentru dezvoltarea inflamației.
- Reproductivă, 19–35 de ani. Există o probabilitate mare de hiperplazie dishormonală și formațiuni fibrochistice în piept. Mastita apare din cauza creșterii active țesut conjunctivși hipertrofie glandulare.
- Premenopauză, 45-55 ani. Concentrația de estrogeni și imunitatea scade, sensibilitatea la microbi și bacterii crește.
Tipuri de mastita non-lactationala
Mastita non-lactationala este impartita in doua tipuri: acuta si cronica. La curs acut boli inflamația se răspândește rapid la tesuturi moi. Lichidul se acumulează în interiorul glandei mamare, apoi se formează o capsulă plină cu conținut purulent, sau chiar mai multe. Chistul crește în dimensiune și, dacă nu este tratat adecvat, se poate transforma într-un abces.
La forma cronica se simte o focă mică, nedureroasă, în piept. Practic nu provoacă disconfort, așa că unii pacienți sunt sfătuiți să observe pur și simplu neoplasmul și să nu facă nimic. Alții sunt repartizați interventie chirurgicalaȘi terapie hormonală pentru a preveni recidivele.
Pericol de boală
Mastita purulentă non-lactațională poate provoca abcese și necroze ale țesuturilor mamare. Forma neglijată a bolii provoacă sepsis - otrăvire a sângelui, care duce la intoxicație severă a corpului și moarte.
Forma acuta de mastita non-lactationala cu tratament necorespunzător devine cronică. La pacientii cu boala cronica sanii deseori recidiva si apar fistule purulente care necesita tratament chirurgical.
Mastita cronică creează, de asemenea, condiții pentru dezvoltarea cancerului de sân. Simptomele bolilor sunt similare, astfel încât femeile cu semne suspecte nu ar trebui să refuze o examinare cuprinzătoare și să se automediceze.
Simptome
La diferite forme mastită diferite simptome. Varianta acută începe brusc. În primul rând, apare un mic sigiliu în zona mameloanelor. Este însoțită de umflarea glandei mamare, înroșirea pielii și creșterea temperaturii la 37-38 de grade. Ușoară apare în piept durere sâcâitoare. Aceasta este prima etapă sau seroasă a mastita non-lactațională.
Când stadiul seros devine infiltrativ, temperatura crește la 38-39 de grade și apar simptome suplimentare:
- garnituri tari simple sau multiple care dor la apăsare;
- umflare severă și mărire a sânilor;
- dureri de cap, slăbiciune, amețeli și alte semne de intoxicație;
- dureri severe de desen.
Stadiul infiltrativ se poate transforma într-unul purulent. Semnele de intoxicație ale pacientului vor crește, ganglionii limfatici de la axile se vor inflama. Formațiunile din interiorul glandei mamare vor deveni mai moi și mai elastice, umplute cu puroi. Durerea în piept va crește și se va răspândi la ganglionii limfatici. La unii pacienți, durerea iradiază în zona de sub scapula și limitează mobilitatea membrelor superioare.
Simptomele mastita cronică nu sunt atât de pronunțate. Aparatul cu ultrasunete arată prezența unui infiltrat sau abces, dar compactarea nu este de obicei dureroasă la palpare și nu este însoțită de intoxicația corpului. În cazurile severe, femeile pot dezvolta fistule cu o secreție slabă.
Mastita cronică non-lactațională se caracterizează și prin:
- creșterea concentrației de leucocite și ESR în sânge;
- hipotensiune arterială simptomatică;
- cardiopalmus;
- scurgerea puroiului din mamelonul afectat;
- deformarea glandelor mamare.
În mastita cronică non-lactațională datorată creșterii sânilor cu gel de poliacrilamidă, fistulele se pot răspândi în piept și pereții abdominali și pot provoca supurație masivă.
Diagnosticare
La primele simptome de inflamație, glanda mamară trebuie prezentată unui medic ginecolog sau chirurg. Medicul poate pune un diagnostic preliminar după o examinare vizuală și palparea toracelui.
Examinările suplimentare vor ajuta la confirmarea diagnosticului și la determinarea cauzei mastita non-lactațională:
- ecografie mamară pentru a exclude cancerul;
- analize generale de sânge;
- analiza generală a urinei;
- semănat puroi din mamelon sau fistulă pe medii nutritive;
- biopsie.
Dacă ecografia nu dă rezultate precise, medicul trimite femeia la o mamografie. Procedura va ajuta la distingerea mastita non-lactante de anomaliile canalelor și lobulilor de lapte, precum și de cancerul de sân.
Pacienților cu abces și formă flegmonoasă li se recomandă perforarea formării și examinarea bacteriologică a conținutului acestuia. De asemenea, o femeie ar trebui să meargă examinare cuprinzătoare pentru a determina ce boală a cauzat insuficiență hormonală sau scăderea imunității și dezvoltarea mastitei.
Tratament
Mastita non-lactationala in forma seroasa si infiltrativa este tratata conservator. Cu stadii de abcese, infiltrativ-purulente și flegmonoase, este necesară intervenția chirurgicală.
Tratament conservator
În stadiul inițial al bolii, femeilor li se recomandă să aplice un pachet de gheață în zona de inflamație. Hipotermia locală încetinește dezvoltarea infecției, reduce umflarea, durereși roșeață a pielii. Compresele reci sunt învelite într-o cârpă sau un prosop pentru a preveni degerăturile.
Este util ca pacientii sa poarte lenjerie speciala care ridica glandele mamare si protejeaza impotriva edem severși sentimente de greutate. Compresele reci și sutienele de susținere sunt suplimentate cu medicamente antiinflamatoare nesteroidiene:
- butadionă;
- ibuprofen;
- Acid acetilsalicilic.
Umflarea și greutatea glandei mamare sunt îndepărtate antihistaminice. Cele mai eficiente sunt:
- Tavegil;
- Difenhidramină;
- Pipolfen;
- Suprastin.
Cu o scădere a imunității și pentru a accelera recuperarea medicamentele supliment cu complexe multivitaminice, în care sunt prezente vitaminele A și E.
Medicamentele antibacteriene sunt prescrise dacă pacientul se plânge de dureri toracice severe, temperatură ridicată sau febră, sau când mastita se extinde dincolo de un cadran al sânului și se extinde la țesutul sănătos.
Forma infiltrativă și seroasă a bolii este tratată cu antibiotice. seria penicilinei:
- Flucloxacilină;
- oxacilină;
- Ampicilină;
- Dicloxacilină;
- clavulanat;
- Amoxicilină.
Antibioticele din seria penicilinei pot fi înlocuite cu cefalosporine. Acest grup de medicamente include:
- Cefadroxil;
- Cefuroximă;
- Cefalexină;
- Cefaclor.
Formele rezistente de bacterii și microbi sunt tratate cu antibiotice de generația a treia și a patra: aminoglicozide și fluorochinolone. Aminoglicozidele includ „Stretomicina” și „Neomicina”. Grupul de fluorochinolone include:
- ofloxacină;
- Pefloxacină;
- Norfloxacină;
- sparfloxacină;
- Ciprofloxacina.
Antibioticele se iau pe cale orală. Cu scurgeri asemănătoare colostrului din mameloane, pacienților li se poate prescrie suplimentar Parlodel sau preparate similare. Mijloacele din acest grup suprimă lactația și îmbunătățesc nivelurile hormonale.
Interventie chirurgicala
Mastita purulentă non-lactațională poate fi tratată numai chirurgical. In stadiile abcesante si infiltrativ-purulente se deschide formatia si se aspira continutul. Manipularea se realizează printr-o mică incizie de 0,5-1 cm lungime, se face peste locul celei mai mari acumulări de puroi.
Cavitatea infiltrată se spală cu soluții antiseptice sau antibiotice. În interior se introduce un drenaj de cauciuc, care se lasă câteva zile. Cu ajutorul drenajului, puroiul este îndepărtat din infiltrat și rana este spălată.
Cu stadiile flegme și gangrenoase ale mastitei, medicul poate îndepărta nu numai formația, ci și țesuturile care o înconjoară. Înainte de operație, pacienților li se prescrie un tratament antiinflamator, care reduce leziunea și ajută la determinarea limitelor clare ale infiltratului.
În perioada de reabilitare, femeilor li se recomandă să se supună terapiei medicamentoase pentru a preveni complicațiile și recăderile. După operație, medicul prescrie injecții intravenoase cu antibiotice și soluții de clorură de sodiu, glucoză și poliglucină pentru detoxifierea organismului. Medicamentele antibacteriene sunt suplimentate cu antihistaminice, complexe multivitaminice și medicamente antiinflamatoare.
Prevenirea
Prevenirea mastita non-lactationala consta in respectarea regulilor de igiena si contactarea in timp util a unui medic la primele simptome ale bolii. Experții nu recomandă auto-tratamentul și așteaptă până când stadiul infiltrativ se transformă într-un abces.
Pacienții cu perturbări hormonaleȘi mastopatie fibrochistică este necesar să vizitați regulat un ginecolog sau mamolog și să monitorizați starea glandelor mamare. Femeile cu boli cronice și acute boli inflamatorii organele interne nu ar trebui să refuze tratamentul, deoarece prezența infecției în organism duce la scăderea imunității și creează condiții pentru dezvoltarea mastita.
Unele forme de mastită non-lactațională sunt autolimitante și nu necesită tratament specific, doar observații. Alte forme ale bolii pot curge în patologii grave cu numeroase complicații, prin urmare, cu orice semne de inflamație în glandele mamare, este necesar să consultați un medic și să urmați toate instrucțiunile unui specialist specializat.
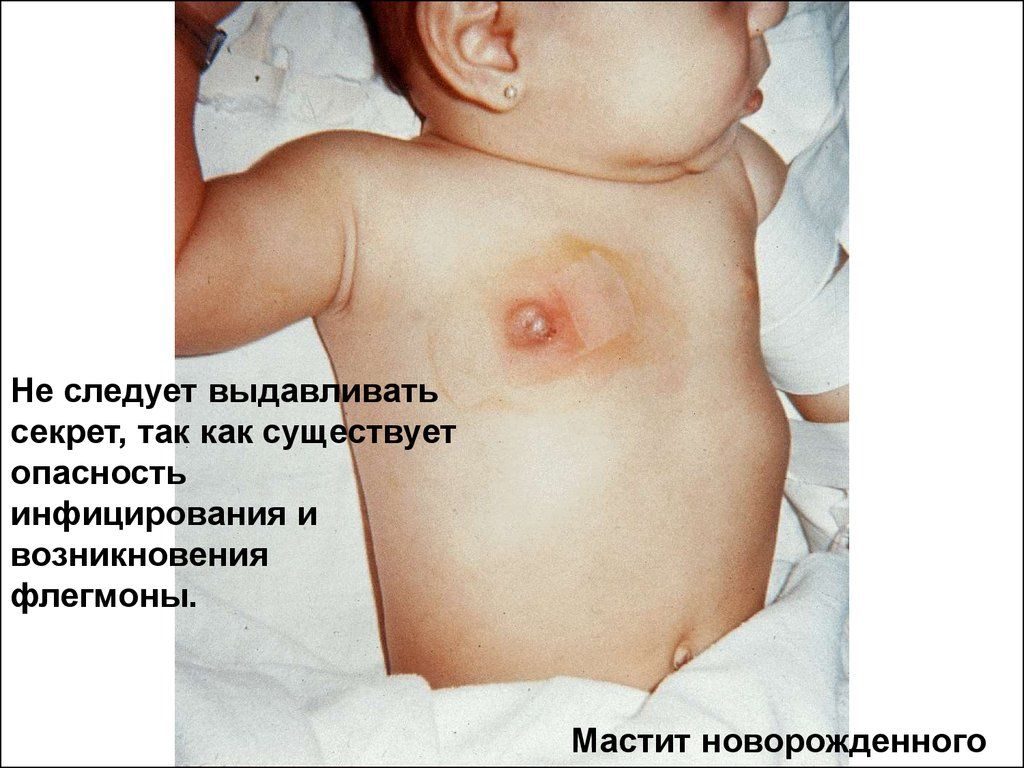
Această boală apare adesea în primele luni de viață ale unui copil. Se procedează acut, cu creșterea temperaturii la valori mari, umflarea glandei mamare, decolorarea pielii în areola, dezvoltarea unui abces. Cu un tratament necorespunzător, poate apărea o generalizare a procesului cu dezvoltarea unei componente septice. Incidența acestei boli este similară la fete și băieți de la naștere până la trei ani (conform statisticilor).
Conform ICD10 (International Statistical Classification of Diseases), mastita la nou-născuți are codul P39.0.
Medicii din întreaga lume se referă foarte des la această clasificare. Ajută la afișarea datelor statistice și la răspunsul la o serie de întrebări legate de diagnosticul, tratamentul, prognoza diferitelor boli.
Supurația infecțioasă a sânului bebelus apare frecvent. Poate apărea la copii de ambele sexe, de diferite grupe de vârstă. Cu toate acestea, fetele sub o lună sunt mai susceptibile la această patologie.
Foarte des, dezvoltarea mastitei la un copil are loc pe fondul mastopatiei fiziologice. Cauza poate fi hormonii estrogeni materni. Ei trec în luna a 7-a de sarcină de la mamă la făt, iar bebelușii au un dezechilibru hormonal. Cu o abordare și o igienă corecte, boala poate dispărea de la sine în decurs de o săptămână. Auto-medicația poate duce la infecție. Motivul poate fi adesea utilizarea de unguente dezinfectante, comprese pe care mamele le aplică pe glande și bandajarea strânsă a sânului.

Dr. Komarovsky consideră că este important să nu faceți rău în cazurile în care puteți doar să lăsați copilul în pace și să urmați reguli simple de igienă.
Adesea, îngrijirea excesivă poate provoca infecție (frecare cu o cârpă de spălat, îndepărtarea zonelor aspre, stoarcerea unui secret). Mastita purulentă se poate dezvolta la un copil slăbit cu imunitate redusă. Alte motive sunt hainele strâmte, aspre sau murdare, îmbăierea rar a bebelușului.
Pe lângă cauzele externe, pot exista și cauze interne care duc la această patologie. Acestea sunt procese infecțioase și inflamatorii concomitente în corpul copilului. Se pot răspândi prin sânge sau limfă. Al lor tratament în timp util poate preveni dezvoltarea de noi patologii.
La această vârstă, este mai bine să vă abțineți de la sărut. Infecția poate intra prin gura copilului și se poate răspândi în interior. Pericolul mastita purulentă este asociat cu posibilitatea dezvoltării instantanee a sepsisului. Factorii de risc includ, de asemenea, un istoric obstetric și ginecologic împovărat, boli urogenitale, infecții virale mamă.
Un loc important este acordat astăzi hrănirii naturale. Laptele matern este o apărare imunitară puternică pentru organismul copilului. Hrănire artificială din primele zile este adesea o condiție prealabilă pentru o reducere forţelor defensive corpul copilului și dezvoltarea infecției purulente.

Simptomele mastita la un copil
Tabloul clinic al mastita purulente și al sânilor este similar, iar mamele confundă adesea aceste diagnostice.
Cu mastopatia fiziologică, care se dezvoltă ca urmare a perturbărilor hormonale, nu există infecție și temperatură ridicată. Copilul se simte destul de normal, calm. Singura manifestare este o creștere a dimensiunii glandelor mamare, dar culoarea pielii de deasupra lor nu se schimbă. Este posibil să se secrete o anumită cantitate de secreție gri sau albă, asemănătoare cu colostrul. La îngrijire corespunzătoare sânii vor dispărea adesea singuri fără tratament. Pentru a face acest lucru, mama are nevoie doar de:
- călcă bine hainele copilului, lenjeria de pat
- utilizați țesături moi din bumbac
- faceți baie regulat pentru bebeluș
Puteți, pentru a evita pătrunderea bacteriilor, să aplicați la glanda mamara cârpă moale, curată și uscată, schimbându-l des. Nu faceți comprese (reci, fierbinți), folosiți unguente, retete populare, stoarce secretul.
Dacă nu respectați regulile de igienă, nu acordați atenția cuvenită îngrijirii copilului sau, dimpotrivă, supratratați, puteți introduce o infecție. Supurația glandei mamare umflate va duce deja la un complex de simptome patologice - mastita purulentă.
La sugari, această boală începe adesea în a șaptea până la a zecea zi după naștere, cu simptome de intoxicație. Căldură, tulburări de somn, starea generală a copilului este nesatisfăcătoare, apetitul scade, se poate alătura diareea. În paralel, se dezvoltă simptome locale.
Glanda mamară crește, mai des pe o parte. Pielea din jurul areolei este inițial hiperemică (ruș), apoi devine albăstruie-violet. Când este atins, copilul reacționează brusc prin țipete și plâns. Deasupra focalizării, temperatura este crescută, ulterior se alătură o fluctuație (pulsație) - semn al unui abces format. Când este apăsat, poate exista o eliberare a unei cantități mici de puroi, dar există și o eliberare spontană a unui secret purulent. Aceste simptome, care indică un proces inflamator local, se dezvoltă rapid, deși secvenţial. Este necesar să se țină cont de stadiul de mastită purulentă pentru selecție genul potrivit tratament.
etape
- În stadiul inițial - mastita seroasă, fenomenele locale sunt slab exprimate prin acumularea de lichid seros, culoarea pielii nu este adesea schimbată. Caracterizat prin umflarea glandei mamare, agravarea starea generala copil, temperatură scăzută. În această etapă, efectuați diagnostic diferentiat cu mastopatie fiziologică pentru a alege tactica de tratament potrivită.
- Etapa de infiltrare are loc atunci când procesul trece la țesuturile învecinate, formarea unui focar difuz, care este însoțită de înroșirea pielii, durere și temperatură ridicată.
- Apoi focarele de infiltrare se contopesc, leucocitele se acumulează în număr mare care luptă împotriva infecțiilor, se formează puroi. Adesea, procesul se poate muta la țesuturile subiacente cu formarea de flegmon și cangrenă - o etapă purulentă.
- Complicații și consecințe. În acest stadiu, mastita la copii este periculoasă, deoarece se poate dezvolta cu viteza fulgerului și se poate transforma în sepsis. Este necesar să începeți tratamentul cât mai curând posibil și, dacă este necesar, la recomandarea unui medic, să fiți de acord operatie chirurgicala. Deși o astfel de operație va avea consecințe nedorite pentru viitoarea mamă, este efectuată din motive de sănătate și nu este discutată.
Diagnosticare
Pentru mai târziu în viață, mastita la fete este mai periculoasă decât la băieți, deoarece canalele de lapte se pot bloca, iar în viitor se poate observa asimetria glandelor mamare. ÎN adolescent există și consecințe nedorite: atunci când o fată crește, devine mamă, poate avea probleme cu alăptarea. Apoi aceste femei vor fi incluse în grupul de risc pentru oncologie, mastopatie.
Din metode suplimentare sondaje, este suficient să se determine teste clinice generale. Analiza generala sângele copilului prezintă adesea leucocitoză ridicată cu o schimbare de înjunghiere, o creștere a VSH. Cu toate acestea, din cauza imaturității sistemului imunitar, este posibil să nu existe modificări pronunțate ale imaginii sanguine. Dar acest lucru nu exclude un proces infecțios acut.
Tratament
Tactici măsuri medicale depinde de stadiul și prevalența procesului.
În stadiile inițiale - seroase și infiltrative - tratamentul se limitează adesea la metode conservatoare. Copilului se stabilește odihna la pat, se aplică frig pe glanda mamară. Ei fac un studiu bacteriologic și prescriu un antibiotic, ținând cont de sensibilitatea florei bacteriene. În paralel, se efectuează terapie antipiretică, analgezică și antiinflamatoare. De obicei asta preparate medicale, Unde substanta activa paracetamolul actioneaza - poate fi folosit inca din primele zile de viata ale copilului. În plus, se folosesc medicamente aplicație locală- unguente solubile in apa cu actiune analgezica, antibacteriana, favorizand in acelasi timp vindecarea.
Odată cu formarea flegmonului și a abcesului copilului, aceștia operează imediat. Zonele afectate ale glandei sunt deschise, spălate și drenate. Tratamentul cu antibiotice al copilului este continuat la discreția medicului.

Terapia complementară
Folosiți fonduri Medicină tradițională cu aplicarea diferitelor unguente, tincturi, ulei de camfor adesea nerecomandate de medici. Toate acestea pot duce la consecințe triste, pentru că. există pericolul de infecție și de intrare a alergenilor în corpul copilului. Prin urmare, este mai bine să urmați cu strictețe recomandările medicului și să nu vă implicați în activități de amatori.
Tratamentul reparator, fizioterapeutic este adesea prescris în perioada de recuperare. prescrierea de vitamine, complexe minerale, precum și o alimentație echilibrată adecvată va ajuta copilul să se recupereze mai repede, să devină mai puternic.
Acestea sunt consecințele care pot fi ca urmare a unei atitudini neatente și a neglijării regulilor simple de igienă pentru un bebeluș, iar „regula de aur a medicinei” - prevenirea unei boli este mai ușoară decât tratamentul!
Dar această părere este eronată, deoarece poate apărea și la femeile care nu au născut niciodată copii, precum și la bărbați și chiar la nou-născuți.
Ce este mastita (cod ICD 10), ce este și care sunt cauzele dezvoltării bolii - să vorbim despre asta.
In contact cu
semne
 Această boală se caracterizează prin inflamarea uneia și, în unele cazuri, a ambelor glande mamare.
Această boală se caracterizează prin inflamarea uneia și, în unele cazuri, a ambelor glande mamare.
În același timp, o persoană experimentează durere, pieptul devine eterogen, apar foci în el, este nepoliticos, piele fard de obraz, temperatura corpului crește și uneori apar scurgeri neobișnuite (puroi).
Când apar primele semne ale acestei boli, trebuie să consultați un specialist, mai ales când este vorba de o mamă care alăptează. .
Este important de știut: continua alăptarea este imposibil cu o formă purulentă de mastită, deoarece aceasta poate dăuna sănătății unui nou-născut.
 Bazat curs clinic Boala mastita poate fi:
Bazat curs clinic Boala mastita poate fi:
- Acut - o formă a bolii în care procesul inflamator afectează țesutul mamar. În cele mai multe cazuri, suferă de femeile care au devenit mame pentru prima dată, ai căror copii sunt alăptați;
- Cronică - o formă a bolii observată de mult timp și, uneori, pentru toată viața. Una dintre soiurile sale este mastita plasmocitară, care apare în principal la femeile în vârstă.
Cauzele mastitei lactaționale:
- Expresia insuficientă a laptelui, ducând la stagnare. Care se poate combate cu ajutorul decantarii atenta cu mainile sau cu pompa de san. În caz contrar, o astfel de stagnare poate duce la formarea mastitei;
- Înfrângerea glandelor mamare prin infecții prin răni și fisuri care au apărut ca urmare a atașării necorespunzătoare a copilului la sân. Un prim exemplu este Staphylococcus aureus.
Comentariul doctorului: diverse boli glanda tiroida, hipertensiunea arterială contribuie și ea la dezvoltarea mastita.
Cauzele mastita non-lactationala:
- Infecția glandelor mamare;
- Deteriorarea sănătății la adulți sau perioada perinatală la nou-născuți.
Care este scopul principal al clasificării
 Există o clasificare internațională a absolut tuturor bolilor, al cărei scop principal este de a atribui o clasă și un cod fiecărei condiții umane specifice.
Există o clasificare internațională a absolut tuturor bolilor, al cărei scop principal este de a atribui o clasă și un cod fiecărei condiții umane specifice.
Cunoscându-l, un alt medic, om de știință sau rudă poate afla ce fel de boală are pacientul și poate trage concluzii adecvate despre starea sa de sănătate. Acest document este actualizat, completat periodic și de fiecare dată când este dat un număr de revizuire.
Numărul 10 este numărul ultimei revizuiri, ei ar trebui să fie ghidați de specialiști în practica lor.
Codul bolii
 Bolile glandei mamare sunt caracterizate printr-o clasă de boală de la N60 - N64, mastita corespunde cu N 61. Urmează un bloc de coduri de la 085 la 092, care descrie principalele complicații care au apărut după o naștere standard.
Bolile glandei mamare sunt caracterizate printr-o clasă de boală de la N60 - N64, mastita corespunde cu N 61. Urmează un bloc de coduri de la 085 la 092, care descrie principalele complicații care au apărut după o naștere standard.
În conformitate cu clasificare internationala bolile 10 revizuire (ICD 10) mastita corespunde următoarelor coduri 091-092:
- Mastita, a cărei apariție se datorează nașterii unui copil - 091;
- Purulent - 091,1;
- Nepurulent - 091.2.
- Cauzele bolii pot fi determinate de următorul cod:
- Durere sau fisura mamelonului - 092.1;
- Încălcarea naturii nespecificate 092.2;
- Încălcări care au ca rezultat inițial puțin sau deloc lapte 092.3;
- Productie redusa de lapte matern 092.4;
- Lipsa laptelui sau producerea acestuia în cantități insuficiente după hrănirea normală, uneori legată de sănătatea maternă 092,5;
- Tulburări asociate cu producția excesivă de lapte și, uneori, dezvoltarea lactostazei. Codurile 092.6 și respectiv 092.7.
Codul bolii la copii
 Blocul de coduri P00-P96 caracterizează starea nou-născuților. Mastita la nou-născuți este clasificată la codul P39.0.
Blocul de coduri P00-P96 caracterizează starea nou-născuților. Mastita la nou-născuți este clasificată la codul P39.0.
Apare la sugari ca urmare a nivel avansat hormonii le-au trecut cu sângele mamei. Tratamentul în acest caz nu este necesar, deoarece boala se rezolvă în câteva săptămâni de la momentul nașterii copilului fără intervenția specialiștilor.
Ia-ti notite: un copil care are această boală este cel mai vulnerabil, așa că este necesar să se facă cerințe speciale cu privire la curățenia în casă, precum și să se monitorizeze respectarea regulilor de igienă a tuturor membrilor familiei.
Folosind codurile acestei clasificări a bolilor, medicii rezumă informații din întreaga lume despre numărul de cazuri, cele mai multe moduri eficienteși metodele de îngrijire, precum și analiza stării pacientului.
Urmăriți următorul videoclip despre caracteristicile unei boli precum mastita:
Alegerea tacticii de tratament depinde de stadiul de dezvoltare a bolii și implică rezolvarea următoarelor sarcini: păstrarea sau încetarea lactației, lupta împotriva agentului cauzal al bolii, igienizarea focarelor purulente (dacă se formează) . Pacienții cu inflamație postpartum glandelor mamare, se recomandă oprirea temporară a alăptării copilului. Secreția de lapte este suprimată numai la un număr mic de pacienți cu anumite indicații: progresia rapidă a inflamației cu trecerea la o fază infiltrativă în 1-3 zile cu terapie adecvată, reapariția mastita purulente după intervenție chirurgicală, forme flegmonoase și gangrenoase, rezistență postoperatorie la antibiotice, decompensare din partea altor organe și sisteme.
Înainte de trecerea inflamației într-o formă purulentă, baza tratamentului este medicamente antibacteriene selectate ținând cont de sensibilitatea agentului infecțios. Pe lângă terapia etiotropă, se folosesc agenți patogenetici și simptomatici care contribuie la o recuperare mai rapidă și previne complicațiile. De obicei, în tratamentul formei de lactație a mastitei, se folosesc următoarele:
Antibiotice. Un curs de terapie cu antibiotice este prescris imediat după stabilirea diagnosticului și corectat în funcție de rezultatele datelor de examinare bacteriologică. Utilizați peniciline sintetice, cefalosporine, aminoglicozide, preparate combinate, derivați ai nitroimidazolului.
Agenți antifungici. Medicamente antibacteriene moderne o gamă largă acțiunile împreună cu agenții patogeni distrug microflora naturală. Prin urmare, medicamentele antifungice sunt indicate pentru prevenirea suprainfectiei, disbacteriozei si candidozei.
Mijloace de îmbunătățire a imunității. Pentru stimularea protecției nespecifice se folosesc imunomodulatorii, imunocorectorii, complexele vitamine-minerale. Pentru a crește reactivitatea specifică, se utilizează toxoid stafilococic, plasmă anti-stafilococică și gamma globulină.
Antihistaminice. Luarea mai multor antibiotice pe fondul reactivității tisulare alterate provoacă adesea reactii alergice, pentru prevenirea cărora sunt prescrise medicamente cu efect antihistaminic, iar în cazurile mai severe - glucocorticoizi.
terapie prin perfuzie.Începând cu forma infiltrativă a mastitei, este indicată introducerea de soluții coloidale sintetice, formulări pe bază de dextrani și preparate proteice. Medicamente dintre aceste grupe permit corectarea tulburărilor metabolice, menținând funcțiile principalelor sisteme ale corpului.
Identificarea inflamației purulente este o indicație directă pentru igienizarea chirurgicală a focarului patologic. Ținând cont de forma procesului inflamator, se deschide și se drenează mastita sau se puncționează un abces, urmat de drenaj. Intervenția chirurgicală efectuată corespunzător vă permite să opriți răspândirea procesului inflamator, să păstrați cât mai mult posibil parenchimul mamar și să asigurați un rezultat cosmetic optim. După operație, pacientului i se prescrie o terapie medicamentoasă complexă.
Sistem tratament combinat mastita care apare în perioada de lactație prevede utilizarea activă a metodelor de fizioterapie. Pacienților cu inflamație seroasă li se prezintă ultrasunete, radiații ultraviolete, pansamente ulei-unguente cu camfor sau ulei de vaselină, liniment balsamic, unguent de butadienă. Odată cu trecerea bolii la stadiul infiltrativ, încărcăturile termice cresc. După intervenția pentru mastita purulentă lactațională se recomandă doze UHF subtermale, doze UVR suberitemice și ușor eritemice.