Pomimo odniesionych znaczących sukcesów nowoczesna medycyna w leczeniu i zapobieganiu infekcjom ropne zapalenie sutka jest nadal istotne problemu chirurgicznego. Długie okresy hospitalizacji, wysoki odsetek nawrotów i związana z tym konieczność powtarzania operacji, przypadki ciężkiej sepsy i złe efekty kosmetyczne leczenia nadal towarzyszą tej powszechnej patologii.
Kod ICD-10
N61 Choroby zapalne piersi
Przyczyny ropnego zapalenia sutka
Ropne zapalenie sutka w okresie laktacji występuje u 3,5–6,0% rodzących kobiet. U ponad połowy kobiet występuje w ciągu pierwszych trzech tygodni po porodzie. Ropne zapalenie sutka poprzedza laktostaza. Jeśli to drugie nie ustąpi w ciągu 3-5 dni, rozwija się jedna z postaci klinicznych.
Obraz bakteriologiczny ropnego zapalenia sutka w okresie laktacji został dość dobrze poznany. W 93,3-95,0% przypadków jest to spowodowane przez Staphylococcus aureus, wykrywany w monokulturze.
Ropne zapalenie sutka poza laktacją występuje 4 razy rzadziej niż zapalenie sutka w okresie laktacji. Przyczynami jego wystąpienia są:
- uraz piersi;
- ostry ropno-zapalny i choroby alergiczne skóra i Tkanka podskórna gruczoł sutkowy (czyrak, karbunkuł, egzema drobnoustrojowa itd.);
- mastopatia włóknisto-torbielowata;
- łagodne nowotwory pierś (gruczolakowłókniak, brodawczak wewnątrzprzewodowy itp.);
- nowotwory złośliwe piersi;
- implantacja obcych materiałów syntetycznych do tkanki gruczołu;
- specyficzne choroby zakaźne gruczołu sutkowego (promienica, gruźlica, kiła itp.).
Obraz bakteriologiczny ropnego zapalenia sutka poza laktacją jest bardziej zróżnicowany. W około 20% przypadków wykrywa się bakterie z rodziny Enterobacteriaceae, P. aeruginosa, a także infekcję beztlenową inną niż Clostridium w związku ze Staphylococcus aureus lub Enterobacteriaceae.
Spośród wielu klasyfikacji ostrego ropnego zapalenia sutka podanych w literaturze na największą uwagę zasługuje szeroko rozpowszechniona klasyfikacja N. N. Kanshina (1981).
I. Ostra surowicza.
II. Ostry infiltracyjny.
III. Ropniejące ropne zapalenie sutka:
- Apostematyczne ropne zapalenie sutka:
- ograniczony,
- rozproszony.
- Ropień piersi:
- samotny,
- wielojamowy.
- Mieszane ropnie ropne zapalenie sutka.
Objawy ropnego zapalenia sutka
Ropne zapalenie sutka w okresie laktacji rozpoczyna się ostro. Zwykle przechodzi przez etapy postaci surowiczej i naciekowej. Gruczoł sutkowy nieznacznie zwiększa swoją objętość i pojawia się przekrwienie skóry nad nim, od ledwo zauważalnego do jasnego. Podczas badania palpacyjnego określa się ostro bolesny naciek bez wyraźnych granic, w środku którego można wykryć ognisko zmiękczenia. Dobro kobiety znacznie ucierpi. Silne osłabienie, zaburzenia snu, utrata apetytu, podwyższona temperatura ciała do 38-40°C, pojawiają się dreszcze. Kliniczne badanie krwi wykazuje leukocytozę z przesunięciem neutrofilowym, wzrost ESR.
Ropne zapalenie sutka występujące poza laktacją ma bardziej niewyraźny obraz kliniczny. Na początkowych etapach obraz zależy od kliniki choroby podstawowej, której towarzyszy ropne zapalenie tkanki piersi. Najczęściej ropne zapalenie sutka niezwiązane z laktacją występuje w postaci ropnia podotoczkowego.
Rozpoznanie ropnego zapalenia sutka
Ropne zapalenie sutka rozpoznaje się na podstawie typowych objawów proces zapalny i nie sprawia żadnych trudności. W przypadku wątpliwości co do rozpoznania, znaczną pomoc stanowi nakłucie gruczołu sutkowego grubą igłą, które pozwala określić lokalizację, głębokość ropnego zniszczenia, charakter i ilość wysięku.
W najtrudniejszych przypadkach do rozpoznania (na przykład apostematous ropne zapalenie sutka) USG gruczołu sutkowego pozwala wyjaśnić etap procesu zapalnego i obecność ropnia. Podczas badania w postaci niszczącej określa się zmniejszenie echogeniczności tkanki gruczołu wraz z tworzeniem się stref hipoechogeniczności w miejscach gromadzenia się treści ropnej, rozszerzaniem przewodów mlecznych i infiltracją tkanek. W przypadku ropnego zapalenia sutka bez laktacji ultradźwięki pomagają zidentyfikować guzy piersi i inne patologie.
Leczenie ropnego zapalenia sutka
Wybór dostępu chirurgicznego zależy od lokalizacji i objętości zajętej tkanki. W przypadku ropnego zapalenia sutka podotoczkowego i centralnego śródsutkowego wykonuje się nacięcie okołootoczkowe. Na małym gruczole sutkowym z tego samego dostępu można wykonać CHO, zajmując nie więcej niż dwie ćwiartki. W leczeniu chirurgicznym ropnego zapalenia sutka rozciągającego się do 1-2 ćwiartek górnych lub przyśrodkowych, przy postaci śródwymieniowej górnych ćwiartek, wykonuje się nacięcie promieniowe według Angerera. Według Mostkovoya dostęp do bocznych ćwiartek gruczołu sutkowego odbywa się przez zewnętrzny fałd przejściowy. Gdy ognisko stanu zapalnego zlokalizowane jest w dolnych kwadrantach, przy retrosutkowym i całkowitym ropnym zapaleniu sutka, wykonuje się nacięcie gruczołu sutkowego metodą Henninga, poza niezadowalającym efektem kosmetycznym, rozwojem mammoptozy Bardengeuera, która przebiega wzdłuż możliwy jest dolny fałd przejściowy gruczołu sutkowego. Podejścia Genniga i Rowninsky'ego nie są kosmetyczne, nie mają żadnych przewag nad wymienionymi powyżej, dlatego obecnie praktycznie nie są stosowane.

U źródła leczenie chirurgiczne ropne zapalenie sutka opiera się na zasadzie HOGO. Wielu chirurgów nadal niejednoznacznie określa zakres wycięcia zajętej tkanki piersi. Aby zapobiec deformacji i zniekształceniu gruczołu sutkowego, niektórzy autorzy preferują łagodne metody leczenia, polegające na otwarciu i opróżnieniu ogniska ropnego z małego nacięcia z minimalną nekrektomią lub bez niej. Inni, często zauważając przy takiej taktyce długotrwałe utrzymywanie się objawów zatrucia, wymagają dużej potrzeby powtarzane operacje, przypadki sepsy związane z niewystarczającym usunięciem zajętej tkanki i postępem procesu, naszym zdaniem słusznie przemawiają na korzyść radykalnego COGO.
Wycięcie nieżywotnej i naciekającej tkanki piersi przeprowadza się w obrębie zdrowej tkanki, przed pojawieniem się krwawienia włośniczkowego. W przypadku ropnego zapalenia sutka bez laktacji na tle mastopatii włóknisto-torbielowatej, gruczolakowłókniaków, wykonuje się interwencję za pomocą rodzaju resekcji sektorowej. We wszystkich przypadkach ropnego zapalenia sutka należy to zrobić badanie histologiczne usunięte tkanki, aby wykluczyć nowotwory złośliwe i inne choroby gruczołu sutkowego.
Zagadnienie stosowania szwu pierwotnego lub pierwotnego opóźnionego po radykalnym COGO z drenażem i przemywaniem przepływowo-aspiracyjnym rany w postaci ropnia jest szeroko omawiane w literaturze. Zwracając uwagę na zalety tej metody i związane z tym skrócenie czasu trwania leczenie szpitalne, należy jednak zauważyć, że istnieje dość duża częstotliwość ropienia ran, którego statystyki są w dużej mierze ignorowane w literaturze. Według A.P. Czadajewa (2002) częstość ropienia ran po założeniu pierwotnego szwu w klinice mającej na celu leczenie ropnego zapalenia sutka wynosi co najmniej 8,6%. Pomimo niewielkiego procentu ropienia, jest on nadal bezpieczniejszy dla ogółu społeczeństwa zastosowanie kliniczne należy rozważyć metoda otwarta leczenie ran, a następnie zastosowanie pierwotnego opóźnionego lub szew wtórny. Wynika to z faktu, że klinicznie nie zawsze jest możliwa odpowiednia ocena stopnia uszkodzenia tkanki w procesie ropno-zapalnym, a zatem przeprowadzenie całkowitej nekrektomii. Nieuniknione powstawanie wtórnej martwicy, duże zanieczyszczenie rany mikroorganizmy chorobotwórcze zwiększają ryzyko nawrotu ropnego zapalenia po założeniu szwu pierwotnego. Rozległa pozostała wnęka powstała po rodnikowym CHO jest trudna do wyeliminowania. Nagromadzony wysięk lub krwiak prowadzi do częstego ropienia rany nawet w warunkach pozornie odpowiedniego drenażu. Pomimo pierwotnego zagojenia się rany piersi, efekt kosmetyczny po zabiegu chirurgicznym przy użyciu szwu pierwotnego zwykle pozostawia wiele do życzenia.
Większość lekarzy stosuje dwuetapową strategię leczenia ropnego zapalenia sutka. W pierwszym etapie przeprowadzamy radykalne COGO. Ranę leczymy w sposób otwarty, stosując maści rozpuszczalne w wodzie, roztwory jodoforu lub sorbenty drenujące. W przypadku SIRS i rozległych uszkodzeń gruczołu sutkowego zalecamy terapię przeciwbakteryjną (oksacylina 1,0 g 4 razy dziennie domięśniowo lub cefazolina 2,0 g 3 razy domięśniowo). W przypadku ropnego zapalenia sutka poza laktacją, empirycznie terapia antybakteryjna obejmuje cefazolinę + metronidazol lub linkomycynę (klindamycynę) lub amoksyklaw w monoterapii.
Podczas leczenia pooperacyjnego chirurg ma możliwość kontrolowania procesu rany, kierując go we właściwym kierunku. Z biegiem czasu zmiany zapalne w okolicy rany stopniowo zanikają, a jej zanieczyszczenie mikroflorą zmniejsza się poniżej poziom krytyczny wgłębienie jest częściowo wypełnione granulatem.
W drugim etapie, po 5-10 dniach, wykonujemy przeszczep skóry rany piersi z wykorzystaniem miejscowej tkanki. Biorąc pod uwagę, że ponad 80% pacjentów z ropnym zapaleniem sutka to kobiety w wieku poniżej 40 lat, etap leczenie rehabilitacyjne Uważamy, że jest to niezwykle ważne i konieczne dla uzyskania dobrych efektów kosmetycznych.
Przeszczepy skóry wykonujemy metodą J. Zoltana. Wycina się krawędzie skóry, ściany i dno rany, nadając jej, jeśli to możliwe, kształt klina wygodny do szycia. Ranę drenuje się cienkim perforowanym drenażem wyprowadzanym przez przeciwotwory. Pozostałą ubytek likwidujemy poprzez założenie głębokich szwów wchłanialnych nici na atraumatyczną igłę. Na skórę zakłada się szew śródskórny. Drenaż podłączony jest do aspiratora pneumatycznego. Nie ma potrzeby ciągłego przemywania rany przy zastosowaniu dwuetapowej taktyki leczenia; przeprowadza się jedynie aspirację wydzieliny z rany. Drenaż usuwa się zwykle trzeciego dnia. W przypadku laktoroku drenaż może pozostać w ranie przez dłuższy czas. Szew śródskórny usuwa się po 8-10 dniach.
Wykonanie przeszczepu skóry po ustąpieniu procesu ropnego może zmniejszyć liczbę powikłań do 4,0%. Jednocześnie zmniejsza się stopień deformacji gruczołu sutkowego i zwiększa się efekt kosmetyczny interwencji.
Zwykle proces ropno-zapalny wpływa na jeden gruczoł sutkowy. Obustronne ropne zapalenie sutka w okresie laktacji występuje dość rzadko, występuje jedynie w 6% przypadków.
W niektórych przypadkach, gdy ropne zapalenie sutka powoduje płaską ranę gruczołu sutkowego małe rozmiary, jest zszyty szczelnie, bez stosowania drenażu.
Leczenie ciężkich postaci ropnego nielaktacyjnego ropnego zapalenia sutka, przebiegającego z udziałem flory beztlenowej, szczególnie u pacjentów z powikłanym wywiadem, nastręcza znacznych trudności. Rozwój sepsy na tle rozległego ogniska ropno-nekrotycznego prowadzi do wysokiej śmiertelności.
Nielaktacyjne zapalenie sutka to proces zapalny w gruczole sutkowym, wywołany przez infekcja bakteryjna, chemiczny lub urazy mechaniczne. Patologia nie jest związana z karmieniem piersią i występuje u pacjentów na tle zaburzeń równowagi hormonalnej lub innych choroba zakaźna. Zagrożone są kobiety w wieku od 15 do 45–50 lat. W ICD-10 ta postać zapalenia sutka znajduje się w sekcji N60–N64 „Choroby piersi niezwiązane z porodem”. Patologii przypisano numer N61.
Główne powody
Zapalenie sutka niezwiązane z laktacją jest wywoływane przez drobnoustroje i bakterie, które przedostają się do przewodów mlecznych i rozprzestrzeniają się do tkanki łącznej. U większości pacjentów jeden kwadrant piersi ulega zapaleniu, rzadziej - kilka na raz.
Ostry i w 69–85% przypadków powoduje Staphylococcus aureus. Przewlekłe – drobnoustroje Gram-ujemne oporne na klasyczną antybiotykoterapię.
Zakażenie dostaje się do gruczołów sutkowych na dwa sposoby: z zewnątrz i od wewnątrz. Typowe przyczyny zewnętrzne obejmują:
- urazy mechaniczne klatki piersiowej;
- popękane sutki;
- chirurgia plastyczna powiększania piersi za pomocą implantów żelowych lub silikonowych;
- częsta wydzielina z sutków spowodowana zaburzenia hormonalne;
- hipotermia.
Czynnik wywołujący zapalenie sutka może również przedostać się do przewodów mlecznych Jama ustna partner seksualny z bólem gardła, przewlekłym zapaleniem migdałków lub próchnicą. Do zakażenia dochodzi podczas gry wstępnej lub stosunku płciowego.
Bakterie dostają się również do gruczołów sutkowych poprzez układ limfatyczny. U kobiet z nielaktacyjnym zapaleniem sutka często diagnozuje się ostre lub utajone choroby zapalne innych chorób narządy wewnętrzne. Do najczęstszych powodów należą:
- odmiedniczkowe zapalenie nerek;
- przewlekłe zapalenie migdałków;
- zapalenie macicy lub przydatków;
- gruźlica;
- HIV i AIDS;
- choroby krwi;
- zaawansowana próchnica.
Pozalaktacyjne formy zapalenia sutka są również powiązane z zaburzeniami hormonalnymi kobiece ciało. Choroba występuje na tle wzrostu lub spadku estrogenu i prolaktyny, a także na tle formacji włóknisto-torbielowatych w piersi.
Istnieją trzy najbardziej niebezpieczne okresy:
- Nastolatek, 14–18 lat. Jajniki syntetyzują dużo estrogenu, a odporność spada z powodu aktywnej restrukturyzacji organizmu. Zmiany hormonalne a problemy z układem odpornościowym stwarzają warunki do rozwoju stanu zapalnego.
- Rozrodczy, 19–35 lat. Istnieje duże prawdopodobieństwo wystąpienia dyshormonalnego rozrostu i formacji włóknisto-torbielowatych w piersi. Zapalenie sutka występuje z powodu aktywnego wzrostu tkanka łączna i przerost gruczołów.
- Premenopauza, 45–55 lat. Zmniejsza się stężenie estrogenów i odporność, wzrasta wrażliwość na drobnoustroje i bakterie.
Rodzaje zapalenia sutka niezwiązanego z laktacją
Zapalenie sutka niezwiązane z laktacją dzieli się na dwa typy: ostre i przewlekłe. Na ostry przebieg choroby, zapalenie szybko się rozprzestrzenia miękkie tkaniny. Płyn gromadzi się wewnątrz gruczołu sutkowego, a następnie tworzy się kapsułka wypełniona ropną zawartością lub nawet kilkoma. Torbiel powiększa się i jeśli nie jest odpowiednio leczona, może przekształcić się w ropień.
Na postać przewlekła W klatce piersiowej wyczuwalny jest niewielki, bezbolesny guzek. Nie powoduje praktycznie żadnego dyskomfortu, dlatego niektórym pacjentom zaleca się po prostu obserwowanie guza i nic nie robienie. Inne są przepisywane chirurgia I terapia hormonalna aby zapobiec nawrotom.
Niebezpieczeństwo choroby
Ropne zapalenie sutka poza laktacją może powodować ropień i martwicę tkanki piersi. Zaawansowana postać choroby powoduje sepsę – zatrucie krwi, które prowadzi do ciężkiego zatrucia organizmu i śmierci.
Ostra postać zapalenia sutka poza laktacją niewłaściwe leczenie staje się chroniczna. U pacjentów z przewlekła choroba W piersi często dochodzi do nawrotów i pojawiają się przetoki ropne wymagające leczenia operacyjnego.
Przewlekłe zapalenie sutka stwarza także warunki do rozwoju raka piersi. Objawy chorób są podobne, dlatego kobiety z podejrzanymi objawami nie powinny odmawiać kompleksowego badania i samoleczenia.
Objawy
U Różne formy Zapalenie sutka ma różne objawy. Wersja ostra zaczyna się nagle. Najpierw w okolicy sutka pojawia się niewielki guzek. Towarzyszy mu obrzęk gruczołu sutkowego, zaczerwienienie skóry i wzrost temperatury do 37–38 stopni. W klatce piersiowej pojawia się lekkie uczucie dokuczliwy ból. Jest to pierwszy lub surowiczy etap zapalenia sutka niezwiązanego z laktacją.
Kiedy etap surowiczy staje się naciekowy, temperatura wzrasta do 38–39 stopni i pojawiają się dodatkowe objawy:
- twarde pojedyncze lub wielokrotne grudki, które bolą przy naciśnięciu;
- silny obrzęk i powiększenie piersi;
- bóle głowy, osłabienie, zawroty głowy i inne oznaki zatrucia;
- silny, dokuczliwy ból.
Etap naciekowy może przekształcić się w etap ropny. U pacjenta wystąpią zwiększone objawy zatrucia, a węzły chłonne pod pachami staną się zaognione. Formacje wewnątrz gruczołu sutkowego staną się bardziej miękkie i bardziej elastyczne, wypełnione ropą. Ból w klatce piersiowej nasili się i rozprzestrzeni na węzły chłonne. U niektórych pacjentów ból promieniuje do okolicy pod łopatką i ogranicza ruchomość kończyn górnych.
Objawy przewlekłego zapalenia sutka nie są tak wyraźne. W badaniu ultrasonograficznym stwierdza się obecność nacieku lub ropnia, jednak zagęszczenie zwykle nie jest bolesne w badaniu palpacyjnym i nie towarzyszy mu zatrucie organizmu. W ciężkich przypadkach u kobiet mogą rozwinąć się przetoki z niewielką ilością wydzieliny.
Przewlekłe zapalenie sutka niezwiązane z laktacją charakteryzuje się także:
- zwiększone stężenie leukocytów i ESR we krwi;
- objawowe niedociśnienie;
- kardiopalmus;
- wydzielanie ropy z dotkniętego sutka;
- deformacja gruczołów sutkowych.
W przewlekłym nielaktacyjnym zapaleniu sutka, będącym następstwem powiększenia piersi żelem poliakryloamidowym, przetoki mogą rozprzestrzeniać się na klatkę piersiową i ściany jamy brzusznej, powodując masywne ropienie.
Diagnostyka
Przy pierwszych objawach zapalenia gruczoł sutkowy należy pokazać lekarzowi ginekologowi lub chirurgowi. Lekarz może postawić wstępną diagnozę po badaniu wzrokowym i badaniu palpacyjnym piersi.
Dodatkowe badania pomogą potwierdzić diagnozę i ustalić przyczynę zapalenia sutka poza laktacją:
- USG piersi w celu wykluczenia raka;
- ogólna analiza krwi;
- ogólna analiza moczu;
- wysiew ropy z sutka lub przetoki na pożywkę;
- biopsja.
Jeżeli USG nie daje dokładnych wyników, lekarz kieruje kobietę na mammografię. Procedura pomoże odróżnić zapalenie sutka niezwiązane z laktacją od nieprawidłowości przewodów i zrazików mlecznych, a także od raka piersi.
U pacjentów z ropniem i postacią flegmoniczną zaleca się nakłucie formacji i badanie bakteriologiczne jego zawartości. Kobieta też powinna odejść kompleksowe badanie w celu ustalenia, jaka choroba spowodowała brak równowagi hormonalnej lub obniżoną odporność i rozwój zapalenia sutka.
Leczenie
Nielaktacyjne zapalenie sutka w postaci surowiczej i naciekowej leczy się metodami zachowawczymi. W stanach ropnia, naciekowo-ropnego i flegmicznego wymagana jest interwencja chirurgiczna.
Leczenie zachowawcze
W początkowej fazie choroby kobietom zaleca się przykładanie okładów z lodu na obszar objęty stanem zapalnym. Miejscowa hipotermia spowalnia rozwój infekcji, zmniejsza obrzęki, bolesne doznania i zaczerwienienie skóry. Zimne okłady owinięte są w ściereczkę lub ręcznik, aby zapobiec odmrożeniom.
Przydaje się pacjentom noszenie specjalnej bielizny, która unosi gruczoły sutkowe i chroni przed ciężki obrzęk i uczucie ciężkości. Zimne okłady i biustonosze podtrzymujące uzupełniane są niesteroidowymi lekami przeciwzapalnymi:
- butadion;
- Ibuprofen;
- Aspiryna.
Usuwa się obrzęk i ciężkość gruczołu sutkowego leki przeciwhistaminowe. Za najbardziej skuteczne uważa się:
- Tavegil;
- difenhydramina;
- Pipolfen;
- Suprastin.
Na osłabioną odporność i przyśpieszenie powrotu do zdrowia leki uzupełniony kompleksami multiwitaminowymi zawierającymi witaminy A i E.
Jeśli pacjent skarży się na silny ból w klatce piersiowej, przepisuje się leki przeciwbakteryjne, podniesiona temperatura lub gorączka, a także gdy zapalenie sutka wykracza poza jeden kwadrant piersi i rozprzestrzenia się na zdrową tkankę.
Naciekowe i surowicze formy choroby leczy się antybiotykami seria penicylin:
- Flukloksacylina;
- oksacylina;
- ampicylina;
- Dikloksacylina;
- klawulanian;
- Amoksycylina.
Antybiotyki penicylinowe można zastąpić cefalosporynami. Do tej grupy leków zalicza się:
- cefadroksyl;
- cefuroksym;
- cefaleksyna;
- Cefaklor.
Oporne formy bakterii i drobnoustrojów leczy się antybiotykami trzeciej i czwartej generacji: aminoglikozydami i fluorochinolonami. Aminoglikozydy obejmują Stretomycynę i Neomycynę. Do grupy fluorochinolonów zalicza się:
- Ofloksacyna;
- Pefloksacyna;
- norfloksacyna;
- sparfloksacyna;
- Cyprofloksacyna.
Antybiotyki przyjmuje się doustnie. W przypadku wydzieliny z sutków podobnej do siary pacjentom można dodatkowo przepisać Parlodel lub podobne leki. Leki z tej grupy hamują laktację i poprawiają gospodarkę hormonalną.
Chirurgia
Ropne zapalenie sutka niezwiązane z laktacją można jedynie leczyć chirurgicznie. W stadiach ropnia i ropnia naciekowo-ropnego formacja zostaje otwarta, a zawartość zostaje wyssana. Manipulację przeprowadza się poprzez małe nacięcie o długości 0,5–1 cm. Wykonuje się je nad miejscem największego gromadzenia się ropy.
Jamę naciekową przemywa się roztworami antyseptycznymi lub antybiotykami. Do środka wkłada się gumowy drenaż i pozostawia na kilka dni. Za pomocą drenażu usuwa się ropę z nacieku i przemywa ranę.
W flegmicznych i zgorzelinowych stadiach zapalenia sutka lekarz może usunąć nie tylko formację, ale także otaczające ją tkanki. Przed operacją pacjentom przepisuje się leczenie przeciwzapalne, które zmniejsza zmianę i pomaga określić wyraźne granice nacieku.
W okresie rehabilitacji kobietom zaleca się leczenie farmakologiczne, aby zapobiec powikłaniom i nawrotom. Po operacji lekarz przepisuje dożylne zastrzyki antybiotyków oraz roztworów chlorku sodu, glukozy i poliglucyny w celu detoksykacji organizmu. Leki przeciwbakteryjne uzupełnia się lekami przeciwhistaminowymi, kompleksami multiwitaminowymi i lekami przeciwzapalnymi.
Zapobieganie
Profilaktyka pozalaktacyjnego zapalenia sutka polega na przestrzeganiu zasad higieny i niezwłocznym zasięgnięciu porady lekarza przy pierwszych objawach choroby. Eksperci nie zalecają samoleczenia i czekania, aż etap naciekowy zamieni się w ropień.
Dla pacjentów z zaburzenia równowagi hormonalnej I mastopatia włóknisto-torbielowata Konieczne jest regularne odwiedzanie ginekologa lub mammologa i monitorowanie stanu gruczołów sutkowych. Kobiety z przewlekłą i ostrą chorobą choroby zapalne narządy wewnętrzne, nie należy odmawiać leczenia, ponieważ obecność infekcji w organizmie prowadzi do obniżenia odporności i stwarza warunki do rozwoju zapalenia sutka.
Niektóre formy zapalenia sutka niezwiązane z laktacją ustępują samoistnie i nie wymagają stosowania specyficzne leczenie, same obserwacje. Inne formy choroby mogą rozwinąć się w poważne patologie z licznymi powikłaniami, dlatego w przypadku jakichkolwiek objawów zapalenia gruczołów sutkowych należy skonsultować się z lekarzem i postępować zgodnie ze wszystkimi instrukcjami wyspecjalizowanego specjalisty.
Choroba ta często występuje w pierwszych miesiącach życia dziecka. Występuje ostro, ze wzrostem temperatury do wysokie wartości, obrzęk gruczołu sutkowego, zmiany koloru skóry w okolicy otoczki i rozwój ropnia. W przypadku nieprawidłowego leczenia może nastąpić uogólnienie procesu wraz z rozwojem składnika septycznego. Częstość występowania tej choroby jest podobna u dziewcząt i chłopców od urodzenia do trzech lat (według statystyk).
Według ICD10 (Międzynarodowa Statystyczna Klasyfikacja Chorób) zapalenie sutka u noworodków ma kod P39.0.
Lekarze na całym świecie bardzo często odwołują się do tej klasyfikacji. Pomaga wyświetlić dane statystyczne i odpowiedzieć na szereg pytań związanych z diagnostyką, leczeniem i rokowaniem różnych chorób.
Zakaźne ropienie gruczołu sutkowego Dziecko występuje często. Może wystąpić u dzieci obu płci w różnych grupach wiekowych. Jednak dziewczynki poniżej jednego miesiąca są bardziej podatne na tę patologię.
Bardzo często rozwój zapalenia sutka u niemowlęcia występuje na tle fizjologicznej mastopatii. Przyczyną mogą być hormony estrogenowe pochodzące od matki. Przechodzą w 7. miesiącu ciąży z matki na płód, a u niemowląt rozwija się zaburzenie równowagi hormonalnej. Przy odpowiednim podejściu i higienie choroba może ustąpić samoistnie w ciągu tygodnia. Samoleczenie może prowadzić do infekcji. Powodem często może być stosowanie maści dezynfekujących, okładów, które matka przykłada na gruczoł, oraz ciasne bandażowanie piersi.

Doktor Komarowski uważa, że ważne jest, aby nie wyrządzać krzywdy w przypadkach, gdy można po prostu zostawić dziecko w spokoju i przestrzegać prostych zasad higieny.
Często nadmierna pielęgnacja może spowodować infekcję (wycieranie myjką, usuwanie szorstkich miejsc, wyciskanie wydzieliny). Ropne zapalenie sutka może rozwinąć się u osłabionego dziecka o obniżonej odporności. Inne przyczyny to ciasne, szorstkie lub brudne ubranie i rzadkie kąpanie dziecka.
Oprócz przyczyn zewnętrznych mogą istnieć przyczyny wewnętrzne, które prowadzą do tej patologii. Są to współistniejące procesy zakaźne i zapalne w organizmie dziecka. Mogą rozprzestrzeniać się poprzez krew lub limfę. Ich terminowe leczenie może zapobiec rozwojowi nowych patologii.
W tym wieku lepiej powstrzymać się od całowania. Infekcja może przedostać się przez usta dziecka i rozprzestrzenić się wewnętrznie. Niebezpieczeństwo ropnego zapalenia sutka wiąże się z możliwością natychmiastowego rozwoju sepsy. Czynnikami ryzyka są także obciążony wywiad położniczo-ginekologiczny, choroby układu moczowo-płciowego, układu oddechowego infekcje wirusowe matka.
Obecnie żywienie naturalne odgrywa ważną rolę. Mleko matki stanowi silną ochronę immunologiczną organizmu dziecka. Sztuczne karmienie od pierwszych dni jest często warunkiem wstępnym redukcji siły ochronne organizm dziecka i rozwój infekcji ropnej.

Objawy zapalenia sutka u dziecka
Obraz kliniczny ropnego zapalenia sutka i karmienia piersią jest podobny, a matki często mylą te diagnozy.
W przypadku mastopatii fizjologicznej, która rozwija się w wyniku braku równowagi hormonalnej, nie ma infekcji ani wysokiej temperatury. Dziecko czuje się całkiem normalnie i spokojnie. Jedynym objawem jest wzrost wielkości gruczołów sutkowych, ale kolor skóry nad nimi nie zmienia się. Może zostać uwolniona pewna ilość szarej lub białej wydzieliny, podobnej do siary. Na odpowiednia opieka karmienie piersią często ustępuje samoistnie bez leczenia. Aby to zrobić, mama potrzebuje tylko:
- dokładnie wyprasuj ubranka i pościel dziecka
- używaj miękkich tkanin bawełnianych
- regularnie kąpać dziecko
Aby uniknąć przedostania się bakterii, można go nakładać sutek suchą, czystą, miękką szmatką, często ją zmieniając. Nie wolno robić okładów (zimnych, gorących), stosować maści, przepisy ludowe, wyciśnij tajemnicę.
Jeśli nie przestrzegasz zasad higieny, nie zwracasz należytej uwagi na opiekę nad dzieckiem lub, odwrotnie, nadmiernie leczysz, możesz dostać infekcji. Ropienie obrzęku gruczołu sutkowego doprowadzi do zespołu objawów patologicznych - ropnego zapalenia sutka.
U niemowląt choroba ta często rozpoczyna się od siódmego do dziesiątego dnia po urodzeniu z objawami zatrucia. Ciepło, zaburzenia snu, stan ogólny dziecka jest niezadowalający, zmniejsza się apetyt, może wystąpić biegunka. Równolegle rozwijają się objawy miejscowe.
Gruczoł sutkowy powiększa się, zwykle po jednej stronie. Skóra wokół otoczki jest początkowo przekrwiona (zaczerwieniena), następnie staje się niebieskawo-fioletowa. Dziecko na dotyk reaguje gwałtownie, krzycząc i płacząc. Zwiększa się temperatura powyżej ogniska, a później dodaje się fluktuację (pulsację) - oznakę powstałego ropnia. Podczas naciśnięcia może uwolnić się niewielka ilość ropy, ale może również nastąpić samoistne uwolnienie ropnej wydzieliny. Objawy te, wskazujące na miejscowy proces zapalny, rozwijają się szybko, choć sekwencyjnie. Przy wyborze należy wziąć pod uwagę etap ropnego zapalenia sutka właściwy rodzaj leczenie.
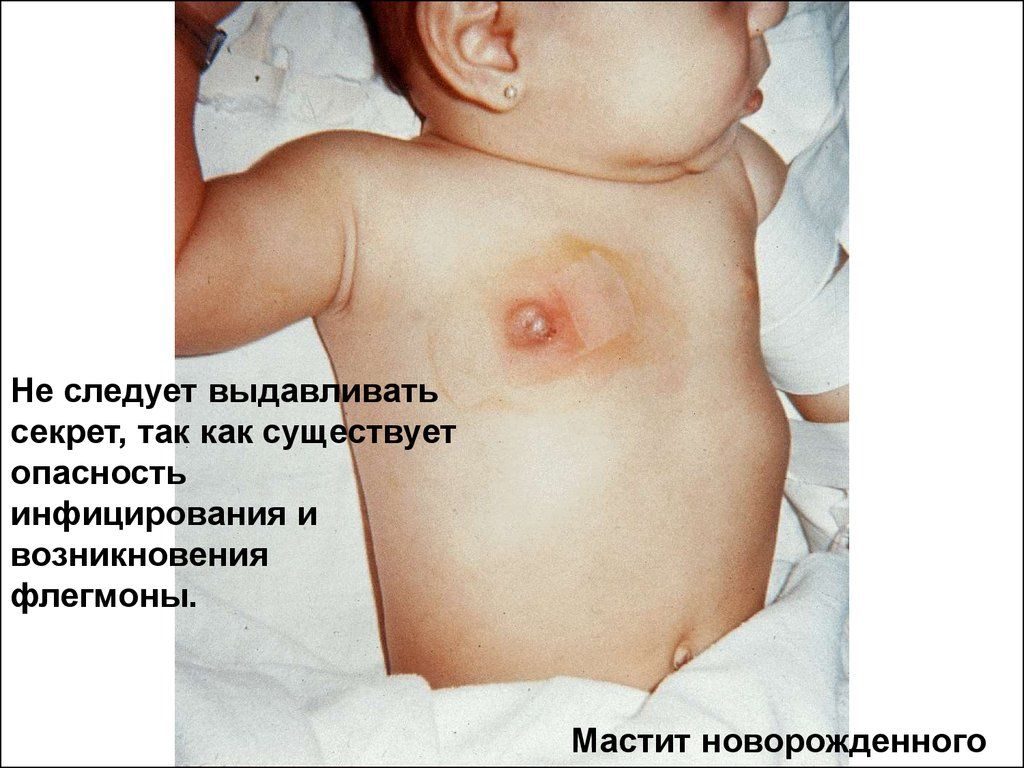
Gradacja
- W początkowej fazie - surowicze zapalenie sutka, zjawiska lokalne są słabo wyrażane przez gromadzenie się płynu surowiczego, kolor skóry często nie ulega zmianie. Charakteryzuje się obrzękiem gruczołu sutkowego, pogorszeniem ogólne warunki dziecko, temperatura jest niska. Na tym etapie wykonują diagnostyka różnicowa z fizjologiczną mastopatią w celu wyboru właściwej taktyki leczenia.
- Etap infiltracji następuje, gdy proces przenosi się na sąsiednie tkanki, tworząc rozproszoną zmianę, której towarzyszy zaczerwienienie skóry, ból i wysoka temperatura.
- Następnie ogniska nacieku łączą się, gromadzą się leukocyty duże ilości, które zwalczają infekcję, powstaje ropa. Często proces ten może rozprzestrzenić się na leżące poniżej tkanki, tworząc flegmę i gangrenę - etap ropny.
- Komplikacje i konsekwencje. Na tym etapie zapalenie sutka u dzieci jest niebezpieczne, ponieważ może szybko się rozwinąć i przekształcić w posocznicę. Należy jak najszybciej rozpocząć leczenie, a jeśli to konieczne, zgodnie z zaleceniem lekarza, wyrazić na to zgodę chirurgia. Chociaż taka operacja będzie miała niepożądane konsekwencje dla przyszłej matki, jest ona wykonywana ze względów zdrowotnych i nie jest omawiana.
Diagnostyka
W późniejszym życiu zapalenie sutka u dziewcząt jest bardziej niebezpieczne niż u chłopców, ponieważ przewody mleczne mogą się zatkać, a w przyszłości może wystąpić asymetria gruczołów sutkowych. W adolescencja Istnieją również niepożądane konsekwencje: gdy dziewczynka dorośnie i zostanie matką, może mieć problemy z laktacją. Wtedy te kobiety będą zagrożone onkologią i mastopatią.
Z dodatkowe metody badanie jest wystarczające do ustalenia ogólnych testów klinicznych. Analiza ogólna Krew dziecka często wykazuje wysoką leukocytozę z przesunięciem pasma i wzrostem ESR. Jednak ze względu na niedojrzałość układu odpornościowego wyraźne zmiany w obrazie krwi mogą nie być widoczne. Ale to nie wyklucza ostrego procesu zakaźnego.
Leczenie
Taktyka środki terapeutyczne zależy od etapu i zakresu procesu.
W początkowych stadiach – surowiczym i naciekowym – leczenie często ogranicza się do metody konserwatywne. Dziecko układa się w pozycji leżącej i przykłada się zimno do klatki piersiowej. Wykonuje się badanie bakteriologiczne i przepisuje antybiotyk, biorąc pod uwagę wrażliwość flory bakteryjnej. Równolegle prowadzona jest terapia przeciwgorączkowa, przeciwbólowa i przeciwzapalna. Zwykle to Produkty medyczne, Gdzie substancja aktywna Stosuje się paracetamol – można go stosować już od pierwszych dni życia dziecka. Ponadto stosuje się narkotyki aplikacja lokalna- maści rozpuszczalne w wodzie, które działają przeciwbólowo, antybakteryjnie, a jednocześnie wspomagają gojenie.
Kiedy pojawi się ropnia i ropień, dziecko jest natychmiast operowane. Dotknięte obszary gruczołu są otwierane, myte i osuszane. Leczenie dziecka antybiotykami kontynuuje się według uznania lekarza.

Terapia uzupełniająca
Użyj środków Medycyna tradycyjna poprzez zastosowanie różnych maści, nalewek, olejek kamforowy często nie jest zalecane przez lekarzy. Wszystko to może mieć fatalne skutki, bo... istnieje niebezpieczeństwo wprowadzenia infekcji i alergenów do organizmu dziecka. Dlatego lepiej ściśle przestrzegać zaleceń lekarza i nie angażować się w zajęcia amatorskie.
W okresie rekonwalescencji często przepisuje się ogólne leczenie regeneracyjne i fizjoterapeutyczne. Recepta witamin, kompleksy mineralne, a także odpowiednie, zbilansowane odżywianie pomogą dziecku szybciej się zagoić i stać się silniejszym.
Oto konsekwencje, jakie mogą wyniknąć z nieuwagi i zaniedbania prostych zasad higieny dziecka oraz „złotej zasady medycyny” – łatwiej zapobiegać chorobom niż leczyć!
Ale ta opinia jest błędna, ponieważ może pojawić się u kobiet, które nigdy nie rodziły dzieci, a także u mężczyzn, a nawet u noworodków.
Czym jest zapalenie sutka (kod ICD 10), na czym polega i jakie są przyczyny rozwoju choroby – porozmawiajmy o tym.
W kontakcie z
Oznaki
 Choroba ta charakteryzuje się zapaleniem jednego, a w niektórych przypadkach obu gruczołów sutkowych.
Choroba ta charakteryzuje się zapaleniem jednego, a w niektórych przypadkach obu gruczołów sutkowych.
W tym przypadku osoba odczuwa ból, pierś staje się niejednorodna, pojawiają się w niej grudki, staje się szorstka, skóra stają się czerwone, wzrasta temperatura ciała i czasami pojawia się nietypowa wydzielina (ropa).
Kiedy pojawią się pierwsze oznaki tej choroby, warto zgłosić się do specjalisty, zwłaszcza jeśli mówimy o matce karmiącej .
Ważne jest, aby wiedzieć: Kontynuować karmienie piersią Nie jest to możliwe w przypadku ropnej postaci zapalenia sutka, ponieważ może to zaszkodzić zdrowiu noworodka.
 Na podstawie przebieg kliniczny Choroba sutka może być:
Na podstawie przebieg kliniczny Choroba sutka może być:
- Ostra jest formą choroby, w której proces zapalny wpływa na tkankę piersi. W większości przypadków dotyczy kobiet, które po raz pierwszy zostały matkami, a których dzieci karmione są piersią;
- Przewlekła to forma choroby utrzymująca się przez długi czas, a czasami przez całe życie. Jedną z jego odmian jest plazmocytowe zapalenie sutka, które występuje głównie u starszych kobiet.
Przyczyny zapalenia sutka w okresie laktacji:
- Niedostateczna ekspresja mleka, skutkująca stagnacją. Można temu zaradzić poprzez ostrożne odciąganie pokarmu lub odciąganie pokarmu. W przeciwnym razie taka stagnacja może prowadzić do powstania zapalenia sutka;
- Uszkodzenie gruczołów sutkowych w wyniku infekcji poprzez rany i pęknięcia, które powstały w wyniku nieprawidłowego przystawienia dziecka do piersi. Uderzającym przykładem jest Staphylococcus aureus.
Komentarz lekarza: różne choroby Tarczyca, nadciśnienie również przyczyniają się do rozwoju zapalenia sutka.
Przyczyny zapalenia sutka poza laktacją:
- Uszkodzenie gruczołów sutkowych przez infekcję;
- Zły stan zdrowia u dorosłych lub okres okołoporodowy u noworodków.
Jaki jest główny cel klasyfikacji
 Istnieje międzynarodowa klasyfikacja absolutnie wszystkich chorób, której głównym celem jest przypisanie klasy i kodu każdemu konkretnemu schorzeniu człowieka.
Istnieje międzynarodowa klasyfikacja absolutnie wszystkich chorób, której głównym celem jest przypisanie klasy i kodu każdemu konkretnemu schorzeniu człowieka.
Znając go, inny lekarz, naukowiec lub krewny może dowiedzieć się, na jaką chorobę cierpi pacjent i wyciągnąć odpowiednie wnioski na temat jego zdrowia. Dokument ten jest okresowo aktualizowany, uzupełniany i każdorazowo nadawany numer wersji.
Liczba 10 to numer ostatniej rewizji i tym właśnie powinni kierować się specjaliści w swojej praktyce.
Kod choroby
 Choroby piersi charakteryzują się klasą chorobową od N60 do N64, zapalenie sutka odpowiada N 61. Następnie następuje blok kodów od 085 do 092, który opisuje główne powikłania, które powstały po standardowym porodzie.
Choroby piersi charakteryzują się klasą chorobową od N60 do N64, zapalenie sutka odpowiada N 61. Następnie następuje blok kodów od 085 do 092, który opisuje główne powikłania, które powstały po standardowym porodzie.
Zgodnie z klasyfikacja międzynarodowa Choroby 10. rewizji (ICD 10) zapalenie sutka odpowiadają następującym kodom 091-092:
- Zapalenie sutka, którego pojawienie się jest spowodowane urodzeniem dziecka – 091;
- Ropny – 091,1;
- Nieropny – 091,2.
- Przyczyny choroby można określić za pomocą następującego kodu:
- Rana lub pęknięcie sutka – 092,1;
- Naruszenie o nieokreślonym charakterze 092.2;
- Zaburzenia skutkujące początkowo małą ilością mleka lub jego brakiem 092.3;
- Zmniejszona produkcja mleka z piersi 092,4;
- Brak mleka lub jego produkcja w niewystarczające ilości po normalnym karmieniu, czasami związane ze zdrowiem matki 092,5;
- Zaburzenia związane z nadmierną produkcją mleka, a czasami rozwojem laktostazy. Odpowiednio kody 092.6 i 092.7.
Kod choroby u dzieci
 Blok kodów P00-P96 charakteryzuje stan noworodków. Zapalenie sutka u noworodków klasyfikuje się kodem P39.0.
Blok kodów P00-P96 charakteryzuje stan noworodków. Zapalenie sutka u noworodków klasyfikuje się kodem P39.0.
W rezultacie występuje u niemowląt podwyższony poziom hormony przekazywane im wraz z krwią matki. Leczenie w tym przypadku nie jest wymagane, ponieważ choroba ustępuje w ciągu kilku tygodni od urodzenia dziecka bez interwencji specjalistów.
Uwaga: dziecko, u którego zdiagnozowano tę chorobę, jest najbardziej bezbronne, dlatego należy postawić szczególne wymagania dotyczące czystości w domu, a także zapewnić przestrzeganie zasad higieny wszystkim członkom rodziny.
Posługując się kodami tej klasyfikacji chorób, lekarze najczęściej podsumowują informacje z całego świata na temat liczby chorych skuteczne sposoby i sposobów udzielania pomocy, a także analizę stanu pacjenta.
Obejrzyj następujący film o cechach choroby, takiej jak zapalenie sutka:
Wybór taktyki leczenia zależy od etapu rozwoju choroby i obejmuje rozwiązanie następujących problemów: utrzymanie lub przerwanie laktacji, zwalczanie czynnika wywołującego chorobę, odkażanie ropnych ognisk (jeśli się tworzą). Dla pacjentów z zapalenie poporodowe gruczołów sutkowych, zaleca się czasowe zaprzestanie karmienia dziecka piersią. Wydzielanie mleka zostaje zahamowane tylko u niewielkiej liczby pacjentów, jeśli występują pewne wskazania: szybki postęp stanu zapalnego z przejściem do fazy naciekowej w ciągu 1-3 dni przy odpowiedniej terapii, nawrót ropnego zapalenia sutka po operacji, postacie flegmiczne i zgorzelinowe, pooperacyjne oporność na antybiotyki, dekompensacja ze strony innych narządów i układów.
Zanim stan zapalny przejdzie w postać ropną, podstawą leczenia jest leki przeciwbakteryjne, wybrany z uwzględnieniem wrażliwości czynnika zakaźnego. Oprócz terapii etiotropowej stosuje się środki patogenetyczne i objawowe, które przyspieszają powrót do zdrowia i zapobiegają powikłaniom. Zazwyczaj w leczeniu zapalenia sutka w okresie laktacji stosuje się:
Antybiotyki. Natychmiast po postawieniu diagnozy przepisuje się cykl antybiotykoterapii i dostosowuje go na podstawie wyników badania bakteriologicznego. Stosują syntetyczne penicyliny, cefalosporyny, aminoglikozydy, leki kombinowane, pochodne nitroimidazolu.
Środki przeciwgrzybicze. Nowoczesne leki przeciwbakteryjne szeroki zasięg działania wraz z patogennymi mikroorganizmami niszczą naturalną mikroflorę. Dlatego wskazane jest stosowanie leków przeciwgrzybiczych w profilaktyce nadkażenia, dysbiozy i kandydozy.
Środki poprawiające odporność. Aby pobudzić niespecyficzną ochronę, stosuje się immunomodulatory, immunokorektory i kompleksy witaminowo-mineralne. Aby zwiększyć specyficzną reaktywność, stosuje się toksoid gronkowcowy, osocze przeciw gronkowcom i gamma globulinę.
Leki przeciwhistaminowe. Przyjmowanie kilku antybiotyków na tle zmienionej reaktywności tkanek często prowokuje reakcje alergiczne, w celu zapobiegania przepisywanym lekom o działaniu przeciwhistaminowym, a w cięższych przypadkach glukokortykoidom.
Terapia infuzyjna. Zaczynając od naciekowej postaci zapalenia sutka, wskazane jest wprowadzenie syntetycznych roztworów koloidalnych, kompozycji na bazie dekstranów i preparatów białkowych. Leki Grupy te umożliwiają korygowanie zaburzeń metabolicznych i utrzymanie funkcji głównych układów organizmu.
Wykrycie ropnego zapalenia jest bezpośrednim wskazaniem do chirurgicznego oczyszczenia ogniska patologicznego. Biorąc pod uwagę postać procesu zapalnego, zapalenie sutka otwiera się i drenuje lub ropień nakłuwa się, a następnie drenuje. Prawidłowo przeprowadzona interwencja chirurgiczna pozwala zatrzymać rozprzestrzenianie się procesu zapalnego, maksymalnie zachować miąższ gruczołu sutkowego i zapewnić optymalny efekt kosmetyczny. Po operacji pacjentowi przepisuje się kompleksową terapię lekową.
Schemat leczenie skojarzone zapalenie sutka występujące w okresie laktacji wymaga aktywnego stosowania metod fizjoterapii. Pacjentom z zapaleniem surowiczym poddaje się ultradźwięki, naświetlanie ultrafioletem, opatrunki olejowo-maściowe z olejkiem kamforowym lub wazelinowym, mazidło balsamiczne, maść butadienowa. Kiedy choroba wchodzi w fazę naciekową, wzrasta obciążenie cieplne. Po interwencji w przypadku ropnego zapalenia sutka w okresie laktacji zaleca się stosowanie subtermicznych dawek UHF, podrumieniowych i słabo rumieniowych dawek promieniowania ultrafioletowego.