Незважаючи на значні успіхи, яких досягла сучасна медицинау лікуванні та профілактиці інфекцій, гнійний мастит продовжує залишатися актуальною хірургічною проблемою. Тривалі терміни госпіталізації, високий відсоток рецидивів та пов'язана з цим необхідність повторних операцій, випадки тяжкого сепсису, погані косметичні результати лікування, як і раніше, супроводжують цю поширену патологію.
Код МКБ-10
N61 Запальні хвороби молочної залози
Причини гнійного маститу
Лактаційний гнійний мастит зустрічається у 3,5-6,0% породіль. Більш ніж у половини жінок він виникає у перші три тижні після пологів. Гнійному маститу передує лактостаз. Якщо останній не дозволяється протягом 3-5 днів, то розвивається одна із клінічних форм.
Бактеріологічна картина лактаційного гнійного маститу вивчена досить добре. У 93,3-95,0% випадків він викликається золотистим стафілококом, що виявляється у монокультурі.
Нелактаційний гнійний мастит зустрічається в 4 рази рідше за лактаційний. Причиною його виникнення є:
- травма молочної залози;
- гострі гнійно-запальні та алергічні захворюванняшкіри та підшкірної клітковинимолочної залози (фурункул, карбункул, мікробна екземата ін.);
- фіброзно-кістозна мастопатія;
- доброякісні пухлинимолочної залози (фіброаденома, інтрадуктальна папілома та ін);
- злоякісні новоутворення молочної залози;
- імплантація сторонніх синтетичних матеріалів тканину залози;
- специфічні інфекційні захворювання молочної залози (актиномікоз, туберкульоз, сифіліс та ін.).
Бактеріологічна картина нелактаційного гнійного маститу різноманітніша. Приблизно у 20% випадків виявляються бактерії сімейства Enterobacteriaceae, P. aeruginosa, а також неклостридіальна анаеробна інфекція в асоціації із золотистим стафілококом або ентеробактеріями.
Серед безлічі класифікацій гострого гнійного маститу, що наводяться в літературі, найбільшої уваги заслуговує поширена класифікація Н. Н. Каншина (1981).
I. Гострий серозний.
ІІ. Гострий інфільтративний.
ІІІ. Абсцедуючий гнійний мастит:
- Апостематозний гнійний мастит:
- обмежений,
- дифузний.
- Абсцес молочної залози:
- солітарний,
- багатопорожнинний.
- Змішаний абсцедуючий гнійний мастит.
Симптоми гнійного маститу
Лактаційний гнійний мастит починається гостро. Зазвичай він проходить стадії серозної та інфільтративної форми. Молочна залоза дещо збільшується в обсязі, з'являється гіперемія шкіри над нею від ледь помітної до яскравої. При пальпації визначається різко болісний інфільтрат без чітких меж, у центрі якого може виявлятися вогнище розм'якшення. Самопочуття жінки страждає значно. З'являється різка слабкість, порушення сну, апетиту, підвищення температури до 38-40°С, озноб. У клінічному аналізі крові відзначається лейкоцитоз з нейтрофільним зсувом, підвищенням ШОЕ.
Нелактаційний гнійний мастит має більш стерту клініка. На початкових етапах картина визначається клінікою основного захворювання, якого приєднується гнійне запалення тканини молочної залози. Найчастіше нелактаційний гнійний мастит протікає на кшталт субареолярного абсцесу.
Діагностика гнійного маститу
Діагностується гнійний мастит на основі типових симптомів запального процесута труднощів не викликає. При сумніві у діагнозі значну допомогу надає пункція молочної залози товстою голкою, за якої виявляється локалізація, глибина гнійної деструкції, характер та кількість ексудату.
У найбільш складних для діагностики випадках (наприклад апостематозний гнійний мастит) уточнити стадію запального процесу і наявність абсцедування дозволяє УЗД молочної залози. У ході дослідження при деструктивній формі визначається зниження ехогенності тканини залози з формуванням зон гіпоехогенності у місцях скупчення гнійного вмісту, розширення молочних проток, інфільтрація тканин. При нелактаційному гнійному маститі УЗД допомагає виявити новоутворення молочної залози та іншу патологію.
Лікування гнійного маститу
Вибір хірургічного доступу залежить від локалізації та обсягу уражених тканин. При субареолярному та центральному інтрамамарному гнійному маститі виконують параареолярний розріз. На невеликій молочній залозі з цього ж доступу можна зробити ХОГО, що займає трохи більше двох квадрантів. При хірургічному лікуванні гнійного маститу, що поширюється на 1-2 верхніх або медіальних квадрантів, при інтрамамарній формі верхніх квадрантів здійснюють радіальний розріз Angerer. Доступ до латеральних квадрантів молочної залози роблять за зовнішньою перехідною складкою по Мостковому. При локалізації вогнища запалення в нижніх квадрантах, при ретромаммарному і тотальному гнійному маститі здійснюють розріз молочної залози ХОГО доступом Генніга крім незадовільного косметичного результату можливий розвиток маммоптозу Bardengeuer, що йде по ходу нижньої перехідної складки молочної залози. Доступи Генніга та Рівнинського не косметичні, вони не мають переваги перед вказаними вище, тому в даний час практично не використовуються.

В основі оперативного лікуваннягнійного маститу лежить принцип ХОГО. Обсяг висічення уражених тканин молочної залози досі багатьма хірургами вирішується неоднозначно. Одні автори для профілактики деформації та спотворення молочної залози віддають перевагу щадним методам лікування, які полягають у розтині та дренуванні гнійного вогнища з невеликого розрізу з мінімальною некректомією або взагалі без такої. Інші, нерідко відзначаючи при такій тактиці тривале збереження симптомів інтоксикації, високу потребу в повторних операціях, випадки сепсису, пов'язані з недостатнім обсягом видалення уражених тканин та прогресуванням процесу, на наш погляд, справедливо схиляються на користь радикальної ХОГО.
Висічення нежиттєздатних та інфільтрованих тканин молочної залози виробляють у межах здорових тканин, до появи капілярної кровотечі. При нелактаційному гнійному маститі на тлі фіброзно-кістозної мастопатії фіброаденоми здійснюють втручання за типом секторальної резекції. У всіх випадках гнійного маститу необхідно проводити гістологічне дослідженнятканин, що видаляються для виключення злоякісного новоутворення та інших захворювань молочної залози.
У літературі широко обговорюється питання щодо застосування первинного або первинно-відстроченого шва після радикальної ХОГО з дренуванням та проточно-аспіраційним промиванням рани при абсцедуючій формі. Відзначаючи переваги цього методу та пов'язане з його застосуванням зниження тривалості стаціонарного лікування, слід все ж таки відзначити досить високу частоту нагноєння рани, статистика яких у літературі, в основному, обходиться стороною. За даними А. П. Чадаєва (2002) частота нагноєння рани після накладання первинного шва в клініці, що націлено займається лікуванням гнійного маститу, становить щонайменше 8,6%. Незважаючи на невеликий відсоток нагноєнь, все ж таки безпечнішим для широкого клінічного застосуваннянеобхідно рахувати відкритий спосібведення рани з наступним накладенням первинно-відстроченого або вторинного шва. Це з тим, що клінічно який завжди можливо адекватно оцінити обсяг ураження тканин гнійно-запальним процесом і, отже, здійснити повну некректомію. Неминуча освіта вторинних некрозів, висока обсімененість рани патогенними мікроорганізмамизбільшують небезпеку рецидиву гнійного запалення після накладання первинного шва. Велика залишкова порожнина, що утворилася після радикальної ХОГО, важко піддається ліквідації. Ексудат або гематома, що накопичився в ній, призводять до частих нагноєнь рани навіть в умовах, здавалося б, адекватного дренування. Незважаючи на загоєння рани молочної залози первинним натягом косметичний результат після операції при застосуванні первинного шва зазвичай бажає кращого.
Більшість клініцистів дотримуються тактики двоетапного лікування гнійного маститу. На першому етапі здійснюємо радикальну ХОГО. Рану ведемо відкрито із застосуванням мазей на водорозчинній основі, розчинів йодофорів або дренованих сорбентів. При явищах SIRS та при великому ураженні молочної залози призначаємо антибактеріальну терапію (оксацилін 1,0 г 4 рази на день внутрішньом'язово або цефазолін 2,0 г 3 рази внутрішньом'язово). При нелактаційному гнійному маститі емпірична антибактеріальна терапіявключає цефазолін + метронідазол або лінкоміцин (кліндаміцин), або амоксиклав у монотерапії.
У ході післяопераційного лікування хірург має можливість контролювати рановий процес, спрямовуючи його у потрібне русло. З плином часу стійко купіруються запальні зміни в ділянці рани знижується її обсімененість мікрофлорою нижче критичного рівня, Порожнина частково заповнюється грануляціями.
На другому етапі через 5-10 днів виконуємо шкірну пластику рани молочної залози місцевими тканинами. Враховуючи те, що понад 80% пацієнток з гнійним маститом – жінки молодші 40 років, етап відновного лікуваннявважаємо надзвичайно важливим та необхідним для отримання хороших косметичних результатів.
Шкірну пластику виготовляємо за методикою J. Zoltan. Сікають краї шкіри, стінки і дно рани, надаючи їй по можливості клиноподібну зручну для ушивання форму. Рану дренують тонким наскрізним перфорованим дренажем, виведеним через контраппертури. Залишкову порожнину ліквідують накладенням глибоких швів з нитки, що розсмоктується, на атравматичній голці. На шкіру накладають внутрішньошкірний шов. Дренаж приєднують до пневмоаспіратора. Необхідності постійного промивання рани при тактиці двоетапного лікування немає, здійснюється лише аспірація ранового відділяється. Дренаж зазвичай видаляють на 3 добу. При лактореї дренаж може бути в рані більш тривалий період. Внутрішньошкірний шов видаляють на 8-10 добу.
Виконання шкірної пластики після стихання гнійного процесу дозволяє знизити кількість ускладнень до 4,0%. При цьому зменшується рівень деформації молочної залози, підвищується косметичний результат втручання.
Зазвичай гнійно-запальний процес уражає одну молочну залозу. Двосторонній лактаційний гнійний мастит зустрічається досить рідко, лише у 6% випадків.
У ряді випадків, коли в результаті гнійного маститу є плоска рана молочної залози. невеликих розмірів, її ушивають наглухо, без застосування дренажу
Лікування важких форм гнійного нелактаційного гнійного маститу, що протікає за участю анаеробної флори, особливо у хворих з обтяженим анамнезом, становить значні труднощі. Розвиток сепсису і натомість великого гнійно-некротичного вогнища призводить до високої летальності.
Нелактаційний мастит – запальний процес у молочній залозі, спричинений бактеріальною інфекцієюхімічними або механічними травмами. Патологія не пов'язана з годуванням груддю і виникає у пацієнток на тлі гормональних збоїв чи інших інфекційних захворювань. У зоні ризику знаходяться жінки віком від 15 до 45–50 років. У МКБ-10 ця форма маститу знаходиться в розділі N60-N64 "Хвороби молочної залози, не пов'язані з дітонародженням". Патології надали номер N61.
Основні причини
Нелактаційний мастит викликають мікроби та бактерії, які проникають у молочні протоки та поширюються на сполучні тканини. Більшість пацієнток запалюється один квадрант грудей, рідше – відразу кілька.
Гостру і у 69–85% випадків викликає золотистий стафілокок. Хронічну – грамнегативні мікроорганізми, стійкі до класичної антибіотикотерапії.
Інфекція потрапляє до молочних залоз двома способами: ззовні та зсередини. До поширених зовнішніх причин належать:
- механічні травми грудей;
- тріщини на сосках;
- пластичні операції зі збільшення грудей за допомогою гелю або силіконових імплантатів;
- часті виділення із сосків, викликані гормональними порушеннями;
- переохолодження.
Збудник маститу також може потрапити в молочні протоки з ротової порожнинисексуального партнера, хворого на ангіну, хронічний тонзиліт або карієс. Зараження відбувається під час прелюдій чи статевого акту.
Бактерії також проникають у молочні залози через лімфатичну систему. У жінок з нелактаційним маститом часто діагностують гострі чи приховані запальні захворювання інших. внутрішніх органів. До найпоширеніших причин належить:
- пієлонефрит;
- хронічний тонзиліт;
- запалення матки чи придатків;
- туберкульоз;
- ВІЛ та СНІД;
- захворювання крові;
- занедбаний карієс.
Нелактаційні форми маститу також пов'язують з гормональними порушеннями жіночому організмі. Захворювання виникає на тлі підвищення або зниження естрогену та пролактину, а також на тлі фіброзно-кістозних утворень у грудях.
Виділяють три найнебезпечніші періоди:
- Підлітковий, 14-18 років. Яєчники синтезують багато естрогену, а імунітет знижується через активну перебудову організму. Гормональні змінита проблеми з імунною системою створюють умови для розвитку запалення.
- Репродуктивний, 19-35 років. Висока ймовірність дисгормональної гіперплазії та фіброзно-кістозних утворень у грудях. Мастит виникає через активне розростання сполучної тканинита гіпертрофії залозистої.
- Передменопауза, 45-55 років. Знижується концентрація естрогенів та імунітет, підвищується чутливість до мікробів та бактерій.
Види нелактаційного маститу
Нелактаційний мастит поділяється на два види: гострий та хронічний. При гострій течіїзахворювання запалення швидко поширюється на м'які тканини. Всередині молочної залози накопичується рідина, а потім утворюється капсула, заповнена гнійним вмістом, або навіть кілька. Кіста збільшується в розмірах і за відсутності адекватного лікування може перетворитися на абсцес.
При хронічній форміу грудях промацується невелике малоболісне ущільнення. Воно практично не викликає дискомфорту, тому деяким пацієнткам рекомендують спостерігати за новоутворенням і нічого не робити. Іншим призначають хірургічне лікуванняі гормональну терапіюдля профілактики рецидивів
Небезпека захворювання
Нелактаційний гнійний мастит може стати причиною абсцесу та некрозу тканин грудей. Запущена форма захворювання викликає сепсис – зараження крові, яке призводить до сильної інтоксикації організму та летального результату.
Гостра форма нелактаційного маститу при неправильне лікуванняперетворюється на хронічну. У пацієнток з хронічним захворюваннямгрудей часто трапляються рецидиви та з'являються гнійні нориці, що потребують оперативного лікування.
Хронічний мастит створює умови для розвитку раку молочної залози. Симптоми захворювань схожі, тому жінкам із підозрілими ознаками не варто відмовлятися від комплексного обстеження та займатися самолікуванням.
Симптоми
У різних форммаститу – різна симптоматика. Гострий варіант починається раптово. Спочатку в ділянці соска виникає невелике ущільнення. Воно супроводжується набряком молочної залози, почервонінням шкірного покриву та підвищенням температури до 37–38 градусів. У грудях з'являється несильна біль, що тягне. Це перша чи серозна стадія нелактаційного маститу.
Коли серозна стадія перетворюється на інфільтративну, температура підвищується до 38–39 градусів і виникають додаткові симптоми:
- тверді поодинокі чи численні ущільнення, що болять при натисканні;
- сильний набряк та збільшення грудей;
- головний біль, слабкість, запаморочення та інші ознаки інтоксикації;
- сильні болі, що тягнуть.
Інфільтративна стадія може перейти у гнійну. У пацієнтки посиляться ознаки інтоксикації, запаляться лімфовузли в пахвових западинах. Утворення всередині молочної залози стануть м'якшими та еластичними, заповняться гноєм. Біль у грудях посилиться і пошириться на лімфовузли. У деяких пацієнток біль віддає в ділянку під лопаткою та обмежує рухливість верхніх кінцівок.
Симптоми хронічного маститу не настільки виражені. Апарат для УЗД показує наявність інфільтрату чи абсцесу, але ущільнення зазвичай малоболюче при пальпації і супроводжується інтоксикацією організму. У важких випадках у жінок можуть утворюватися нориці зі мізерним секретом.
Для хронічного нелактаційного маститу також характерні:
- підвищена концентрація лейкоцитів та ШОЕ у крові;
- симптоматична гіпотонія;
- прискорене серцебиття;
- виділення гною з ураженого соска;
- деформація молочних залоз.
При хронічному нелактаційному маститі, що виник через збільшення грудей поліакриламідним гелем, нориці можуть поширюватися на грудну і черевну стінки і викликати масивні нагноєння.
Діагностика
При перших симптомах запалення молочну залозу варто показати гінекологу чи хірургу. Лікар може поставити попередній діагноз після візуального огляду та пальпації грудей.
Підтвердити діагноз та визначити причину нелактаційного маститу допоможуть додаткові обстеження:
- УЗД молочної залози для виключення раку;
- загальний аналіз крові;
- загальний аналіз сечі;
- посів гною з соска або нориці на живильні середовища;
- біопсія.
Якщо УЗД не дало точних результатів, лікар спрямовує жінку на мамографію. Процедура допоможе відрізнити нелактаційний мастит від аномалій молочних проток і часточок, а також раку молочної залози.
Пацієнткам з абсцесом та флегмонозною формою рекомендовано пункцію освіти та бактеріологічне дослідження його вмісту. Також жінці варто пройти комплексне обстеження, щоб визначити, яке захворювання стало причиною гормонального збою чи зниження імунітету та розвитку маститу.
Лікування
Нелактційний мастит у серозній та інфільтративній формі лікують консервативними способами. При абсцедуючій, інфільтративно-гнійній та флегмонозній стадії потрібне хірургічне втручання.
Консервативне лікування
На початковому етапі захворювання жінкам рекомендують прикладати область запалення міхур з льодом. Місцева гіпотермія уповільнює розвиток інфекції, зменшує набряки, хворобливі відчуттята почервоніння шкіри. Холодні компреси загортають у тканинну серветку або рушник для профілактики обмороження.
Пацієнткам корисно носити спеціальну білизну, яка піднімає молочні залози та захищає від сильних набряківта відчуття тяжкості. Холодні компреси та підтримуючі бюстгальтери доповнюють нестероїдними протизапальними препаратами:
- Бутадіон;
- Ібупрофеном;
- Аспірин.
Набряки та тяжкість у молочній залозі прибирають антигістамінними засобами. Найефективнішими вважають:
- Тавегіл;
- Димедрол;
- Піпольфен;
- Супрастін.
При зниженні імунітету та для прискорення одужання лікарські засобидоповнюють полівітамінними комплексами, в яких присутні вітаміни А та Е.
Антибактеріальні препарати призначають, якщо пацієнтка скаржиться на сильний біль у грудях, підвищену температуруабо жар, а також коли мастит виходить за межі одного квадранта молочної залози і поширюється на здорові тканини.
Інфільтративну та серозну форму захворювання лікують антибіотиками. пеніцилінового ряду:
- Флуклоксацилін;
- Оксацилін;
- Ампіцилін;
- Диклоксацилін;
- Клавуланатом;
- Амоксицилін.
Антибіотики ряду пеніциліну можуть замінити цефалоспоринами. До цієї групи препаратів належать:
- Цефадроксил;
- Цефуроксим;
- Цефалексин;
- Цефаклор.
Стійкі форми бактерій та мікробів лікують антибіотиками третього та четвертого покоління: аміноглікозидами та фторхінолонами. До аміноглікозидів відноситься «Стретоміцин» та «Неоміцин». До групи фторхінолонів зараховують:
- Офлоксацин;
- Пефлоксацин;
- Норфлоксацин;
- Спарфлоксацин;
- Ципрофлоксацин.
Антибіотики приймають перорально. При виділеннях із сосків, схожих на молозиво, пацієнткам можуть додатково призначати «Парлодел» або аналогічні препарати. Кошти з цієї групи пригнічують лактацію та покращують гормональний фон.
Хірургічне лікування
Нелактаційний гнійний мастит можна лікувати тільки хірургічним способом. При абсцедуючій та інфільтративно-гнійній стадіях освіту розкривають та відсмоктують вміст. Маніпуляцію проводять через невеликий розріз довжиною 0,5-1 см. Його роблять над місцем найбільшого скупчення гною.
Порожнину інфільтрату промивають антисептичними розчинами чи антибіотиками. Всередину вводять гумовий дренаж, який залишають кілька днів. За допомогою дренажу з інфільтрату виводять гній та промивають рану.
При флегмозній та гангренозній стадії маститу лікар може видалити не тільки освіту, а й тканини, що його оточують. Перед операцією пацієнткам призначають протизапальне лікування, яке зменшує вогнище ураження та допомагає визначити чіткі межі інфільтрату.
У період реабілітації жінкам рекомендують пройти медикаментозну терапію для профілактики ускладнень та рецидивів. Після операції лікар призначає внутрішньовенні уколи антибіотиків та розчинів хлориду натрію, глюкози та поліглюкіну для детоксикації організму. Антибактеріальні препарати доповнюють антигістамінними, полівітамінними комплексами та протизапальними засобами.
Профілактика
Профілактика нелактаційного маститу полягає у дотриманні правил гігієни та своєчасному зверненні до лікаря при перших симптомах захворювання. Фахівці не радять займатися самолікуванням і чекати, доки інфільтративна стадія перейде в абсцедуючу.
Пацієнткам з гормональними збоямиі фіброзно-кістозною мастопатієюнеобхідно регулярно відвідувати гінеколога або мамолога та стежити за станом молочних залоз. Жінкам з хронічними та гострими Запальними захворюваннямивнутрішніх органів не варто відмовлятися від лікування, адже наявність інфекції в організмі призводить до зниження імунітету та створює умови для розвитку маститу.
Деякі форми нелактаційного маститу проходять самостійно та не вимагають специфічного лікування, Тільки спостереження. Інші форми захворювання можуть перетікати в серйозні патології з численними ускладненнями, тому за будь-яких ознак запалення в молочних залозах необхідно звертатися до лікаря і дотримуватися всіх інструкцій профільного фахівця.
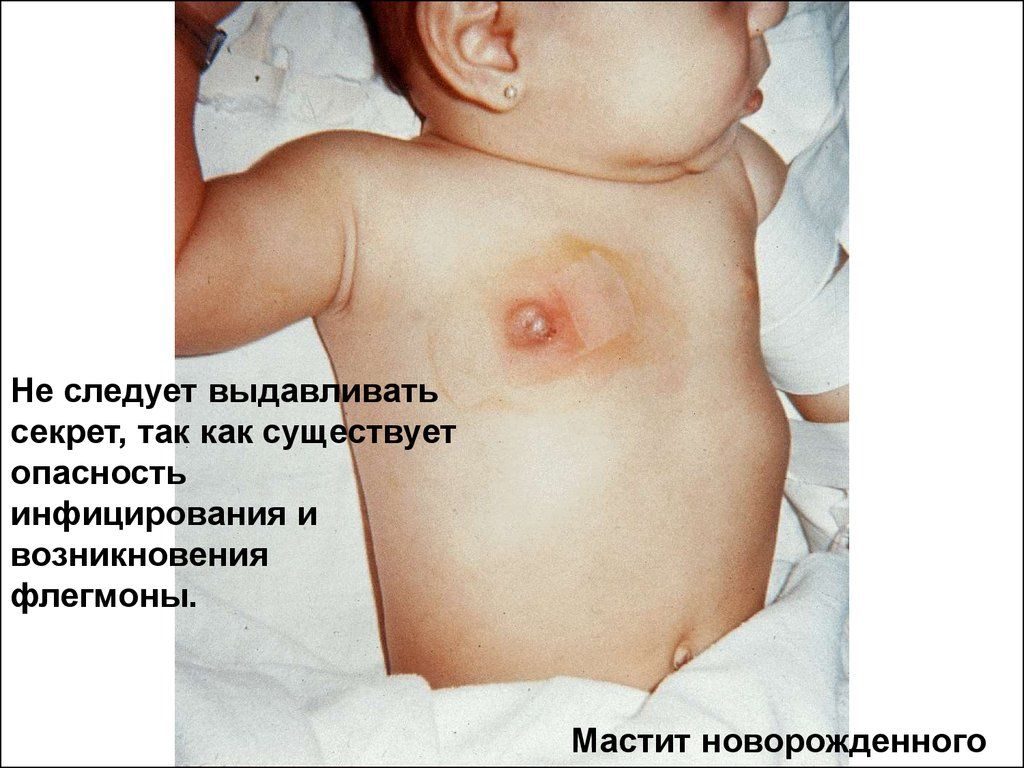
Це захворювання часто зустрічається у перші місяці життя дитини. Протікає гостро, з підвищенням температури до високих значень, Набухання грудної залози, зміною кольору шкірних покривів в області ареоли, розвитком абсцесу. При неправильному лікуванні може статися генералізація процесу з недостатнім розвитком септичного компонента.Частота народження цього захворювання подібна у дівчаток і хлопчиків від народження до трьох років (згідно зі статистикою).
Відповідно до МКБ10 (міжнародної статистичної класифікації хвороб) мастит у новонароджених має код P39.0.
Лікарі всього світу дуже часто звертаються до цієї класифікації. Вона допомагає виводити статистичні дані та відповісти на низку питань, пов'язаних з діагнозом, лікуванням, прогнозом різних захворювань.
Інфекційне нагноєння молочної залози у немовлятрапляється часто. Може зустрічатися в дітей віком обох статей різних вікових груп. Однак, дівчатка до одного місяця більш схильні до цієї патології.
Дуже часто розвиток маститу у немовляти відбувається на тлі фізіологічної мастопатії. Причиною можуть стати естрогенні гормони матері. Вони переходять на 7 місяці вагітності від матері до плода і у немовлят з'являється дисбаланс гормонів. При правильному підході та дотриманні гігієни захворювання може самостійно проходити протягом тижня. Самолікування може призвести до занесення інфекції. Причиною часто можуть бути застосування мазей, що знезаражують, компресів, які мами прикладають до залози, і туге перев'язування грудей.

Доктор Комаровський вважає, що важливо не нашкодити у випадках, коли можна лише залишити дитину в спокої і дотримуватися простих гігієнічних правил.
Часто надмірний догляд може спричинити занесення інфекції (обтирання мочалкою, видалення загрубілих ділянок, видавлювання секрету). Гнійний мастит може розвинутись у ослабленої дитини зі зниженим імунітетом. Іншими причинами є тісний, грубий або брудний одяг, нечасте купання немовляти.
Крім зовнішніх причин можуть бути внутрішні, що призводять до цієї патології. Це супутні інфекційні та запальні процеси в організмі дитини. Вони можуть поширитись через кров або лімфу. Їх своєчасне лікуванняможе запобігти розвитку нових патологій.
У цьому віці краще утриматись від поцілунків. Інфекція може потрапити через рот дитини та поширитися внутрішнім шляхом. Небезпека гнійного маститу пов'язані з можливістю миттєвого розвитку сепсису. До факторів ризику належать також обтяжений акушеро-гінекологічний анамнез, урогенітальні захворювання, респіраторні. вірусні інфекціїматері.
Важливе місце приділяється сьогодні природному годуванню. Грудне молоко є потужним імунним захистом для дитячого організму. Штучне вигодовуванняз перших днів часто є передумовою зниження захисних силорганізму дитини та розвитку гнійної інфекції.

Симптоми маститу у дитини
Клінічна картина гнійного маститу та грудниці схожа, і мами часто плутають ці діагнози.
При фізіологічній мастопатії, що розвивається внаслідок гормональних збоїв, відсутня інфекція та висока температура. Дитина почувається цілком нормально, спокійно. Єдиним проявом є збільшення розмірів грудних залоз, але колір шкіри з них не змінюється. Можливе виділення певної кількості секрету сірого або білого кольору, схожого на молозиво. При правильному доглядінемовля часто пройде самостійно без лікування. Для цього мамі потрібно лише:
- гарненько відпрасувати одяг, постільна білизна дитини
- використовувати бавовняні м'які тканини
- регулярно купати немовля
Можна, щоб уникнути попадання бактерій, прикладати на грудну залозусуху чисту м'яку серветку, часто змінюючи її. Не можна робити компреси (холодні, гарячі), використовувати мазі, народні рецептивидавлювати секрет.
Якщо не дотримуватись правил гігієни, не приділяти належної уваги догляду за дитиною або, навпаки, надмірно лікувати, можна занести інфекцію. Нагноєння набряклої грудної залози призведе вже до патологічного симптомокомплексу - гнійного маститу.
У немовляти це захворювання починається часто на сьомий – десятий день після народження із симптомів інтоксикації. Висока температура, порушення сну, загальний стан дитини незадовільний, знижується апетит, може приєднатися діарея Паралельно розвивається місцева симптоматика.
Грудна залоза збільшується частіше з одного боку. Шкірні покриви навколо ареоли спочатку гіперемовані (червоніють), потім стають синюшно-червоними. При доторканні дитина різко реагує криком та плачем. Над осередком температура підвищена, пізніше приєднується флюктуація (пульсація) – ознака сформованого гнійника. При натисканні можливо виділення незначної кількості гною, але буває і мимовільне виділення гнійного секрету. Ці симптоми, що свідчать про місцевий запальний процес, розвиваються швидко, хоча послідовно. Враховувати стадію гнійного маститу потрібно для вибору правильного виглядулікування.
Стадії
- На початковому етапі – серозному маститі, місцеві явища слабо виражені накопиченням серозної рідини, колір шкіри частіше не змінений. Характерно набухання молочної залози, погіршення. загального станудитини; температура невисока. На цьому етапі проводять диференційну діагностикуз фізіологічною мастопатією з метою вибору правильної тактики лікування
- Стадія інфільтрації настає при переході процесу на сусідні тканини, утворення розлитого вогнища, що супроводжується почервонінням шкіри, болем та високою температурою.
- Потім осередки інфільтрації зливаються, накопичуються лейкоцити в велику кількість, які борються з інфекцією, утворюється гній Часто процес може переходити на тканини з формуванням флегмони і гангрени – гнійний етап.
- Ускладнення та наслідки. У цій стадії мастит у дітей має небезпеку, тому що блискавично може розвинутися та перейти у сепсис. Необхідно якнайшвидше розпочати лікування, а за необхідності, за рекомендацією лікаря, погодитися на хірургічну операцію. Хоча така операція матиме небажані наслідки для майбутньої мами, вона проводиться за життєвими показаннями і не обговорюється.
Діагностика
Для подальшого життя мастит у дівчаток небезпечніший, ніж у хлопчиків тим, що можуть закупоритися молочні протоки, а надалі може спостерігатися асиметрія молочних залоз. У підлітковому віцітеж є небажані наслідки: коли дівчинка виросте, стане мамою, вона може мати проблеми з лактацією. Потім ці жінки входитимуть до групи ризику з онкології, мастопатії.
З додаткових методівОбстеження достатньо визначати загальноклінічні аналізи. Загальний аналізкрові дитини часто показує високий лейкоцитоз із паличкоядерним зрушенням, підвищенням ШОЕ. Однак, через незрілість імунної системи, виражених змін може і не бути в картині крові. Але це виключає гострий інфекційний процес.
Лікування
Тактика лікувальних заходівзалежить від стадії та поширеності процесу.
На початкових етапах – серозному та інфільтративному – лікування часто обмежується лише консервативними методами. Встановлюють постільний режим дитині, на грудну залозу прикладають холод. Роблять бактеріологічне дослідження та призначають антибіотик з урахуванням чутливості бактеріальної флори. Паралельно проводиться жарознижувальна, знеболювальна та протизапальна терапія. Зазвичай це медичні препарати, де діючою речовиноювиступає парацетамол – його можна застосовувати з перших днів життя дитини. Крім того, використовують препарати місцевого застосування- водорозчинні мазі, що мають знеболювальну, антибактеріальну дію, одночасно сприяють загоєнню.
При формуванні флегмони та абсцесу немовля відразу оперують. Розкривають уражені ділянки залози, промивають і дренують. Лікування антибіотиками дитини продовжують на розсуд лікаря.

Допоміжна терапія
Користуватися засобами народної медициниз докладанням різних мазей, настоянок, камфорної оліїчасто не рекомендується лікарями. Усе це може призвести до сумних наслідків, т.к. є небезпека занесення інфекції та алергенів до організму дитини. Тому краще суворо виконувати рекомендації лікаря і займатися самодіяльністю.
Загальнозміцнююче, фізіотерапевтичне лікування часто призначають у періоді одужання. Призначення вітамінів мінеральних комплексів, а також правильне збалансоване харчування допоможуть дитині швидше вилікуватися, зміцніти.
Ось які наслідки можуть бути внаслідок неуважного ставлення та зневаги до простих правил гігієни малюка, та й «золотим правилом медицини» — попередження захворювання легше, ніж лікування!
Але ця думка помилкова, тому що з'явитися вона може і у жінок, які ніколи не народжували дітей, а також у чоловіків і навіть у новонароджених малюків.
Що таке мастит (код МКБ 10), який він буває і які причини розвитку захворювання - давайте про це поговоримо.
Вконтакте
Ознаки
 Дане захворювання характеризується запаленням однієї, а деяких випадках обох молочних залоз.
Дане захворювання характеризується запаленням однієї, а деяких випадках обох молочних залоз.
При цьому людина відчуває біль, груди стають неоднорідними, в ній з'являються ущільнення, вона нагрубає, шкірні покривичервоніють, підвищується температура тіла, інколи ж з'являються не властиві виділення (гній).
При появі перших ознак даної хвороби варто звернутися до фахівця, особливо якщо йдеться про матері-годувальницю .
Важливо знати: продовжувати грудне годуванняне можна при гнійній формі маститу, оскільки це може зашкодити здоров'ю новонародженої дитини.
 Виходячи з клінічного перебігухвороби мастит може бути:
Виходячи з клінічного перебігухвороби мастит може бути:
- Гострий – форма захворювання, при якій запальний процес вражає тканину молочної залози. Їм здебільшого страждають жінки, які стали матір'ю вперше, діти яких перебувають на природному вигодовуванні;
- Хронічний – форма захворювання, спостерігається протягом багато часу, котрий іноді всього життя. Одним із його різновидів є плазмоцитарний мастит, що виникає в основному у жінок у віці.
Причини лактаційного маститу:
- Недостатнє зціджування молока, у результаті утворюється застій. Боротися з яким можна за допомогою ретельного зціджування руками чи молоковідсмоктувачем. В іншому випадку такий застій може призвести до утворення маститу;
- Ураження молочних залоз інфекціями через ранки та тріщини, які виникли внаслідок неправильного прикладання дитини до грудей. Яскравим прикладом служить золотистий стафілокок.
Коментар лікаря: різні захворювання щитовидної залози, Гіпертонія також сприяють розвитку маститу.
Причини нелактаційного маститу:
- Поразка молочних залоз інфекцією;
- Ослаблене здоров'я у дорослих чи перинатальний період у новонароджених.
Яке основне призначення класифікації
 Існує міжнародна класифікація всіх захворювань, основною метою якої є присвоєння класу і коду кожному конкретному стану людини.
Існує міжнародна класифікація всіх захворювань, основною метою якої є присвоєння класу і коду кожному конкретному стану людини.
Знаючи його інший лікар, учений чи родич може дізнатися, на яке саме захворювання хворий пацієнт і зробити відповідні висновки про його здоров'я. Цей документ періодично оновлюють, доповнюють і щоразу ставлять номер перегляду.
Цифра 10 і номер останнього перегляду, саме їм повинні керуватися фахівці у своїй практиці.
Код хвороби
 Хвороби молочної залози характеризуються класом захворювання від N60 - N64, маститу відповідає N 61. Далі йде блок кодів від 085 до 092, який описує основні ускладнення, що виникли після стандартних пологів.
Хвороби молочної залози характеризуються класом захворювання від N60 - N64, маститу відповідає N 61. Далі йде блок кодів від 085 до 092, який описує основні ускладнення, що виникли після стандартних пологів.
Відповідно до міжнародною класифікацієюхвороб 10 перегляду (МКБ 10) маститу відповідає наступні коди 091-092:
- Мастит, поява якого зумовлена народженням дитини – 091;
- Гнійний – 091.1;
- Негнійний – 091.2.
- Причини захворювання можна визначити за таким кодом:
- Ранка чи тріщина соска – 092.1;
- Порушення не встановленого характеру 092.2;
- Порушення, у яких спочатку молока мало чи взагалі немає 092.3;
- Зниження виробітку молока грудьми 092.4;
- Відсутність молока або вироблення його в недостатніх кількостяхпісля нормального годування, іноді пов'язане зі станом здоров'я матері 092.5;
- Порушення, пов'язані з надлишковим виробленням молока, а іноді і розвитком лактостазу. Коди 092.6 та 092.7 відповідно.
Код хвороби у дітей
 Блок кодів Р00-Р96 характеризує стан немовлят. Мастит у новонароджених дітей класифікується кодом Р39.0.
Блок кодів Р00-Р96 характеризує стан немовлят. Мастит у новонароджених дітей класифікується кодом Р39.0.
Виникає у немовлят у результаті підвищеного рівнягормонів, що перейшли з кров'ю матері.Лікування в даному випадку не потрібне, оскільки хвороба проходить протягом кількох тижнів з народження дитини без втручання фахівців.
Візьміть на замітку: дитина, у якої виявлено дане захворювання, найбільш уразлива, тому необхідно пред'явити особливі вимоги до чистоти в будинку, а також слідкувати за дотриманням правил гігієни всіх членів сім'ї.
Користуючись кодами даної класифікації хвороб, лікарі узагальнюють інформацію з усього світу про кількість хворих, найбільше ефективних способахта методи надання допомоги, а також аналіз стану пацієнта.
Дивіться наступне відео про особливості такого захворювання, як мастит:
Вибір лікувальної тактики залежить від етапу розвитку захворювання та передбачає вирішення наступних завдань: збереження або припинення лактації, боротьба зі збудником захворювання, санація гнійних вогнищ (у разі їх утворення). Пацієнткам з післяпологовим запаленняммолочних залоз рекомендується тимчасово припинити грудне вигодовування дитини. Секрецію молока пригнічують лише у невеликої кількості хворих при наявності певних показань: швидкому прогресуванні запалення з переходом в інфільтративну фазу протягом 1-3 днів при адекватній терапії, рецидиві гнійного маститу після операції, флегмонозній та гангренозній формах, післяопераційній резистентності до анти інших органів та систем.
До переходу запалення у гнійну форму основу лікування складають антибактеріальні препаратипідібрані з урахуванням чутливості інфекційного агента Крім етіотропної терапії використовуються патогенетичні та симптоматичні засоби, які сприяють швидшому одужанню та попереджають ускладнення. Зазвичай у лікуванні лактаційної форми маститу застосовуються:
Антибіотики.Курс антибіотикотерапії призначають відразу після постановки діагнозу та коригують за результатами даних бактеріологічного дослідження. Використовують синтетичні пеніциліни, цефалоспорини, аміноглікозиди, комбіновані препарати, похідні нітроімідазолу.
Протигрибкові засоби.Сучасні антибактеріальні препарати широкого спектрудії поряд із хвороботворними мікроорганізмами знищують природну мікрофлору. Тому для профілактики суперінфекції, дисбактеріозу та кандидозу показані протигрибкові препарати.
Засоби поліпшення імунітету.Для стимуляції неспецифічного захисту застосовують імуномодулятори, імунокоректори, вітамінно-мінеральні комплекси. Для підвищення специфічної реактивності використовують стафілококовий анатоксин, протистафілококову плазму та гамма-глобулін.
Антигістамінні препарати.Прийом кількох антибіотиків на фоні зміненої реактивності тканин часто провокує алергічні реакції, для профілактики яких призначають лікарські засоби з антигістамінним ефектом, а у більш тяжких випадках – глюкокортикоїди.
Інфузійна терапія.Починаючи з інфільтративної форми маститу показано введення синтетичних колоїдних розчинів, складів на основі декстранів, білкових препаратів. Лікарські засобицих груп дозволяють коригувати метаболічні порушення, підтримувати функції основних систем організму.
Виявлення гнійного запалення – пряме показання для хірургічної санації патологічного вогнища. З урахуванням форми запального процесу виконують розтин і дренування маститу чи пункцію абсцесу з наступним дренированием. Правильно проведене хірургічне втручання дозволяє зупинити поширення запального процесу, максимально зберегти паренхіму грудної залози, забезпечити оптимальний косметичний результат. Після операції пацієнтці призначають комплексну медикаментозну терапію.
Схема комбінованого лікуваннямаститів, що виникають у лактаційному періоді, передбачає активне використання методів фізіотерапії. Хворим із серозним запаленням показані ультразвук, УФО, масляно-мазеві пов'язки з камфорною або вазеліновою олією, бальзамічним лініментом, бутадієновою маззю. При переході захворювання на інфільтративну стадію збільшують теплові навантаження. Після втручання щодо лактаційного гнійного маститу рекомендовано субтеплові дози УВЧ, суберитемні та слабоеритемні дози УФО.